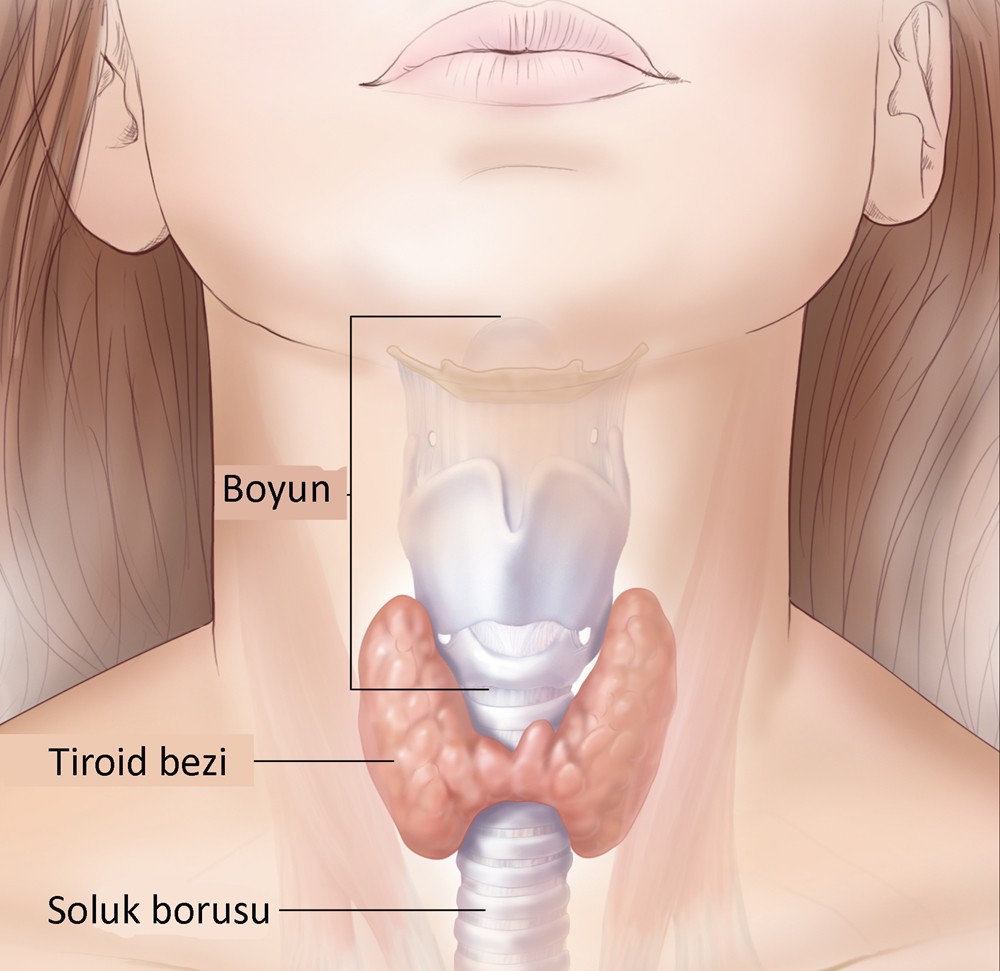
Tiroid bezi her ikisi de enerji kullanımı ve ısı üretimini düzenleyen ve büyümeye yardımcı hormonlar olan tiroksin (T4) ve triiyodotironin (T3) salgılamaktadır. Tiroid bezi istmus ile birleşen iki lateral lobdan oluşmaktadır. Erişkinlerde bezin ağırlığı 10-20 gr arasında değişmektedir. Mikroskopik olarak tiroid bezi içi kolloid ile dolu tek katlı tiroid epiteli ile döşeli çok sayıda folikülden oluşmaktadır. Foliküler hücreler kolloid olarak depolanan tiroglobulin sentezlemektedir. T4 ve T3 biyosentezi tiroglobulindeki tirozin moleküllerinin iyodinasyonu ile gerçekleşmektedir.
Diyetle alınan iyot tiroid hormon sentezi için gereklidir. İyodin midede iyodide çevrildikten sonra gastrointestinal sistemden emilmekte ve hücre dışı sıvılara dağılmaktadır. Dolaşımdan aktif transportla foliküler hücre bazal membranından geçtikten sonra iyodid enzimatik olarak tiroid peroksidazla okside olmaktadır. Tiroid peroksidaz aynı zamanda monoiyodotirozin ve diiyodotrozin oluşturmak üzere tiroglobulindeki tirozin rezidülerinin iyodinasyonunu sağlar. İyodotirozin molekülleri birleşerek T4 (3,5,3’,5-tetraiyodotironin ya da T3 (3,5,3’-triiyodotironin) oluştururlar. İyodinize olduktan sonra tiroglobulin içeren yeni oluşmuş T4 ve T3 foliküllerde depolanır. Tiroid stimüle edici hormonun (TSH) uyarısıyla tiroglobulinin proteolitik yıkımı sonucu serbest T4 ve T3 dolaşıma salınır. İyodotirozin deiyodinazla monoiyodo tirozin ve diioyodotirozinin deiyodinasyonu sonucu iyodin serbest kalarak tiroid iyodin havuzuna geri döner.
T4 ve T3 dolaşımda bulunan tiroksin bağlayıcı globulin (TBG), tiroksin bağlayıcı pre albumin ve albumin gibi serum taşıyıcı proteinlerine sıkıca bağlanır. Bağlanmamış serbest kısım biyolojik olarak aktiftir ve total T4’ün % 0.04’ü ve T3’ün % 04’ ünü oluşturmaktadır.
Normal tiroid bezi T4, T3 ve T3’ün biyolojik olarak inaktif formu olan reverse T3 salgılar. Dolaşımdaki T3’ün çoğunuğu periferde T3’ün 5’ deiyodinasyonu sonucu oluşmaktadır. T4’ün deiyodinasyonu dış halkada olursa T3, iç halkada olursa reverse T3 (3,3,5’-triiyodotironin) oluşur.
Hipotalamik tirotropin salgılattırıcı horınon (TRH) hipotalamo hipofizer portal sistemden ön hipofiz bezinde yerleşim gösteren tirotrop hücreleri uyararak TSH sentez ve salgısını uyarır (Şek. 65- I). TSH da tiroidal iyot alımı, tiroglobulin iyodinasyonu ve hidrolizini artırarak tiroid bezinden T4, T3 salgılanmasını artırır ve tiroid hücre büyümesini uyarıro TSH’nın aşırı salınması tiroid bezinin büyümesine (guvatr) neden olur. Dolaşımdaki T3 TRH ve TSH üzerinde negatif geri beslenme
etkisine sahiptir.
Tiroid hormonları vücudun birçok dokusunda oksijen tüketimi ve ısı üretimini artırarak bazal metabolik hızı artırır. Tiroid hormonlarının birçok organ sisteminde de özgül etkileri bulunmaktadır. Bu etkiler hipertiroidi de artarken hipotiroidide azalmakta ve bu iki bozukluğun klasik belirti ve bulgularına neden olmaktadır.
Total T4 ve T3 tiroid bağlayıcı proteinlere bağlı total hormonları radyo immunoassay ile ölçmektedir. Total T4, T3 düzeyleri hipertiroidide artarken hipotiroidide azalmaktadır. TBG artışı (gebelik ve östrojen tedavisi gibi) total T4, T3 düzeylerini hipertiroidi olmaksızın artırırken, TBG azalması (siroz, nefrotik sendrom gibi) da ötiroid durumdayken total T4, T3 azalmasına neden olmaktadır. Bu nedenle biyolojik aktiviteyi yansıtan serbest hormon düzeylerini ölçen testler gerekmektedir. Serbest T4 düzeyi serbest T4 indeksi hesaplanarak ya da diyaliz veya ultrafiltrasyon yöntemiyle direk olarak ölçülebilir. Serbest T4 indeksi total T4’ün T3 resin uptake ile çarpılması ile elde edilir. T3 resin uptake TBG’deki T4’e bağlanabilir kısımla ters orantılıdır. Günümüzde direk serbest T4 ölçülmesi serbest T4 indeksi hesaplanmasının yerini almıştır. Serum TSH düzeyi TSH molekülünün farklı kısımlanna bağlanan en az iki farklı monoklonal antikor kuııanılarak 3. jenerasyon immunometrik assay ile ölçülmekte ve normal TSH düzeyleri ve normalin altındaki değerler kesin olarak ayırt edilebilmektedir. TSH ölçümü klinik hipertiroidi (artmış serbest T4 ve baskılı TSH) ve subklinik hipertiroidi (normal serbest T4 ve baskılı TSH) tanısını koyabilmektedir.
Primer hipotiroidide serum TSH düzeyi normalin üzerindedir. Sekonder (hipofizer) ya da tersiyer (hipotalamik) hipotiroidide ise TSH normal ya da düşüktür. Serum tiroglobulin ölçümü papiııer ya da foliküler karsinomlu hastaların izlenmesinde önemlidir. Tiroidektomi ve 1-13i ablasyon tedavisi sonrası levotiroksin baskılama tedavisi ile tiroglobu1in düzeyi 0.5 mcg/L’nin altında olmalıdır. Bunun üzerindeki düzeyler persistan ya da metastatik hastalık göstergesidir. Kalsitonin tiroidin C-hücreleri tarafından yapılmaktadır ve kalsiyum dengesinde minör bir role sahiptir. Kalsitonin ölçümü medüller tiroid karsinomu tanı ve izleminde önemlidir.
Tiroidin boyutu, şekli ve fonksiyonel aktivitesini gösteren tiroid sintigrafisinde kullanılan Technetium-99m (99mTc) pertechnetate tiroid bezinde konsantre olur ve gamma kamerayla görüntülenebilir. Tiroid sintigrafisi genelljkle tiroidin radyoaktif iyot (1231) tutulumunu gösteren radyoaktif iyot uptake ile birlikte kullanılır. Fonksiyonel timid nodülleri ılık ya da sıcak nodül olarak isimlendirilirken soğuk nodüller fonksiyonel değildir. Malignensi genellikle soğuk nodüllerle ilgjli olup cerrahi olarak çıkarılan soğuk nodüllerin % 16’sı maligndir. Tiroid ultrasonografisi ise solid ve kistik nodüllerin ayrımında önemljdir. Ayrıca TİİAB sırasında klinisyene rehberlik edebilir
Tiroidin değişik antjjenjk bjleşenlerine karşı oluşan antikorlar, tiroglobulin (TgAb), tiroid peroksidaz (daha önce antimikrozamal antikor olarak isimlen-dirilen TPO Ab serumda ölçülebilir. TPO Ab’nin kuvvetle pozitif olması otoimmun tiroid hastalıklarının belirtisi iken artmış tiroid reseptör uyarıcı antikor Graves hastalığında görülür. TİİAB benign malign nodül ayrımını yapmada kullanılabilecek sitolojik değerlendirmeye olanak sağlayan en iyi yöntemdir. TİİAB yeterli örnek alınmasını ve deneyimli bir sitolog gerektirmektedir.
Tirotoksikoz dolaşımda fazla miktarda tiroid hormonu bulunmasının neden olduğu klinik sendromdur. Tirotoksikozun klinik bulguları tiroid hormonlarının direk etkilerinin yanı sıra katekolamin duyarlılığında artışa bağlı olarak ortaya çıkmaktadır. Taşikardi, tremor, terleme, canlı bakış ve Iid lag katekolamin duyarlılığında artışa bağlı olarak ortaya çıkar. Tiroid krizi ya da tiroid fırtınası cerrahi, radyoaktif iyot veya ağır strese (kontrolsüz diyabetes mellitus, miyokard enfarktüsü, akut enfeksiyon gibi) bağlı olarak ortaya çıkabilen hipertiroidinin hayatı tehdit eden bir komplikasyonudur. Hastalarda ateş, terleme, belirgin taşikardi, kalp yetmezliği görülür. Sıklıkla ajitasyon, huzursuzluk, deliryum ve koma görülebilir. Bulantı, kusma, ishal gibi gastrointestinal belirtiler olabilir. Diğer klinik belirtilerle uyumsuz ateş tiroid fırtınasının en önemli belirtisidir.
Tirotoksikoz Graves’ hastalığı, toksik adenom, toksik multinodüler guvatr ya da tiroidite bağlı olabilir. Aşırı tiroid hormon alımı ya da nadiren struma ovariide olduğu gibi ektopik tiroid hormon salgısı da tirotoksikoza neden olabilir.
GRAVES HASTALlĞI
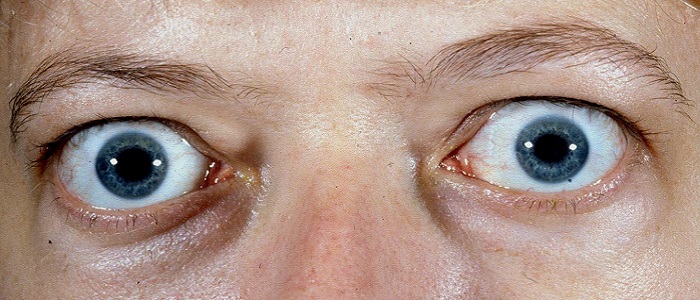
Graves hastalığı tirotoksikozun en sık sebebi olup 20-40 yaşındaki kadınları etkileyen otoimmun bir hastalıktır. Guvatr, tirotoksikoz, göz tutulumu (proptozis, ekstraoküler kas paralizisi, optik sinir tutulumuna bağlı görme kaybı) ve pretibial gode bırakmayan cilt kalınlaşması ile karakterize dermopati (pretibial miksödem) bulgularından bir veya daha fazlası tabloya eşlik eder.
Graves’ hastalığında tirotoksikoz TSH reseptörüne karşı aşırı antikor üretimi ile gerçekleşir. Bu tiroid uyarıcı immun globulinler tiroid hücre büyümesi ve tiroid hormonu salınmasını artırır. Oftalmopati ekstraoküler kasların lenfositlerle infiltre olması ve mukopolisakkarid birikimi ile karakterizedir. Graves hastalığında göz bulguları orbital kas ve tiroidin ortak antijenlerine duyarlılık gösteren lenfositlerin enflamatuar reaksiyonu sonucu oluşur.
Bunun yanı sıra diffüz guvatr ya da göz bulguları eşlik edebilir. Yaşlı hastalarda ise hipertiroidinin klasik belirtilerin yerine apathetic tirotoksikoz denilen kilo kaybı, kas güçsüzlüğü, duygusal kararsızlık, konjestif kalp yetmezliği ve standart tedavilere dirençli atriyal fibrilasyon ile karakterize bir tablo görülebilir. Graves hastalığında göz tutulumu hipertiroidinin özgül olmayan göz bulguları olabileceği gibi orbita dokularındaki infiltrasyon sonucu periorbital ödem, konjunktival konjesyon ve ödem, proptozis, ekstraoküler kas güçsüzlüğü ve/veya görme kaybına neden olabilecek optik sinir hasarına bağlı olabilir. Pretibial miksödem (tiroid dermopatisi) Graves hastalarının % 2-3’ünde görülür ve tibianın alt kısmında gode bırakmayan cilt kalınlaşması ile karakterizedir. Tırnakların yatağından ayrılmasıyla karakterize onikolizis Graves hastalarında görülebilir. Tiraid akropaki veya çomaklaşma da yine Graves hastalarında görülebilir.
T4 ve/veya T3 artışı ile birlikte TSH’nın baskılanması hipertiroidi tanısını doğrular. Tiroid uyarıcı immunglobulin (TSH reseptör antikoru) hipertiroidinin diğer klasik bulgularını taşımayan göz bulguları ile seyreden olgularda yardımcıdır. Tiroid tutulumunun artmış olması Graves hastalığını tiroiditlerden ayırır. Orbitanın MR ya da ultrasonografi ile görüntülenmesi oftalmopatinin klinik belirtileri olmasa da orbita kaslarındaki genişlemeyi gösterir.
Tedavi de antitiroid ilaçlar, radyoaktif iyot ve cerrahi hipertiroidide kullanılan üç tedavi protokoıüdür. Antitiroid ilaçlar: propylthiouracil, methimazole ve carbimazole tiroid peroksidaz enzimini inhibe ederek tiroid hormon sentezini engelleyen thiocarbamide ilaçlardır. Propythiouracil aynı zamanda periferde T4’ün T3’e dönüşümünü de inhibe eder. Tıbbi tedavi hastalık spontan remisyona girene kadar (1-2 yıl) uzatılmalıdır. İlaç kesildikten sonra hastaların % 40-50’si remisyonda kalır, hastalığın tekrarladığı olgularda radyoaktif iyot ya da cerrahi gibi kalıcı bir tedavi seçeneği düşünülmelidir. Antitiroid ilaçların yan etkileri kaşıntı, döküntü (hastaların % 5’inde), kolestatik sarılık, akut artralji, nadiren agranülositozdur (% 0.5 hastada). Hastalar ateş ya da boğaz ağrısı olduğunda ilacı kesip bir hekime başvurmaları konusunda uyarılmalıdır. Çünkü bu belirtiler agranülositoza bağlı olabilir. Tedavinin başlangıcında kullanılan B-blokör ilaçlar taşikardi, hiper-tansiyon, atrial fibrilasyon gibi belirtilerin azaltılmasına yardımcı olur. Tiroid hormon düzeyleri normale döndükçe ilaçlar azaltılarak kesilmelidir. Radyoaktif iyot: etkinlik, maliyet, kısa dönem yan etkileri düşünüldüğünde radyoaktif iyotun cerrahi ve antitiroid ilaçlara üstünlüğü bulunmaktadır.
Graves hastalarında tercih edilen tedavi yöntemi olup gebelerde kontrendikedir. Tedaviden sonra gebe kalındığında ise doğumsal defekt riskini artırmaz. Şiddetli tirotoksikozu ya da büyük guvatrı olan hastalarda açığa çıkan tiroid hormonlarının hipertiroidi belirtilerini şiddetlendirme ve arİtmilere neden olma olasılığı nedeniyle hastalar öncesi antitiroid ilaçlarla ötiroid hale getirilmelidir. Radyoaktif iyot sonrası tiroid bezi küçülür ve hastalar 6 hafta-3 ay içinde ötiroid hale gelirler. İlk yıl hastaların % 10-20’sinde hipotiroidi gelişirken ilk yıldan sonra bu oran yıllık % 3-5’tir. Sonuçta hastaların % 50-80’inde hipotiroidi gelişmektedir. Bu nedenle hastalar serbest T4 ve TSH düzeyleri ile izlenmeli, hipotiroidi saptanırsa levotiroksin replasmanı başlanmalıdır. Cerrahi ya da antitiroid ilaç tedavisi sonrası da hipotiroidi gelişebileceğinden Graves hastalarında ömür boyu izlem gereklidir. Cerrahi çok büyük tiroidi, multinodüler guvatrı, bası belirtileri olan ya da bir yıl içinde gebelik planlayan hastalarda total ya da subtotal tiroidektomi tedavi
seçeneğidir. Tiroid cerrahisinde deneyimli bir cerrah gereklidir. Cerrahiden 6 hafta önce antitiroid ilaçlar başlanmalı ve ötiroidi sağlanmalıdır. Cerrahiden 2 hafta önce oral potasyum iyodür solüsyonu günlük olarak verilmeli ve bezin vaskülaritesi azaltılmalıdır. Cerrahi sonrası kalıcı hipoparatiroidi ve reküren larinjeal sinir paralizisi hastaların % 2’sinden azında görülür.
TOKSİK ADENOM
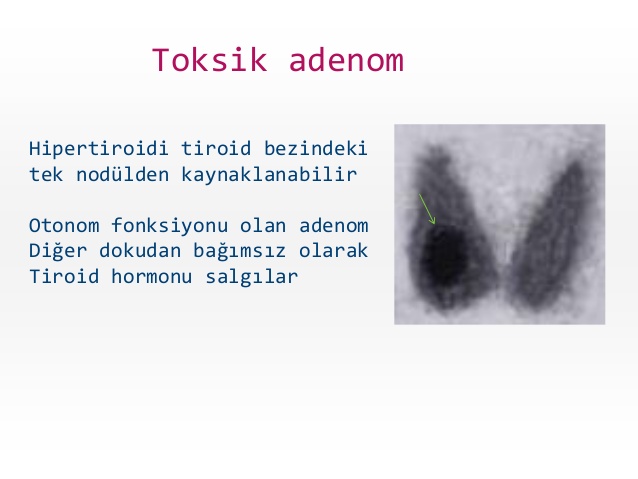
Soliter toksik nodüller genellikle iyi huylu olup yaşlı hastalarda görülürler. Fizik muayenede tek bir soliter nodül palpe edilir. Laboratuar incelemeleri TSH baskılıyken belirgin T3 artışı ve orta derecede T4 artışı ile karakterizedir. Tiroid sintigrafisinde etkilenen lobda sıcak nodül görülürken tiroidin diğer kısımları tamamen bastırılmış görünümdedir. Soliter toksik nodüllerer radyoaktif iyot ile tedavi edilirler. Ancak büyük nodüllerde tek taraflı lobektomi gerekebilir.
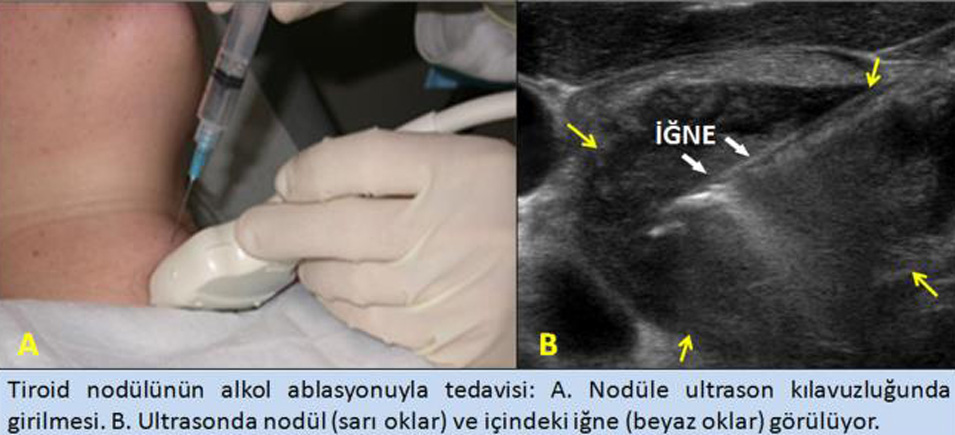
Toksik multinodüler guvatr özellikle iyot eksikliği olan bölgelerde yaşlı hastalarda görülür. Taşikardi, kalp yetmezliği ve aritmi genellikle başvuru semptomlarıdır. Fizik muayenede multinodüler guvatr palpe edilir. TSH baskılanmış, T3, T4 artmıştır ve sintigrafide multipi fonksiyonel nodüller izlenir. Özellikle küçük tiroid bezi olanlarda tedavi seçeneği 13II abI asyondur.
Subklinik hipertiroidide TSH baskılıyken T4, T3 normaldir. Bu hastalar kardiyak aritmi yönünden risk altında olduklarından TSH düzeyi sürekli baskılı olanlar antitiroid ilaçlar ve radyoaktif iyot ile tedavi edilmelidir.
Tiroiditler akut, subakut, kronik olarak sınıflandırılabilir. Tiroiditler sonuçta klinik hipotiroidiye neden olsalar da ilk ortaya çıktıklarında T4, T3’ün açığa çıkmasına bağlı hipertiroidi görülebilir. Tiroidite bağlı hipertiroidi hasar gören hücrelerde tiroid hormon yapımının azalması nedeniyle radyoaktif iyot tutulumunda azalma ile karakterizedir. Nadir görülen akut supuratif tiroidit yüksek ateş, ciltte kızarık lık, tiroid bezinde hassasiyete sebep olur ve subakut tiroiditle karışabilir. Eğer kan kültürleri negatif olursa iğne aspirasyonu organizmayı tanımlayabilir. Yoğun antibiyotik tedavisi nadiren insizyon ve drenaj gerekli olmaktadır. Subakut tiroidit (de Quervain’s tiroiditi ya da granülomatöz tiroidit) tiroidin muhtemelen viral enfeksiyonuna bağlı olarak gelişen % 90 olguda tamamen düzelen akut enflamatuar bir bozukluktur. Hastalar ateş ve boynun ön kısmında ağrıdan yakınırlar. Hastalarda hipertiroidi belirti ve bulguları olabilir ve klasik muayene bulgusu tiroid bezinde hassasiyettir. Laboratuar bulguları hastalığın seyriyle değişiklik gösterir. Başlangıçta hastalar semptomatik tirotoksik değerlere sahip olabilir. Sintigrafide radyoaktif iyot tutulumu düşüktür. Daha sonra ötiroid ve hipotiroid fazlar arasında dalgalanmalar olabilir ve hastalar ötiroid hale dönebilir. Radyoaktif iyot tutulumunda artış tiroid bezinin düzelmekte olduğunun bir göstergesidir. Tedavide nonsteroidal antienflammatuar ilaçlar, ağrı ve ateş şiddetli ise kısa dönem prednisone kullanılabilir. Hipotiroidi fazda ise levotiroksin replasman tedavisi gerekir. Postpartum tiroiditin seyri subakut tiroidite benzer. Doğumdan sonra ilk 6 ay içinde ortaya çıkan bu bozukluk ya hipertiroidi, hipotiroidi ve ötiroid olmak üzere trifazik bir süreçten geçer ya da sadece hipotiroidi gelişir. Hastaların bir kısmında altta yatan kronik tiroidit bulunmaktadır.
Kronik tiroidit (Hashimoto tiroiditi, lenfositik tiroidit) tiroidin norınal yapısının lenfositik infiltrasyonla bozulması sonucu oluşur, hipotiroidi ve guvatra neden olur. Riedel struma ise muhtemelen Hashimoto tiroiditinin bir varyantı olup tiroidde kaya sertliğinde kitleye neden olan ileri derecede fibrozis ile karakterizedir. Hasmmoto tiroiditi Amerika Birleşik Devletlerinde hipotiroidi ve guvatrın en sık nedeni olup kadınlarda daha sık görülmektedir. Nadiren Hashimoto tiroiditi harap edilmeye bağlı serbest hormonların açığa çıkmasıyla radyoaktif iyot tutulumunun düşük bulunduğu geçici bir tirotoksikoza neden olabilir. Kronik tiroidit subakut tiroidittten ağrı ve ateşin olmaması ve tiroid otoantikor titresinin yüksekliği ile ayırt edilir. Başlangıçta sadece Tg Ab artmışken zamanla kaybolabilir. TPO Ab erken dönemlerden itibaren tespit edilir ve genellikle yıllar boyunca da pozitif kalır. Radyoaktif iyot tutulumu artmış, normal ya da düşük olabilir. Serum T3 ve T4 normal ya da düşük olabilir ve düşük olduğunda TSH da artmış olarak bulunur. TİİAB lenfosit ve Hürthle hücrelerini (genişlemiş bazofilik foliküler hücreler) gösterir. Hipotiroidi ve guvatr varlığında levotiroksin tedavisinin verilmesi TSH düzeylerini normale getirirken tiroid bezinin de küçülmesini sağlar.
Dışarıdan genellikle kilo kaybetmek amacıyla alınan tiroid hormonun neden olduğu tirotoksikoz tablosudur. T3 ve T4 artarken TSH ve Tg azalır. Radyoaktif iyot tutulumu kaybolmuştur. Hastalar psikoterapiye gereksinim duyabilir. Struma ovarii tiroid dokusu içeren ovaryan teratomun salgıladığı tiroid hormonuna bağlı gelişir. Sintigrafide pelviste radyoaktif iyot tutulumu izlenir. Mol hidatiform gebelikte trofoblast proliferasyonu sonucu intrinsik TSH benzeri aktivitesi olan fazla miktarda koryonik gonadotropin üretilmesine neden olur. Molar gebeliğin cerrahi ya da tıbbi tedavisiyle hipertiroidi düzelir.
HİPOTİROİDİ
Hipotiroidi timid hormon eksikliğine bağlı ortaya çıkan klinik tablodur. Süt çocuğu ve çocukluk döneminde büyüme, gelişme geriliğine yol açarak kalıcı motor ve mental retardasyona neden olabilir. Tiroid agenezi (tiroid dokusunun olmaması), disgenezi (ektopik ya da lingual tiroid), tiroid hipoplazisi, tiroid dishormonogenezi, konjenital hipofiz hastalıkları konjenital hipotiroidi nedenleridir. Erişkin dönemde ortaya çıkan hipotiroidide metabolizma yavaşlar ve tedaviyle düzelir. Hipotiroidi primer (tiroid yetmezliği), sekonder (hipotalamus veya hipofiz yetmezliği) ya da tiroid hormon direncine bağlı olabilir. Erişkinierde otoimmun tiroidit hipotiroidinin en sık nedenidir. Bu durum tek başına görülebileceği gibi Tip II poliglandüler yetmezliğin (Schmidt Sendromu) bir parçası olarak da görülebilir. Tip i diabetes mellitus, pernsisiyöz anemi, vitiligo, gonadal yetmezlik, hipofizitis, çölyak hastalığı, miyastenia gravis ve primer bilier siroz hastalığın diğer bulgularıdır. Hipotiroidinin iyatrojenik nedenleri ise tiroidektomi, lityum ve amiodarone tedavisidir. İyot eksikliği ya da fazlalığı da yine hipotiroidi nedenidir.
Hipotiroidinin klinik belirti ve bulguları hastalığın başlangıç yaşı ve tiroid hormon eksikliğinin derecesine bağlı olarak değişir. Konjenital hipotiroidisi (kretenizm) olanlarda beslenme problemleri, hipotoni, hareketsizlik, arka fontanelin kapanmaması, ödemli el ve yüz görülürken tedavinin geciktiği durumlarda mental retardasyon, boy kısalığı, pubertede gecikme görülebilir. Erişkinlerde hipotiroidi daha sinsi seyretmektedir. Hastalarda genellikle yıllar öncesinden başlayan kilo artışı, halsizlik ve uyku hali bulunur. Derin tendon reflekslerinin relaksasyon fazında uzama ağır hipotiroidinin klasik bir bulgusudur. Subkutan mukopolisakkarid birikimi su tutulumuna neden olur ve buna miksödem denir. Miksödem ağır hipotiroidili olgularda yüz hatlarında kabalaşma ve şişliğe neden olur. Tedavi edilmemiş ağır hipotiroidi soğuk maruziyeti, enfeksiyon ve psikoaktif ilaçlarla presipite olan hipotermi, aşırı güçsüzlük, hipoventilasyon, hipoglisemi, hiponatremi ve bilinç değişikliklerine neden olur.
Primer hipotiroidide serum TSH düzeyi artarken total ve serbest T4 azalır. Sekonder hipotiroidide ise TSH normal ya da azalmışken total ve serbest T4 alt sınırdadır. Hipotiroidide hiperkolesterolemi ve kreatinin fosfokinaz kas (MM) fraksiyonu artışı görülebilir. Anemi normokrom normositer, makrositik (B12 eksikliğine bağlı pernisiyöz anemi) veya mikrositik (beslenme eksiklikleri veya kadınlarda menstrüel kan kayıplarına bağlı) olabilir.

Hipotiroidinin başlangıç belirtilerinin çok net olmaması nedeniyle bir veya daha fazla belirtiyi taşıyan hastalarda klinik şüphe ile ancak tanı konabilir. Menstrüel düzensizlik (genellikle menoraji), artralji, mjyalji çoğunlukla atlanan belirtilerdir. Total T4’ün azalmış olduğu nefrotik sendrom, siroz, TBG eksikliği gibi durumlar akılda tutulmalıdır. Ancak bu hastalıklarda TSH ve serbest T4 düzeyleri genellikle normaldir. Total T4’ün azaldığı bir diğer durum da akut hastalıklarda görülen hasta ötiroid sendromudur. Total ve bazen serbest T4 azalmış, TSH normal ya da hafif artmış olabilir. Guvatr olmaması, antitiroid antikorların negatifliği, serum reverse T3’ün artması ve hastalığın klinik prezentasyonu ayırıcı tanıda yardımcı olur. Akut hastalığın düzelmesi ile hasta ötiroid sendromu da kendiliğinden düzelir ve çoğunlukla hastalar levotiroksin replasmanına gereksinim göstermez.
Hipotiroidili hastalar sentetik levotiroksin ile tedavi edilirler. Normalde T3 biyoaktif olmasına karşın dokularda T4 fizyolojik düzeylerine göre T3’e çevrilir. Dolayısıyla T4 verilmesi hem T3 hem de T4’ün yeterli serum düzeylerini sağlar. T4’ün yarı ömrü 8 gün olup günde bir kez alınması yeterlidir. Erişkinde günlük ortalama ihtiyaç 75-150 mcg’dır. Sağlıklı kişilerde 1.6 mcg/kg/gün dozunda başlanabilir. çoğu erişkinde tam replasman dozunda tedaviye başlanabilmesine karşın bazı yaşlı hastalar ve kardiyak problemi olanlarda günlük 25 mcg ile başlayıp 2 haftada bir 25 mcg artırılması uygundur. Tedavi yanıtı serum TSH düzeyinin doz değişikliğinden 6 hafta sonra ölçülmesi ile değerlendirilir. 0.5-2.0 mU/L TSH düzeyi optimaldir. Sekonder hipotiroidi de ise tedavi yanıtı serbest T4 düzeyleri normalin ortalarında olacak şekilde ayarlanır, çünkü bu durumda TSH düzeyinin ölçülmesi yardımcı değildir. Miksödem komasında 300-400 mg levotiroksin intravenöz yükleme dozunda verilip günlük 50 mg levotiroksin ile idameye geçilmelidir. Ayrıca günlük 3xI00 mg intravenöz hidrokortizon ve sıvı replasmanı uygulanmalıdır. Komayı hızlandıranlar ortadan kaldırılmaya çalışılmalı, gerekirse solunum desteği verilmeli, ısıtıcı bileklikler gerektiğinde hjpotermi için kullanılmalıdır. Mortalite yüksek olmasına karşın çoğu hasta 1-3 gün içinde düzelmektedir.
Subklinik Hipotiroidi

Subklinik hipotiroidide TSH hafif artmış, T4 ve/veya T3 normal ya da normalin alt sınırındadır. Hastaların bir kısmında aşikar hipotiroidi gelişebilmektedir. Hafif TSH artışlarında ne zaman tedavi verilmesi gerektiği konusunda fikir birliği olmamakla birlikte TSH 2 kez 5 mU/L’nin üzerinde ölçülür ve anti-TPO Ab testi pozitif ya da hastanın guvatrı saptanırsa tedavi başlanabilir. Eğer hastanın guvatrı yoksa ve anti- TPO Ab negatifse, TSH 2 ayrı ölçümde 10 mU/L’nin üzerinde saptanırsa
replasman tedavisi uygundur.

Tiroid bezinin büyümesine guvatr denilmektedir. Guvatrlı hastalar ötiroid (basit guvatr), hipertiroid (toksik multinodüler guvatr ya da Graves hastalığı) veya hipotiroid (Hashimoto tiroiditi ya da toksik olamayan guvatr) olabilir. Tiroidde fokal büyümelerse genellikle adenom ya da karsinoma bağlıdır. Toksik olmayan guvatrda tiroid hormon sentezinin yetersizliği TSH artışı ve buna bağlı tiroidde büyümeye neden olmaktadır. İyot eksikliğine bağlı endemik guvatr bir zamanlar en sık toksik olmayan guvatr nedeni iken iyotlu tuz kullanımıyla birlikte bugün Kuzey Amerika’da neredeyse görülmemektedir. Diyetle alınan guvatrojenik ajanlar guvatra neden olabilirler ve iyot en sık guvatrojenik ajandır. Lityum ve thioglukozid gibi sebze ürünleri diğer guvatrojenik ajanlardır. Tiroid hormon sentezindeki defektler de ötiroid veya hipotiroid guvatra neden olur. Dikkatli bir tiroid muayenesi ve tiroid hormon testleri guvatrın nedenini gösterebilir. Tiroidde üfürümün eşlik ettiği düzgün, simetrik bir büyümeyle giden hipertiroidi Graves hastalığını düşündürür. Hipotiroidiyle birlikte nodüler tiroid bezi ve otoantikor pozitifliği Hashimoto hastalığını düşündürür. Hipotiroidiyle birlikte düzgün, diffüz guvatr ve otoantikorların saptanmaması iyot eksikliği ya da tiroid hormon sentezinde defekt düşündürür. Guvatr çok büyük olup substernal uzanım gösterebilir, disfaji, solunum sıkıntısı ve ses kısıklığına neden olabilir. Ultrasonografik inceleme tiroid bezinin anatomik yapısını gösterirken sintigrafi tiroid bezinin aktivitesini gösterir. Hipotiroid guvatrlar TSH’yl normalleştiren dozda tiroid hormonuyla tedavi edilirler. Ötiroid guvatrlar ise levotiroksin ile tedavi edilebilirler, ancak uzun süreli guvatrlarda regresyon olasılığı düşüktür. Ötiroid guvatrda obstrüktif semptomların veya substernal uzanımın varlığında cerrahi endikedir.
Tiroid nodülleri sıktır. Otopsi çalışmalarında % 50, klinik olarak ise toplumun % 4’ünde rastlanır. Benign tiroid nodüllerini genellikle foliküler adenom, kolloid nodül, benign kist ya da nodüler tiroidit oluşturmaktadır. Hashimoto tiroiditi olanlarda muayenede tek bir dominant nodül olabilir, ancak ultrasonografide multipl nodüllefl tespit edilebilir. Nodüllerin çoğu benign olduğu halde az bir kısmını malign nodüller oluşturmaktadır. Birçok tiroid kanseri düşük dereceli malignitelerdir. Hikaye, fizik muayene, laboratuar ve görüntüleme benign ve malign nodülleri birbirinden ayırt eder. Örneğin lenf nodu varlığı ya da ses kısıklığı kuvvetle malignite düşündürür. Çocukluk ya da adölesan dönemde baş boyun bölgesine radyasyon tiroid kanserlerinde en önemli etiyolojik etkendir. Daha önceleri büyümüş timus, tonsiller hastalık, hemanjiom ve akne için radyoterapi kullanılırdı. Günümüzde Çernobil, Ukrayna gibi nükleer patlamalardan açığa çıkan radyasyon tiroid kanserleri için önemli risk faktörüdür. Bu şekilde radyasyona maruz kalma öyküsü olanlara bazal ultrasonografik değerlendirme yapılıp bir iki yılda bir dikkatli bir tiroid muayenesi yapılmalıdır. Ultrasonografik özellikleri tümörü telkin eden multipI nodüller ve dominant nodülden ince iğne aspirasyonu ile biyopsi alınması cerrahi gereksinimini azaltmaktadır. Deneyimli bir sitolog biopsilerin % 75’ini oluşturan benign lezyonları ve % 5’ini oluşturan papiller, anaplastik, medüller karsinam gibi malign lezyonları ayırt edebilir. Ancak foliküler neoplazinin benign malign ayırımı sitoloji ile yapılamadığından sitolojisi şüpheli olan foliküler lezyonların cerrahiye verilmesi uygundur. Ancak foliküler lezyonu olup TSH baskılı olanlarda tiroid sintigrafisi yapılmalıdır, çünkü sıcak nodüller nadiren maligndir. Her ne kadar daha önceleri benign tiroid nodülleri levotiroksin supresyonu ile tedavi edilmiş olsa da supresyon tedavisiyle nodüllerin genellikle küçülmemesi nedeniyle artık önerilmemektedir.
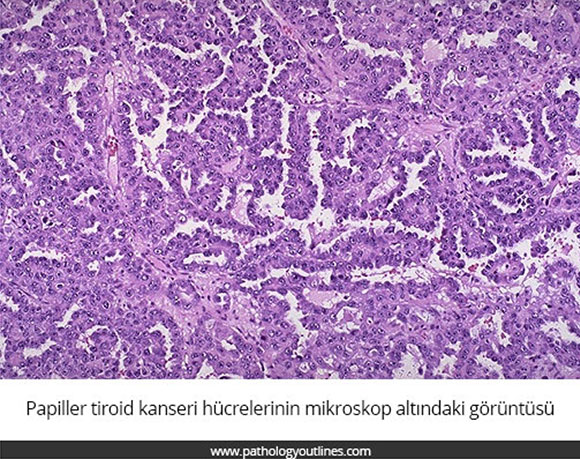
Tiroid kanserlerinin özellikleri Tablo 65-7’de gösterilmiştir. Papiller karsinom lokal invazyon ve lenf nodu metastazı yapma eğilimindedir. Tiroid kapsül invazyonu, tümörün 2.5 cm’den büyük olması, hastanın 45 yaşın üzerinde olması, tall-cell varyant ve lenf nodu tutulumu kötü prognoz göstergeleridir. Foliküler karsinom papiııer karsinomdan biraz daha agresif olup lenf nodlarına lokal yayılım gösterebileceği gibi hematojen yolla kemik, beyin ve akciğere de metastaz yapabilir. Primer tümör fark edilmeden hasta uzak metastazIa başvurabilir. Anaplastik karsinom daha yaşlı bireylerde görülür, çok agresif seyreder ve kısa süre içinde ağrı, disfaji ve ses kısıklığına neden olur. Medüller tiroid karsinomu kalsitonin üreten parafoliküler hücrelerden köken alır ve papiııer ve foliküler karsinomdan daha maligndir. Genellikle multifokalolan bu tümör hem lokal hem de uzak yayılım gösterir. Sporadik ya da ailesel olabilen bu tümör ailesel olduğunda otozomal dominant geçiş gösterir ve multipl endokrin neoplazi (MEN) IlA’nın (medüller tiroid karsinomu, feokromositoma, hiperparatiroidi) veya MEN IlB’nin (medüllerer tiroid karsinomu, mukozal nöroma, intestinal ganglionöroma, marfanoid habitus ve feokromositoma) bir komponenti olabilir. Serum kalsitonin düzeylerinde artış tanıyı doğrular. Medüller tiroid karsinomu olan olgularda RET proto-onkogen mutasyonuna bakılmalı ve eğer saptanırsa hastanın birinci derece akrabaları da araştırılmalıdır.
Tedavide izole papiller mikrokarsinomda lobektomi uygulanabilir. Ancak birçok papiııer ya da foliküler tümör santral lenf nodu diseksiyonu ile birlikte total tiroidektomi, eğer lenf nodu metastazı saptanırsa modifiye boyun diseksiyonu gerektirir. Cerrahi sonrası düşük riskli grupta küçük tümörü olan hastalar levotiroksin ile TSR baskılama tedavisi uygulanarak serum Tg ve boyun ultrasonografisi ile izlenebilir. Ancak tümör boyutları büyük, persistan ya da metastatik hastalık riski yüksek olan hastalara radyoaktif iyot tedavisi verilmelidir. Sık serum Tg ölçümü ve boyun bölgesinin değerlendirilmesiyle hastalar izlenmeli, ayrıca aralıklı olarak TSR ile uyarıimış Tg düzeyleri ölçülüp tüm vücut tarama çalışmaları yapılmalıdır. TSR artışı 6 hafta levotiroksin kesilmesiyle ya da rekombinan TSR uyarısıyla sağlanabilir. Tg artışı reküren hastalığın bir belirtisidir. Taramada iyot tutan lezyonlar radyoaktif iyot ile tedavi edilirken iyot tutmayan lezyonlar cerrahi ya da lokal radyoterapi ile tedavi edilebilir. Medüller tiroid karsinomu ise total tiroidektomi ve santral lenf nodu diseksiyonu gerektirmektedir. Tedavinin yeterliliğinin değerlendirilmesi için ve hastalığın izleminde kalsitonin düzeyleri kullanılır. Anaplastik karsinom da trakeaya basıyı engellemek için isthmusektomi yapılıp palyatif radyoterapi verilir. Tiroid lenfomaları da radyoterapi ve/veya kemoterapi gerektirir. iyi diferansiye tiroid karsinomlarının prognozu genellikle iyi olup tanı anında hastanın yaşı ve cinsiyeti prognozu bel irleyen en önemli unsurlardır. 40 yaşın üzerindeki erkekler ve 50 yaşın üzerindeki kadınlar rekürens ve ölüm riski yönünden yüksek riskli gruptadırlar. İnvaziv medüller tiroid karsinomunda 5 yıllık yaşam oranı % 50 iken anaplastik karsinom için ortalama yaşam süresi yaklaşık 6 aydır.