Obstrüktif akciğer hastalığı, akciğer fonksiyon testlerinde hava akımı kısıtlanması (obstrüktif şekil), ile karakterize dispneye yol açan bir grup rahatsızlıktır. Sık görülür ve amfizem, kronik bronşit, bronşiolit, astım, kistik fibrozis, bronşiektazi gibi hastalıları içerir. Aynı hastada, benzer etiyolojik faktörden kaynaklanan (örn. tütün maruziyeti), bu hastalıklardan bir kısmı eş zamanlı bulunabilir ve fizik muayeneyle, fizyolojik testlerle, ya da görüntüleme teknikleriyle birbirlerinden ayrılamayabilirler ve tedavileri her birinin o anki patofizyolojik özelliklerinin anlaşılmasına dayanır. Bu hastalıklar (örn. amfizem, kronik bronşit, kronik bronşiolit) beraberce KOAH klinik tanımlaması altında sınıflandırılabilirler. Genelde KOAH geriye dönüşü olmayan ya da çok az geriye dönebilen hava akımı kısıtlanmasıyla karakterizedir. Bu tanımlama; bu grup hastalıkları, hava yollarında hiperaktivite sonucu geriye dönebilir hava akımı kısıtlanması olan kronik enflamatuar bir hastalık olan astımdan ayırır. Bronşial ağaçtaki hava akımı, nefes alma basıncıyla doğru orantılı, hava yolu direnciyle ise ters orantılıdır. Obstrüktif akciğer hastalığında bu süreçlerden bir yada birkaçı etkilenmiştir. Örneğin amfizemde hava akımı kısıtlanması temel olarak elastik recoildeki azalmanın yol açtığı nefes alma basıncı düşüklüğüne bağlıdır. Astımdaysa hava akımı kısıtlanması, bronko konstrüksiyonun yol açtığı hava yolları direncindeki artışa bağlıdır. Hava akımı kısıtlanmaları akciğer hacimlerinde karakteristik değişikliklere yol açar. Rezidüel volüm ve fonksiyonel rezidüel kapasite artmıştır. Toplam akciğer kapasıtesi ya artmış yada normalken vital kapasite, rezidüel volümdeki artmayla birlikte düşmüştür. Obstrüktif akciğer hastalığında fonksiyonel rezidüel kapasite ve rezidüel volümdeki artışta birkaç faktör rol alır.
Düşük akciğer elastik recoili göğüs duvan tarafından dışarı doğru sarf edilen güce karşı koyacak güçte azalmaya yol açarak fonksiyonel rezidüel kapasiteyi artırır. Hava yolu tonusundaki kayıp, akut astımdaki bonkokonstrüksiyon ve müköz tıkaç, yüksek akciğer hacimlerinde hava yollarının kollapsına ve aşırı hava hapsine yol açar. Sonuç olarak, anlık ventilasyondaki artış talebi altında, hava akımına karşı olan dirençteki artış, akciğerlerin ekspirasyon zamanı boyunca tamamen boşalmasına izin vermeyebilir. Akciğer hacimlerindeki bu değişikliklerin üç önemli sonucu şunlardır: (I) Yüksek akciğer hacimlerinde nefes almak aynı akciğer hacim değişikliği için daha fazla basınç değişimini gerektirir. Bu gereklilik soluma yükünü bir hayli artırır. (2) Yüksek akciğer hacimleri inspirasyon kaslarını mekanik bir dezavantaj haline getirir. Diyafram düzleşir, buda torasik basıncı değiştirme yetisinde azalmaya yol açar. Tüm inspiratuar kas lifleri kısalır, gerimi düşürerek akciğerin hacim değişikliklerine karşı koyabilirler. (3) Daralmış ve kolIabe olan hava yollarını çevreleyen akciğer parankimi tarafından hava yolu açıklığını sürdürmeye, havayolu direncini ve hava hapsini düşürmeye eğilim, büyük akciğer hacimlerini ortaya çıkarır. Bu sonuç faydalıdır. Bu üç fizyolojik dengesizlik obstrüktif akciğer hastalığının birçok klinik özelliklerini açıklar. Obstrüktif akciğer hastalığında akciğer fonksiyonları ve sonuçların aynı olmasına karşın patogenezleri ve prognozları farklıdır. Bu yüzden, hedeflenen terapiye ulaşmada öncü olacak iyi bir ayırıcı tanıya ulaşmak için çok dikkatli inceleme yapılmalıdır.

KOAH; dispneye yol açan, akciğerde yapısal değişikliklerle ve ilerleyici, geri dönüşümsüz yada kalıcı hava akımı kısıtlanmasıyla karakterize pulmoner hastalıkları içeren bir terimdir. Bu terim, amfizem, kronik bronşit ve kronik bronşioliti kapsar. Yine bu terim, hava yolu obstrüksiyonunun diğer sebepleri olan aynı zamanda da geri dönüşümsüz hava yolu obstrüksiyonu yapabilen kistik fibrozis, bronşiektazi gibi hastalıkları ve astımı dışlar.KOAH doktorlar tarafından görülen hastalıklar arasında en yaygınlardan birisidir ve Birleşik Devletlerde de 4. en önemli ölüm sebebidir. KOAH için prevalans değerleri erkeklerde kadınlara kıyasla yüksektir, yaşın artmasıyla, düşük sosyoekonomik seviyeyle ve sigara içiciliğiyle doğru orantılıdır. İspanyollar beyaz ırktan daha fazla etkilenmişlerdir. Beyazlarsa Afrikalı Amerikalılardan daha fazla etkilenmişlerdir. KOAH hastaları ülke genelinde birçok hastanede yatak işgalinin %10’undan sorumludur ve yaklaşık 500000 KOAH’lı hasta her yıl hastaneden taburcu olmaktadır. Sigara tiryakiliği KOAH’ın en sık sebebidir (%90’ın üzeri) Bununla birlikte hava kirliliği, toz ve gazlara mesleki maruziyetler, enfeksiyonlar gibi diğer sebepler hastalığın ortaya çıkmasında, şiddetinde, ilerleyişinde paya sahiplerdir. Sigaranın en önemli predispozan madde oluşunun yanında içicilerin sadece %20’sinin klinik olarak gösterilebilir KOAH geliştirdiğini de unutmamak gerekir. Bu bulgu bize KOAH’ ın çevresel bir talam faktörlere bağlı olmasının yanı sıra (örn. sigara), genetik bir yatkınlığının olduğunu da gösterir.
Birkaç çalışmada yaşa bağlı akciğer kapasitesinde düşüş tanımlanmış ve belgelenmiş ve KOAH’a karşı hassasiyet olarak belgelenmiştir. Bu çalışmalar, sigara içmeyen birçok erkek yetişkinlerin yıllık 35-40 ml’lik bir FEVı düşüşü sergilediğini göstermiştir. Bu oran sigara içildiğinde 45-60 ml/yıl değerine yükselmektedir. Buna rağmen hassas bir sigara içicisi bu kayıpları 70-120 ml/yıl’a kadar gösterebilir. Bu bilgi doktorlara, KOAH’lı hastalardaki akciğer fonksiyonundaki düşüş oranlarını tasarlama ve tedavi edici girişimlerin etkilerini tayin etme konusunda imkan tanır. KOAH’la uzaktan alakalı tek genetik hastalık tüm vakaların % 1’inden daha az olan a-antitripsin eksikliğidir. Eksik enzim a ı-antitripsin, primer olarak karaciğerden sentezlenir ve akciğerlere gelir. Enflamatuar hücreler tarafından sentezlenen bağ dokusu matriksini bozma yeteneği olan elastaz enzimini de aktive eder. a-antitripsin bu işleviyle akciğer parankiminde kontrolsüz elastin yıkımını durdurarak amfizem oluşmasını engeller. Kırk yaş altı amfizem vakaları sigara içsin içmesin bu yönden araştırılmalıdırlar.
Amfizem genel KOAH terimi altında yer alan bir antitedir. Patalojik olarak, akciğer parankiminde oluşan tahrip sonucu anlamlı fibrozis olmaksızın hava boşluklarında kalıcı genişleme olarak tanımlanır. Bu değişiklikler gaz değişimi açısından kısıtlanmış anormal bir asinusla sonuçlanır. Amfizem; sentriasinar ve panasinar olarak sınıflandırılabilir. Sentriasinar amfizemde asinusun proksimal kısmı (respiratuvar bronşioi) etkilenmiştir, en sık sigaraya bağh amfizemde görülen histolojik görünümü temsil etmektedir. Oysa panasiner amfizem tipik olarak a-antitripsin eksikliğinde gözlenir. A-antitripsin eksikliği ile amfizem arasındaki ilişkinin 1960’larda keşfi, amfizemin akciğer bağ dokusunda kontrolsüz tahribe öncülük eden proteaz antiproteaz sistemlerindeki dengesizlik sonucu oluştuğu hipotezine bağlıdır. Özellikle a-antitripsin yokluğunda elastaz inaktivasyonu söz konusu olduğu için, elastinin akciğer proteazlarının başlıca hedefi olduğuna inanıhrdI. inhibitör proteazların yokluğunun yol açtığı elastin liflerin ileri tahribi, azalmış elastik recoil ve amfizemin birçok klinik bulgusunu da açıklar. Buna rağmen, normal a-antitripsin seviyeleriyle beraber kronik akciğer enflamasyonuna bağlı aşırı elastaz ortaya çıkabilir, diğer proteazantiproteaz sistemler bu durumun ortaya çıkmasında rol oynar. Normal veya duyarlı olmayan sigara içicilerle karşılaştırıldığında duyarlı sigara içicilerindeki solunum hastalığında artmış mortalite ve morbidite oranıyla birlikte zorlu ekspiryumun birinci saniyesinde (FEVı) azalma şekli. Sigaranın bırakılması, duyarlı içicilerde oluşan akciğer fonksiyonları bozukluğunu tamamen düzeltmez, daha fazla düşüşünü azaltır.
Elastazlar, metalloproteinazlar ve diğer proteinazlar nötrofiller, makrofajlar ve diğer immun hücreler tarafından akciğere salınabildiğinden amfizem gelişiminde aynı zamanda enflamasyon da anahtar rol oynar. Birçok çalışmada, amfizemdeki proinflamatuar sitokinlerin protein seviyelerinde artış bildirilmiştir. Bu, proinflamatuar moleküllerin inatçı sahmını takiben akciğere immun hücre toplanmasını ve sonrasında da akciğer dokusunu harap eden proteaz salınımı fikrini akla getirir. Enflamasyon aynı zamanda mukozal ödem ve mukus salgıda artışa yol açarak hava yolunda daralmaya yol açar. Sebat eden ya da tekrarlayan enflamasyon bronşial duvarın yapısal elemanlarını harap ederek bronşiektazide görülen kalıcı bronşial dilatasyon ve distorsiyona yol açabilir. Oksidan stres, diğer etkilerinin yanı sıra aynı zamanda lipid peroksidasyonuna yol açarak proteaz aktivasyonuna ve proenflamatuar sitokin salınımına sebep olur. Obstrüktif akciğer hastalığı patogenezinde aynı zamanda nörojenik uyarılar da önemlidirler. iletici hava yolları adrenerjik ve kolinerjik reseptörlere sahip olan düz kaslar ile çevrilmiştir. Adrenerjik reseptörlerin dolaşan katekolaminler tarafından uyarımı hava yollarını genişletir. Hava yolu irritan reseptörlerinin uyarımı ise vagus yoluyla kolinerjik mekanizmayla hava yollarında daralmaya sebep olur. irritan bronkokonstrüktif yolaklar normalolarak zararlı maddelerin inhalasyonuna karşı koruma sağlama amacıyla bulunmaktadır fakat patalojik olarak bu yolaklar havayolu hiperaktivitesine yol açabilirler. Proteazlar, büyüme faktörü ve sitokinler gibi endojen kimyasal mediatörler, hava yolu tonusunda rol alabilirler. Açıkça amfizeme yol açan mekanizmalar karmaşık ve çok etkenlidirler ve patogenezini izah etmek için birçok çalışma gereklidir. Tütün, amfizeme yol açan en yaygın sebep olduğundan birçok çalışma tütün kullanımının bu yolakları aktive etme yeteneğini belgelemektedir.
Genelde kronik sigara içimiyle ortaya çıkan amfizem, 40 yaşın altında bulgu vermez. Eğer 40 yaşın altında ortaya çıkmışsa aı-antitripsin eksikliği gibi genetik bozuklukları araştırmak gerekir. Kronik tütüne maruziyetle alakah amfizem sinsi, ilerleyici dispne ile baş gösterir, ilk ortaya çıktığı andan istirahat halinde bile fark edilir olmaya başlamasına kadarki süre yıllarla ifade edilir. Etkilenmiş bireyler egzersiz intoleransı ve yorgunluktan şikayet ederler ve bu hastalık nihayetinde kilo kaybı, depresyon ve/veya artmış solunum yükünün verdiği anksiyeteye yol açar. Kronik öksürük ortaya çıkabilir ve bu öksürük hava yolu tutulumuna bağlı olarak prodüktif yahut kuru olabilir. Amfizemin erken evreleri süresince fizik muayene normal olabilir. Normal muayene ve semptomların yokluğu bazen tanıyı geciktirebilir. Toraks inspeksiyonu ve palpasyonu bulguları ortaya koymada yanılabilir. Hastalık ilerlerse akciğerler perkusyonda hiperresonans olabilir ve dinlemekle ronkus, wheezing ya da ince çıtırlılar (raller) duyulabilir. Amfizemin ileri evrelerinde hastalar; aksesuar solunum kasları kullanımı, büzülmüş dudaklar ve kilo kaybı gibi artmış solunum yükü delillerini sergilerler. Solunum yetersizliklerine rağmen hastalar, hastalığın çok ileri evrelerine kadar kandaki relatif oksijen seviyelerini yakalarlar. İleri evre hastalığın klasik klinik görünümü "pink puffer"dır (pembe üfleyen kimse). Bunlarla birlikte egzersiz ve uyku esnasında hipoksemi ortaya çıkabilir. Hastalık ilerlediğinde akciğer hacimleri artar (hiperinflatsyon) ve diyafram düzleşir ve bu sebeple inspirasyon girişimleri etkisizleşir. Tidal volum düşer ve soluma yükünü azaltma amacıyla solunum sıklığı artar. İleri evre hastalıkta alveoler duvar hasarıyla kaybolan damar ağına bağlı olarak kardiyovasküler sistem etkilenir. Kan akışı kısıtlı bir alandan sağlanmaya çalışıldığından pulmoner basınç artar, bu da sağ ventrikül gerilmesine ve zorlanmasına yol açar. Hipoksemi sonucunda pulmoner damarların daralmasıyla birlikte sağ ventrikül yetmezliği gelişimi hızlanır ve bu kor pulmonale olarak adlandırılan tablodur. Gallop ritmi, boyun ven dolgunluğu, hepatojuguler reflü, bacak ödemi kor pulmonale karakteristik özellikleridir.
Hava akışındaki direnci artıran havayolu daralması ya da nefes alma basıncında düşüş yapan akciğer elastik recoilinde azalma akciğer hava akımını kısıtlayabilir. Her ikiside KOAH’ta sık görülen fizyolojik anormalliklerdir. Bunlar solunum fonksiyon testleriyle ortaya konulabilir. Bu testler obstrüktif akciğer hastalığı tanısı ve tedaviye cevabın değerlendirilmesi için gereklidirler. Amfizem; maksimum ekspiratuar akımda azalmayla tarif edilen, küçük hava yollarında aklma karşı artmış direnç ve aynı zamanda elastik akım basıncı kaybının sonucu hava akışı obstrüksiyonu ile karakterizedir. FEV 1’ deki düşüşü ortaya koyan spirometri bu karakteristiği en iyi şekilde gösterir. FEV1 'deki düşüş FVC ile kıyaslandığında baskın çıkar. FEV ılFVC hava akımı kısıtlanması için patagnomoniktir. Bronkodilatatörlerle bir kısım geriye dönüşün gözlemlenebilmesine ve hiperreaktivitenin bronkoprovakatif manevrayla ortaya çıkarılabilmesine rağmen amfizemde obstrüktif bozukluk tamamen geriye dönebilir değildir. Obstrüksiyonun karakteristik ve ilerleyici doğası, bu antiteyi astımdan ayırmaya yardım edecek anahtar özellikleridir. Hastalığın şiddeti ve prognozu FEV 1 ile tahmin edilebilir. Bir litre civarındaki bir FEV 1 ciddi obstrüksiyonu ve bu KOAH vakasında 5 yıllık yaşam oranının %50 olduğunu gösterir.
Akciğer hacimleri ölçülmelidir, çünkü dışarı atılan havada kısıtlanma ve elastik recoildeki azalmanın akciğerin fazla havalanmasına neden olduğu; rezidüel volümdeki artışla, fonksiyonel rezidüel kapasite ve sonucunda total akciğer kapasitesiyle gösterilir. Artmış akciğer kapasitesi diyaframda düzleşmeye yol açar, bu da diyafram kas liflerinin kısalmasına, dolayısıyla da kasılabilirliğin düşmesine yol açar. Alveaol tahribi gaz değişimi için gerekli olan yüzey alanını azaltır. Bu yüzeyalanı kaybı bronşial obstrüksiyonla ve solunmuş havanın değişik dağılımıyla birlikte ventilasyon/perfüzyon eşitsizliği yada uyuşmazlığıyla sonuçlanır. Ye bu hipoksemiye yol açar. Akciğerlerin hiperinflasyonu, alveolar basıncın pulmoner arterial basıncı aştığı, perfüzyonu durdurup fizyolojik ölü boşluk oluşturduğu sürece yol açar (zone i durum). Y/Q uyumsuzluğu varlığında hiperventilasyon la hiperkarbi önlenebilmesine karşın hipoksi önlenemez. Bununla birlikte er geç solumanın metabolik yükü çok büyüyecek ve solunum kasları yorgun düşecektir. Zamanla, COı yüksek konsantrasyonlarını her nefeste elimine eden ventilasyon etkililiğini artıran ve metabolik yükü hafifleten kemoreseptörler sıfırlanacak, arteriyel kandaki COı parsiyel basıncının yükselmesine izin verecek. PaCOı yükselmesinin boyutlarında ve mekanik zayıflığın derecesinde kişiden kişiye önemli varyasyonlar ortaya çıkmıştır. Gaz değişimindeki bozukluk arteriyel kan gazı çalışmalarıyla gözlemlenir. Aynı zamanda akciğer karbonmonoksid diffüzyon kapasitesindeki düşüşü göstermekle yada efor sırasında hemoglobin/oksijen desaturasyonunu gözlemleyerek de bu bilgiler elde edilebilir.
Göğüs radyogramları amfizemjn erken evrelerindeki bozuklukları ortaya koymada yetersiz kalabilir. Fakat sonraki evrelerde radyolojik çalışmalar havalanma fazlalığını, hiperlüsen alanları, diyafram düzleşmesini ve akciğer parankimindeki büllöz oluşumları gösterecektir. Plevral bozuklukla, lenfadenopati ve mediastinal genişleme amfizem için karakteristik değildir ve gözlendiği taktirde akciğer kanseri gibi diğer hastalıklara dikkat çekmelidir. Bilgisayarli tomografi direk röntgenograma göre çok daha hassas bilgiler verir çünkü BT akciğer parankimi ve çevreleyen yapılar hakkında daha ayrıntılı değerlendirmeye imkan verir. EKG, sağ ventrikül gerilmesinin mevcut olup olmadığını gösterebilir. Kan sayımı, hipoksiye bağlı eritrositozu gösterebilir. Aynı zamanda lökosit de enfeksiyona bağlı yüksek bulunabilir.

Amfizem için kür olmamasından en iyi yaklaşım tarzı, gelişmesini önlemektir. ABD’ de vakaların büyük çoğunluğu sigara içimine bağlı ortaya çıkmaktadır. Bunun için eğitim çalışmalarında en çok üzerinde durulan konu sigaraya başlamanın engellenmesi ve sigarayı bırakmayı desteklemektir. Halihazırda sigarayı bıraktırma stratejileri sadece %30 hastada başarılıdır. Ve çoğu için hasta tarafından kesin karar alınmamışsa kalıcı olmamaktadır. Sakız ya da transdermal nikotin replasmanı, bupropion, alışkanlık modifikasyonu ve uzun süreli doktor ve grup kontrolü çalışmaları bıraktırma girişimlerinin başarısını artırmaktadır. Birçok hasta önceden başarısızlıkla sonuçlanmış bırakma girişimlerine sahiptir, bu bulgu doktoru, her fırsatta sigara aleyhine tavsiyeler verme konusunda teşvik etmelidir. Bir kere amfizem geliştiğinde tedavi; komplikasyonları önlemeye çalışmayla (örn. enfeksiyon), hava yollarını genişleterek hava akımını rahatlatmakla ve yetersiz oksijenizasyonun etkilerini azaltmaya çalışmakla olur. Hava yolu obstrüsiyonunu azaltmak için kullanılan ilaçlar bronkodilatatörler, antienflamatuar ilaçlar ve mukolitiklerdir. Sempatomimetik ajanlar (örn. adrenoreseptör agonistleri) en güçlü bronkodilatatör ajanlardır, bir antikolineıjik ajan olan ipratropyum bromid de KOAH tedavisinde ilk seçenek olabilir. Pratikte iki ajan kullanımı ve/veya uzun etkili ajanların kullanımı uyumluIuğu (komplians) artırmak açısından tercih edilebilir.
Albuterol en sık kullanılan agonisttir bronkodilatör etkisi kullanımdan kısa bir süre içerisinde başlar ve kısa sürer. Uzun etkili agonist salmeterol ve salbutamol günde iki defa verilebilir ve idame tedavisinde efektiftir. Tiotropium uzun etkili antikolineıjiktir KOAH hastalarındaki semptomları hafifletmek amacıyla bulunmuştur. Bu ajanların kombinasyonlan da yapılabilmektedir (örneğin albuterol, ipratropium bromid). Bronkodilatatör ilaçlar hem nebulizer ile hem de ölçülü dozlu inhalerle uygulanabilir. Ölçülü dozlu inhaler sistemleri kullanım kolaylığı ve taşınabilirlik bakımından avantajlıdır. Doğru kullanıldıklannda nebulizatör kadar etkili ilaç alımı sağlarlar. Nebulizatörler, inhalerlerin kullanıma girmesinden sonra uzun dönem KOAH tedavisinde inhaleri doğru kullanamayan hastalar dışında herhangi bir avantaj sağlamamaktadırlar. Metilksantin tedavileri (teofilin gibi) dar bir terapötik dozda sistemik sempatik uyaranıarı zayıflatırlar. Obstrüktif akciğer hastalığında ilk tercih değillerdir. Bununla birlikte güvenlik profilleri artınlmış uzun etkili türevIeri son zamanlarda üretilmeye başlandı. Teofilin preperatları biraz antienflamatuar etkinliğe sahiplerdir ve inhale agonistlere yeterli cevap alınamayan hastalarda bronkodilatasyon sağlama amacıyla kullanılabilirler. Bu preperatlar kullanıldıklannda kan ilaç seviyeleri tedavi edici dozun alt seviyesi civannda tutulmalıdır (8-12 mcg/ml). Toksisite 20mcg/ml’nin üzerindeki değerlerde sıktır. Teofilin metabolizması sık kullanılan bir takım ilaçlarla azaltılabilir (örn. eritromisin) ve toksik teofilin dozlanna daha erken ulaşılabilir.
Teofilinin toksik etkileri gastrointestinal, kardiyak ve nörolojik sistemde görülebilir. Ciddi teofilin toksisitesi ölümcülolabilir ve kömürle hemoperfüzyon gerektirebilir. 1990’ ların ortalarına kadar stabil havayolu obstrüksiyonu tedavi sİ için antienflamatuar ilaç kullanımı fazlaca yaygın değildi çünkü bu ajanlann semptomlan iyileştirmedeki ve sağkalımı iyileştirmedeki rollerİni açıkça ortaya koyan bilgilerden yoksunduk. Fakat şimdiki bilgiler uzun dönem inhale kortikosteroid kullanımının semptomları iyileştirdiği, atakları azalttığı ve sağ kalımda olumlu etkisi olabileceği yönünde. Bu sebepten inhale uzun etkili kortikosteroidler (fluticazone, propionat, budesonid) amfizem tedavisinde endikedir. Bu ajanlar uzun etkili beta agonistlerle birlikte kullanılabilir. Akut atak esnasında sistemik kortikosteroid kullanımı endikedir ve intravenöz kortikosteroidler akut atak esnasında son derece kullanışlıdırlar. İv kortikosteroidler aynı zamanda astım vakaları dahil birçok KOAH hastasının akut alevlenme devresinde kullanışlıdır. Lökotrien inhibitörleri gibi diğer antienflamatuar ilaçlann kullanımı halihazırda endike değildir. Uzun dönem oksijen desteği ileri evre amfizemli hastalarda ve diğer obstrüktif akciğer hastalıklı hastalarda sıkça kullanılır çünkü oksijen KOAH’lı hastalar da sağkalımı iyileştirdiği gösterilmiş tek ajandır. Oksijen desteği arteryel kan parsiyeloksijen basıncının 55 mmHg’nin altına düştüğü ya da oksijen saturasyonunun %88’in altına indiği hallerde gereklidir. Oksijen desteği, hipoksemiye bağlı son organ hasarının oluştuğu hallerde erken devrelerde bile gerekli olabilir.

Oksijen tedavisi obstrüktif akciğer hastalığının akut alevlenmesinde sık sık gerekir. Kronik olarak hipoventile olan ve yüksek CO2 seviyelerine sahip olan hastalarda solunan oksijen miktarını artırmak, ventilasyonu düşürerek hiperkarbinin akut olarak daha da kötü leşmesine sebep olabilir. Bununla birlikte arteryeloksijen, kalıcı mekanik ventilasyon gerektiren akciğer yetmezliği gelişmesi pahasına yaşamla bağdaşan sınırlar dahilinde tutulmalıdır. Havayolu obstrüksiyonunun şiddetlenmesi viral yada
bakteriyel enfeksiyonlara bağlı olabilir. KOAH da en sık görülen patojenler StreptococLls pnemonia, HemophiliLls injlLlenza ve Moraksella catarrhalis’dir. Akut alevlenme tedavisi ampirik antibiyotik tedavisini
içermelidir. İnfluenza aşısı obstrüktif akciğer hastalığı morbidite ve mortalitesinde düşüş sağlar. Pnomokok aşısı ise altta yatan hastalığı olan yaşlı hastalarda önerilmektedir. Havayolu salgılarını uzaklaştırmak için birçok hava yolu temizleme teknikleri vardır fakat obstrüktif akciğer hastalığında ve amfizemde etkinlikleri tartışmalıdır. Bronşit ve artmış balgam üretiminin beraber bulunduğu hastalarda, gerek görülürse göğüs fizyoterapisi ve postural drenaj faydalı olabilir. Bununla birlikte mukolitik kullanımının faydası irritasyona yol açabileceğinden şüphelidir.
Şiddetli pulmoner hastalıkları olan hastalar yüksek kaliteli ve kapsamlı pulmoner rehabilitasyon programlarına katıldıkları taktirde normal günlük yaşam aktivitelerine sahip olabilirler, daha az hissedilen dispne ve artmış hayat kalitesine sahip olurlar. Pulmoner rehabilitasyonun pulmoner fonksiyonlarm objektif bulgularına etkisi, akciğer fonksiyonlarındaki kötü gidişatı tersine çevirdiği yada sağkalıma katkısı gösterilememiştir. Fakat motive olan hastalarda yaşam kalitesini artırdığı gösterilmiştir. Pulmoner rehabilitasyonun önemli bir özelliği beslenmenin değerlendirilmesidir. Malnütrisyon ve kaşeksi, obstrüktif akciğer hastalığının ileri evrelerinde sıktır ve respiratuar kaslarda zayıflıkla ve immun sistemde zayıflamayla sonuçlanır. ilerlemiş hastalığı olan hastalarda cerrahi girişimler fayda sağlayabilir.
Büllektomi, akciğer hacmini düşürme cerrahisi ve akciğer transplantasyonu seçilmiş hastalar için potansiyel fayda sağlayacak girişimlerdir. Nonfonksiyonel bölgelerin rezeksiyonu, baskı altındaki fonksiyonel bölgelerin ek span se olmasına yardım edip semptomlarda gerileme, hava akımında iyileşme ve V/Q eşleşmesini düzelterek oksijenizasyonda artış sağlayabilir. Buna benzer bir fayda akciğer hacmini düşürme cerrahisinden de beklenebilir. Bununla birlikte genelde FEV ı ve karbonmonoksid diffüzyon testinde %20’den az değerleri olan hastalarda cerrahi mortalite riski vardır. Tek ya da çift akciğer transplantasyonu son evre hava yolu obstrüksiyonu olan hastalarda bir seçenektir. Genelolarak akciğer transplantasyonundan sonra ortalama sağkalım 4-5 yıldır. Kronik rejeksiyon, viral enfeksiyonlar transpiant kaynaklı lenfoproliferatif hastalık ve obliteratif bronşiolitin geç ortaya çıkması akciğer hastalarda bu işlem, hayat kalitesini gözle görülür bir şekilde artırabilir.
Bronşit genelde KOAH’ lı hastada amfizeme eşlik eder ve geçen 2 yıl içerisinde 3 aydan uzun süren balgamlı inatçı öksürükle tarif edilir. Sigara içiciliği ana sebeptir, aynı zamanda bir takım kirletici maddelere maruz kalmada gelişiminde rol alabilir. Patolojik bulgu goblet hücrelerinde hiperplazi, muköz tıkaç ve fibrozistir. Amfizem gelişiminde rol alan enflamatuar mekanizmaların birçoğu kronik bronşit patogenezinde de önemlidir. Bronşit primer olarak hava yolunun hastalığıdır. Amfizem ise akciğer parankiminin hastalığıdır. Ana klinik bulgu, havayolu direncinde artışa bağlı olarak hava akımı kısıtlanmasıdır. Amfizem yoksa, bunun sebebi nefes alma basıncındaki düşüklük değildir. Kronik bronşitli hastalardaki klinik amfizemli hastalarla benzerdir fakat öne çıkan semptom çok balgam çıkartmadır. Aynı zamanda tekrarlayıcı bakteriyel enfeksiyonlar bulunabilir. Diğer KOAH hastalarında olduğu gibi kronik bronşitin değerlendirilmesinde de akciğer fonksiyon testleri ve göğüs radyogramı standart laboratuvar tetkiklerine eklenmelidir. Tedavi amfizemde açıklandığı gibi inhale bronkodilatatörleri ve kortikosteroidleri içermektedir. Eğer önemli miktarlarda balgam üretimi ve birikimi söz konusuysa ve bu hava yolu enfeksiyonları rekkürren ataklara sebep oluyorsa göğüs fizyoterapisi gereklidir. Seçilmiş hastalarda devamlı antibiyotik tedavisi, ajanlar değiştirilerek atak oluşumunu, hastaneye yatış ve acil servislere başvuru gereksinimini engelleyebilir, semptomları iyileştirebilir.
Enflamasyon, fibrozis ve küçük hava yollarında distorsiyonla karakterize bir hastalıktır (membranöz ve respiratuvar bronşiol). Havayolu direncini artırarak hava akımını azaltan bir süreçtir. Bu değişikliklere havayolu kas hiperplazisi eşlik edebilir. Kronik bronşit, KOAH’lı hastalarda görülen diğer patalojik durumlarla sıkça birlikte görülür ve sigara içiciliği ana sebeptir. Genelde klinik özellikleri diğer açıklanan KOAH gibidir. Farklı olarak vakaların önemli bir bölümü akut viral enfeksiyonlarla alakalı olarak gözlemlenmiştir(örn. Paramyxovirus). Bronşiolit, silika ve asbest gibi mineral tozlara uzun süren mesleki maruziyet sonrasında da gözlenir. Bu hastalık akciğer transplantasyonlarından sonra gelişen kronik rejeksiyonda tipik olarak görülen obliteratif bronşiolitle karıştırılmamalıdır.

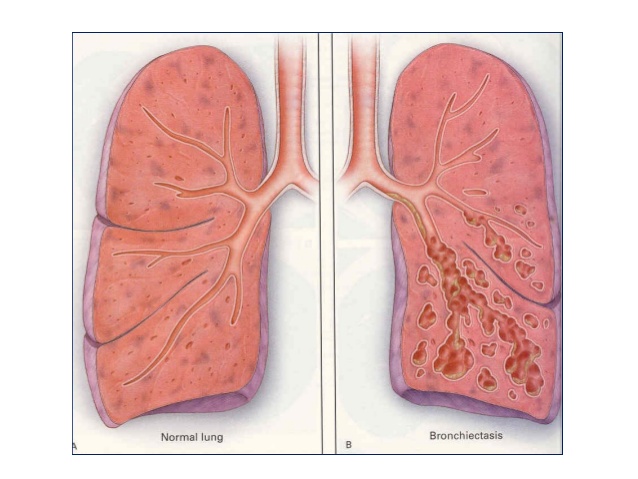
Bronşiektazi, bronşun anormal genişlemesiyle sonuçlanan bronşial duvar elemanlarından elastik ve kas tabakalarında kalıcı harap edici değişiklikler ve enflamasyondur. Bronşiektazi tek bir bronşta yerleşmiş olabileceği gibi yaygın da olabilir. Bu hastalık sıklıkla, nekrozitan pnömoniler gibi tekrarlayıcı yada kronik şiddetli enfeksiyonlara sebep olur (örn. S. aureus pnömonisi, tüberküloz ya da atipik mi kobakteri enf. M. avium M. intracellulare vb.). Viral, fungal enfeksiyonlar da anatomik obstrüksiyonlarda bronşiektaziye sebep olabilir. Allerjik bronkopulmoner aspergillozis aspergillus mantarına karşı oluşan aşırı duyarlılık ile ilişkili, sıklıkla şiddetli inatçı astıma yol açan, santral bronşiektazi ile giden, İg E’nin yüksek seviyeleri ve aspergilllus birikimleriyle beraber kendini gösteren bir hastalıktır. Bronşiektazi sıklıkla orta-ileri yaş hastalarda gözlemlenir. Fakat kistik fibrozis ya da immotil silia sendromu (kartagener sendromu) gibi havayolları temizliğinden sorumlu mikrosilialarda işlev kaybıyla ve buna bağlı tekrarlayan enfeksiyonlarla seyreden, nadir görülen bir genetik hastalıklar varlığında daha genç yaşlarda da görülebilir. Bu hastalığın klasik üçlüsü: situs inversus, kronik sinuzit ve infertilite’ dir. Bronşiektaziyle alakalı diğer genetik hastalıklar arasında aı-antitripsin eksikliği ve hipogamaglobülinemiyi görebiliriz. Kronik bronşitli hastalara benzer olarak bronşiektazili hastalar da kronik öksürük, kötü kokulu balgam, nefes daralması, anormal akciğer sesleri ve yorgunlukla başvurabilirler. Kanlı balgam sıktır fakat massif hemoptzi nadir ortaya çıkar. Çomak parmak hastaların %40 kadarında ortaya çıkabilir. Solunum fonksiyon testleri değişen derecelerde obstrüksiyona işaret eder. Akciğer grafisi normaldir ya da artmış interstisyel görünümler içerir. Klasik bulgusu trenyolu diye tanımlanan, periferal akciğer sınırlarına paralel çizgilenmelerdir. Bu bulgu proksimalden distale gidildikçe incelip sona ermeyen bronşial duvar kalınlaşmalarına karşılık gelir. Yüksek rezolüsyonlu bilgisayarlı tomografi genişlemiş hava yollarını göstermede daha hassastır.

Kistik fibrozis, ABD’de yaklaşık 30000 çocuk ve yetişkini etkilemiş olan otozomal resesif geçişli genetik bir bozukluktur. Bu hastalık birçok organı etkiler ve beyaz ırkta en sık görülen öldürücü genetik hastalıktır. 25 kişiden birisinin taşıyıcı olduğu, her 3500 canlı doğumdan birisini etkileyen bir hastalıktır. Yılda yaklaşık 1000 yeni kistik fibrozisli hastaya tanı konmaktadır. Kistik fibrozis transmembran iletim düzenleyicisini (epitel hücrelerinin apikal yüzünde bulunan Camp aracılı klor kanalı) kodlayan tek gendeki mutasyon sonucu oluşur. En sık görülen mutasyon, fenilalanini kodlayan proteinin 508. Pozisyonundaki kodon kaybının olduğu ilF508 mutasyonudur. Bugüne kadar 800’ den fazla mutasyon tanımlanmıştır. Bu defekt solunum yolu epiteli ve duktal epitellerde bozuk klorid transportuyla ve artmış sodyum geri emilimiyle birlikte koyu kıvamlı visköz sekresyona yol açar. Respiratuar, hepatobilier, gastrointestinal, reprodüktif kanallar etkilenmiştir. Bu koyu kıvamlı sekresyon luminal obstrüksiyona ve ekzokrin kanalların tahribine sebep olur. Kistik fibrozisli hastalarda hava yolları S. aureus, H. influenza ya da Pseudomonas auriginosa ile kolonize bir hal almıştır. Süre giden enflamasyon ve enfeksiyon bronşial duvarda tahribe ve bronşiektaziye yol açar. Küçük hava yollarındaki müköz tıkaçlar postobstrüktif kistik genişlernelere ve parankim tahribine yol açar. İlerleyici hava akımı kısıtlaması bunları takip eder. Ve çoğu hasta solunum yetmezliğinden kaybedilir.
Kistik fibrozisli hastalar, tenlerinin tuzlu olması, balgamlı ya da balgamsız inatçı öksürük, wheezing, nefes kısıtlılığı, iştah azlığı, gelişme geriliği, yapışkan iri hacimli dışkılama ile tanınabilirler. Esas semptomları solunum sistemi ile alakalı olmasına rağmen hastalar diyabet, infertilite yada osteoporoz ile tanı alabilirler. Açıklanamayan sinus hastalığı, malabsorbsiyon ve bronşiektazisi olan her hastada kistik fibrozis tanısı akla gelmelidir. Solunum fonksiyon testleri değişen oranlarda obstrüksiyonu gösterir ve ilerleyici havayolu obstrüksiyonu sıktır. Göğüs görüntüleme teknikleri normalolabilir yada bronşiektazi gösterebilir. Kistik fibrozis tanısı terdeki klorid konsantrasyonu ölçülerek konur. Yapılan testin adı ter testidir. Klinik bulgular kistik fibrozisle uyumlu ve sertifikalı bir laboratuar tarafından yapılan iki test sonucu klor konsantrasyonu >60 meq/L den büyükse tanı kesindir. Genetik araştırma tanıyı doğrular. çoğu hasta çocukluk çağında tanı almasına rağmen bazı hastalar yetişkinlik zamanlarına kadar tanı almadan kalabilirler. Kistik fibrozisli popülasyonun yaklaşık % 40’ı 18 yaşından büyüktür. Kistik fibrozisli bebekler 1940’dan önce nadiren i yaşına kadar yaşarlardı. Şimdi, kistik fibrozisli kişinin medyan sağkalımı hayatın 3. onyılı içerisindedir. Kistik fibrozis tedavisi agresif hava yolu hijyeni, pankreatik enzim replasmanını içeren beslenme desteği, antibiyotikler, bronkodilatatorler ve aerosolize rekombinant insan DNAz (balgam viskozitesini azaltır) ile yapılır. İnhale tobramisin günde 2 sefer alımı aydan aya pulmoner fonksiyon kaybını yavaşlatır. Diğer obstrüktif akciğer hastalıklarında olduğu gibi son dönem akciğer hastalığı olan kistik fibrozisli hastalarda da tedavi akciğer transplantasyonudur. Bu şartlarda bilateral akciğer transplantasyonu tercih edilir.

Astım, havayolu enflamasyonu, havayolu hiperaktivitesi ve geriye dönebilir hava akımı kısıtlılığıyla karakterize kronik inflamatuar akciğer hastalığıdır. Astım insidansı çocuklarda en yüksektir fakat astım her yaşı etkiler ve tüm dünyada görülür. Sanayileşmiş ülkeler insidansin büyük çoğunluğunu alırlar. ABD’ de popülasyonun yaklaşık % 7’si astımdır. Sebep olan etkenlerin, patofizyolojik özelliklerinin çok iyi anlaşılmış olmasına ve bronkodilatatör aktivitesi olan yeni ilaçlann bulunmasına rağmen astım prevalansı ABD’de 1960’tan 1994’e kadar % 75 artmıştır. Bu dönemde doktorlar iki katı daha fazla astımla karşılaşmış, hastaneye yatışlar dramatik olarak artmış ve mortalite 1980’lerde % 40 artmıştır. 1995 itibariyle ABD’de 15 milyon kişi astımlıydı ve astımdan ölüm yıllık 5500’ leri bulmuştu. Astırnın sebebi bilinmemeye devam ediyor fakat çevresel faktörlerden etkilenen poligenik bir hastalığa benzemektedir. Astımda, 13-agoniste karşı azalmış cevabı içeren 13-adrenerjik reseptör varyasyonlan gibi çeşitli genetik anormallikler tespit edilmiştir. Atopi astırnda çok önemlidir. Tüylü ev hayvanları, hamam böcekleri, toz 'mite’lan ve mantarlar gibi iç ortam allerjenlerine maruziyet, dış ortam kirliliği ve diğer irritanlar gibi önemli risk faktörleridir.
Obezite artmış astım insidansıyla birliktedir. Bu obezitenin prevalansındaki artışa bakıldığında rahatsız edici bir gözlemdir. Astım tanısı almış bireylerde bilinen enfeksiyon ajanları ve diğer şartlar akut bronkospazma yol açabilir. Viral enfeksiyonlar, gastroözefageal reflü hastalığı ve duman yada gazlara maruziyet gibi örnekler verilebilir. Havayolu enjlamasyonu astım için ana patojenik mekanizma olarak kabul edilir. Astımlı hastaların havayolu cidarında yüksek miktarlarda aktive olmuş enflamatuar hücreler bulunur ve epitel; multiple çözünebilen mediatörler (örn. Sitokinler, lökotrienler, bradikinin) üreten eozinofiller, mast hücreleri, makrofajlar ve T-Ienfositler tarafından infiltre edilmiş haldedir. Proenflamatuar imbalansa karşın inhibitör sitokinler astım patogenezindeki esas kısım olabilir. Ek olarak, silialı kolumnar epitelin devamlılığında bozulma ortaya çıkarsa damarlanma artışı ve ödem oluşur. Astım aynı zamanda; düz kas hücrelerinde hiperplazi, hipertrofi, ödem, enflamatuar infiltrasyon ve tip 1 ve 3 kollajen gibi bağ dokusu elemanlarında depolanma artışıyla karakterize havayolu remodellingi ile de alakalıdır. Bu sanki sadece subepitelyal lamina retikülaris kalınlaşmasıyla alakalı değildir, tüm havayolu duvarında genişleme meydana gelir. Enflamasyonun mu remodellingden sorumlu olduğu yoksa her ikisinin de bağımsız birer süreç mi olduğu bilinmemektedir. Bununla birlikte, havayolu enflamasyonu ve remodelling beraberce hava yolunu akciğer parankiminden fonksiyonel olarak ayırıyor ve bu suretle ekspirasyon esnasında hava yollarının açık kalmasını sağlıyor olabilir. Zamanla hava yolu remodellingi geriye dönüşü olmayan hava akışı kısıtlanmasına yol açar. Bu bronkodilatatör ajanların etkilerinin kaybı demektir. Havayolu remodellingi aynı zamanda irreversible obstrüksiyona neden olduğundan astımı KOAH’tan ayırmada güçlüğe yol açar
Klasik üçlüsü inatçı wheezing, kronik tekrarlayan nefes darlığı ve kronik öksürüktür. Hışıltılı solunum astırnda patognomonik olmamasına karşın uyumlu klinik tabloya eşlik ediyorsa astım en sık tanıdır. Astım herhangi bir yaş grubunda epizodik öksürük, nefes darlığı ve göğüs darlığı ile görülebilir. Sıklıkla bu semptomlar geceleri ya da gündüzün erken saatleri boyunca kötüleşir. Fizik muayene normal olabileceği gibi wheezing varlığını gösterebilir. Diğer ilişkili semptomlar balgam çıkartma, göğüs ağrısı ve sıkışmasıdır. Eğer hemoptzi görülmüşse Churg-Strauss vasküliti aIJerjik bronkopulmoner aspergillozis ya da bronşiektazi sorgulanmalıdır. Hastalar, bahsedilen semptomların birisiyle başvurabileceği gibi kombinasyonlarıyla da başvurabilirler. Ciddi hava akımı kısıtlanması olan vakalarda doktor hastanın konuşmada güçlük çektiğini, aksesuar solunum kaslarının devreye girdiğini, ajitasyondan somnolansa kadar mental durum değişiklikleri olduğunu, pulsus paradoksus geliştiğini ve terlediğini fark edebilir. Bu bulguları olan hastalarda tedavi agresif ve acil olmalıdır.
Astım tanısı havayolları hiperaktivitesi ve geriye dönebilir hava akımı obstrüksiyonunun gösterilmesini gerekti hastaların çoğu geri dönüşlü fakat tekrarlayıcı wheezing ataklarından şikayet ederler. Hava akımı kısıtlanması mevcut olduğunda spirometriyle kolayca tespit edilebilir. Astım epizodik bir hastalık olduğundan hastalar bu bulguları belgeleyemeyeceğimiz sıralarda başvurmuş olabilirler. Duruma bağlı olarak havayolu hiperaktivitesini değerlendirme amacıyla bronkoprovakasyon uyarma testi gerekli olabilir. Hastaya bronkokonstri ktör etkisi bilinen histamin, metakolin veya soğuk hava gibi bir uyarıcı hava yoluyla verilir. Egzersiz de atağı tetikleme amacıyla kullanılabilir. Astımiı olsun ya da olmasın hastaların çoğu bronkoprovakasyon testi süresince bir miktar hava akımı kısıtlanması gösterebilir, tanı, istenilen etkiyi sağlamakiçin gereken doza bağlıdır. Astımlı hastalar, astımlı olmayanlara göre daha düşük dozlarda hava akımı kısıtlaması yaşarlar. Akciğer hacim ölçümleri aktif hastalık esnasında havalanma fazlalığını gösterebilir. Fakat karbonmonoksit diffüzyon testi normaldir çünkü astım asinuslara zarar vermeyen bir havayolu hastalığıdır. Düşük diffüzyon değerleri ölçümden kaynaklanan artefaktlardan olabilir. Gaz dağılımındaki problemlerden bu tip yanılmalar oluşabilir. Astımın akut alevlenmeleri esnasında arteryel kan gazı değerlendirmesi gaz değişimi hakkında bilgi edinmek adına kullanışlıdır. Enfeksiyondan şüpheleniliyorsa göğüs direkt radyogramı çekilmelidir. Kan testleri yüksek eozinofil ve İgE seviyelerini gösterebilir. Deri testleri, bazı hastalarda astım ataklarını tetikleyebilecek ev içi yada diğer antijenleri tanımlamak açısından faydaIıdırlar.

Tedavi, eğitim ve hastayla uyumu gerektirir. Basit ve ucuz pea k ekspiratuvar flow metreler hava akımı kısıtIanmasını izlemek için evde kullanılabilir. Bir günlük ayarlanmalıdır ve atakların arasına erken girmek, uzun dönem tedaviyi semptomların optimal kontrolü anında değiştirmek, peak flowmetreden edinilen bilgiyi kullanabilmek için açık ve net bir plan yapılmalıdır. Tüm tiplerin idame tedavisinde (hafif intermittan astım hariç) esas, inhale kortikosteroidlerin planlanmış uygulanmasıdır. Uzun ve kısa etkili bronkodilatatörler ek semptomatik kontrol gerektiği taktirde eklenebdir. Lökotrien inhibitörlerinin idame tedavisine eklendiklerinde etkili oldukları gösterilmiştir. Fakat kortikosteroidlerin yerine geçemezler. Teofilin preperatları bazı hastalarda ek faydalar sağlayabilir fakat tedavi edici marjlarının darlığı ve yararlarının azlığı değerlerini kısıtlamıştır. Akut ciddi astım yada status astmatikus rutin tedaviye cevapsız, ciddi bronkospazm atağıdır. Bu ataklar aniden ortaya çıkabilir (hiperakut astma) ve hızla fatal seyredebilir. Birçok vakada; hastalar, artmış bronkodilatatör kullanımıyla beraber saatler ve günler süren ilerleyen dispne hikayesi verirler. Ciddi alevlenme yaşayan hastalarda konuşma güçlüğü görülebilir, yardımcı solunum kaslarının devreye girdiği de yine bu hastalarda gözlenebilir. Pulsus paradoksus, ortopne ve/veya terleme, ajitasyondan sonlanan kadar olabilen mental durum değişiklikleri yine bu ağır alevlenme geçiren hastalarda görülür. Bu hastalarda tedavi acil ve agresif olmalıdır. Pulse oksimetriyle arteryel 02 saturasyonu sürekli takip edilmeli, sık sık arteryel kan gazı çalışılarak hiperkarbi değerlendirilmelidir. PaC02 deki artış kötüye işarettir ve tıbbi aciliyeti haber verir. Bu hastalar sürekli direkt gözetimde tutulmalı, iyi izlenmelidir ve birçoğunun mekanik ventilasyona gereksinim duyacağı bilinmelidir. Peak ekspiratuar akım değerleri tedaviye yanıtı gözlemlemek adına sık sık ölçülmelidir. Astım tanı ve tedavİsİ kılavuzu ulusal astım eğitimi ve korunma programı uzman panelinde geliştirilmiştir ve 2002’de yenilenmiştir.