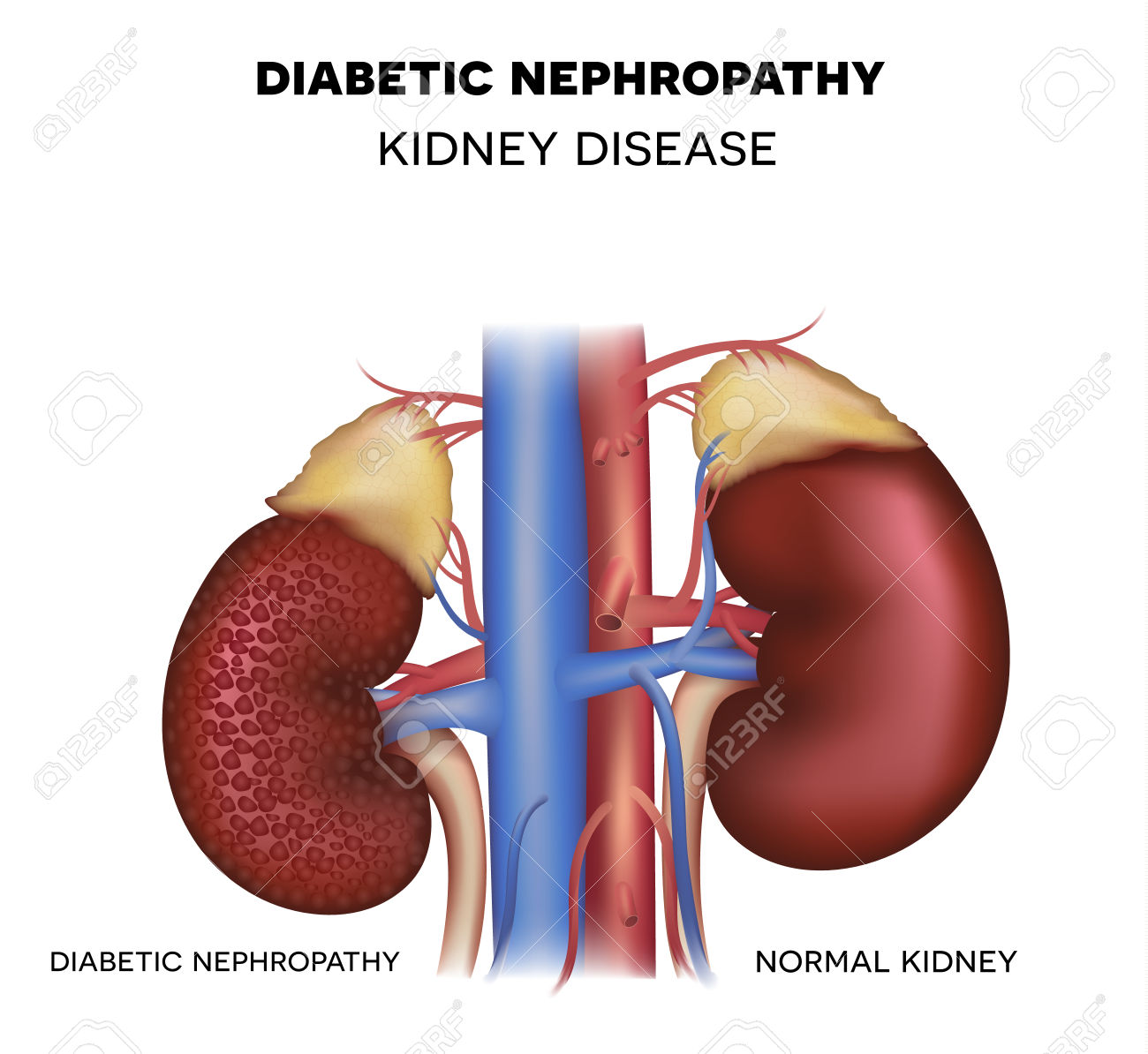
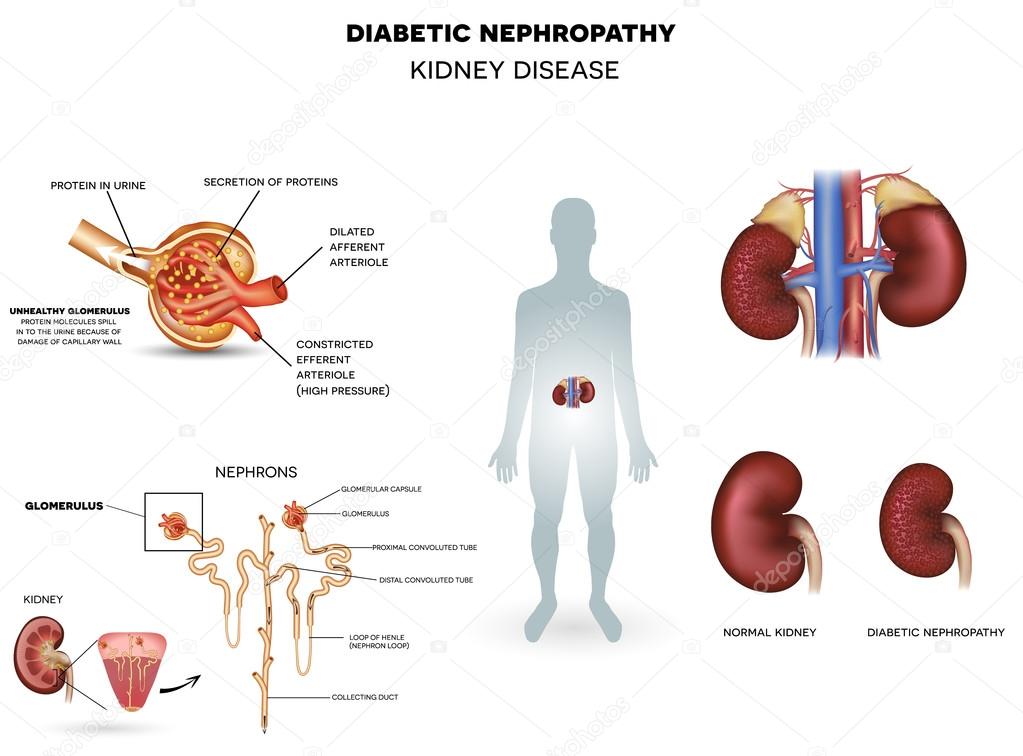
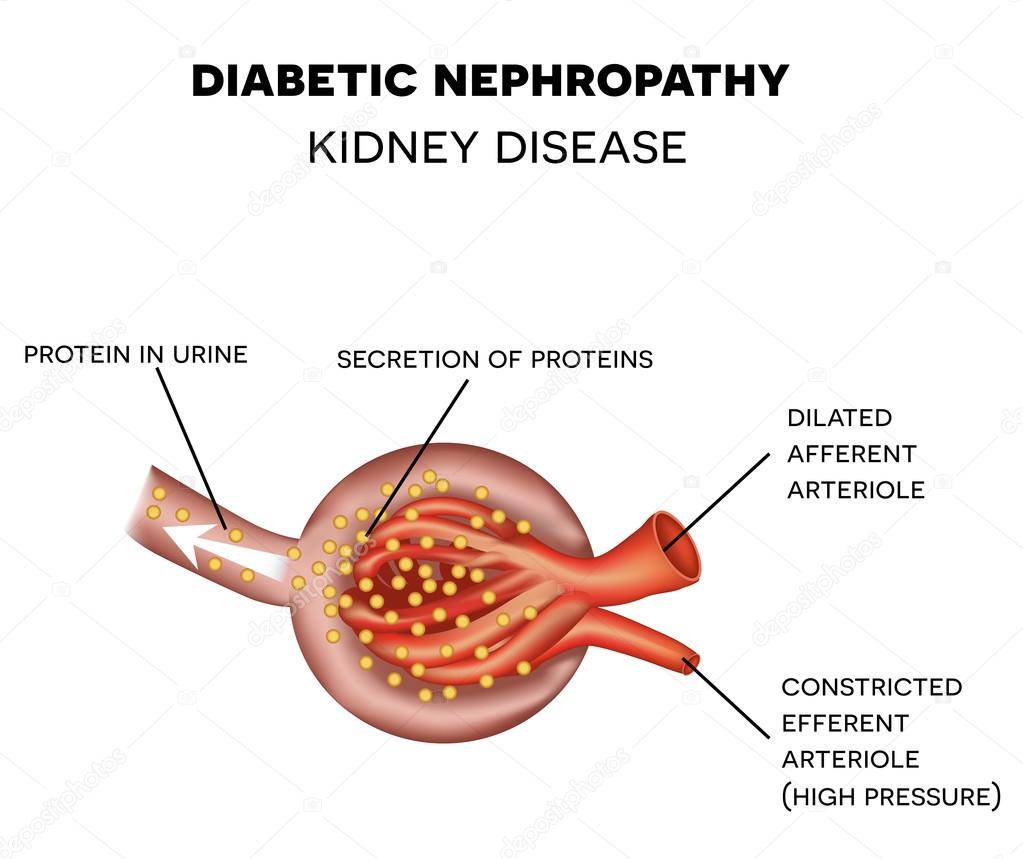
Tubülointerstisyel nefropati; özellikle renal tubül ve interstisyumun etkilendiği, böbrek damarları ve glomerüllerin ise göreceli olarak daha zayıf etkilendiği bir grup klinik hastalığı içermektedir. Glomerüler ve damarsal hastalıkların kronik safhasında interstisyel kompartman da etkilenebilmektedir. Tubülointerstisyel nefropati, morfolojik olarak ve böbrek fonksiyonlarındaki azalmanın oranına göre iki gruba ayrılabilir. Akut interstisyel nefritte böbrek fonksiyonlarındahızlı bozulma (günlerhaftalar içerisinde) gözlenir ve histolojik olarak akut inflamatuar infiltrasyon ile karakterizedir. Kronik interstisyel nefropatide böbrek fonksiyonlarındaki azalma yavaş ilerleyicidir (yıllar içerisinde) ve histolojik olarak interstisyel hasar ve fibrozis ön plandadır. Bununla birlikte daha az öneme sahip olmakla birlikte monositik infiltrasyon
gözlenmektedir.
Akut interstisyel nefrit (AİN); serum kreatinin miktarındaki hızlı artış, ateş, döküntü, eozinofili, eozinofilüri ve histolojik olarak interstisyel ödem ve hücresel infiltrasyon ile karakterize olan klinikopatolojik bir sendromdur. AİN akut böbrek yetmezliğinin (ABY) önemli bir sebebidir ve tüm ABY’lerin %10-20 sini oluşturur. AİN’ nin en sık sebepleri Tablo 29-1’ de gösterilmiştir. AİN’nin en iyi belirlenmiş sebepleri özellikle antibiyotikler ve nonsteroid antiinflamatuar ilaçlar gibi birçok değişik ilacın kullanımıdır. Leptospiroz, lejyoner hastalığı ve enfeksiyöz mononükleoz gibi belli enfeksiyon ajanlarının AİN yapma eğilimi vardır. Akut piyelonefrit, AİN’nin histolojik bir türü olarak sınıflanabilir. AİN’nin allerjik tipinin aksine akut piyelonefrit, renal medullanın direkt bakteriyel invazyonuyla bağlantılıdır. Klinik görünüme özellikle enfeksiyona bağlı gelişen ateş, üşüme, titreme ve yan ağrısı hakimdir. Akut piyelonefrit çok nadir olarak ABY’ye yol açar. Ciddi glomerülonefritler bazen interstisyel inflamatuar infiltrasyonun eşlik etmesine rağmen genellikle AİN sınıflamasına dahil edilmemektedir. Sistemik lupus eritematozus (SLE) gibi bazı hastalığı olanlarda, glomerüler hasarın derecesiyle interstisyel inflamasyon orantısız olabilir ve interstisyel nefrit baskın bulgu olabilir.
AİN’in en önemli klinik belirtisi akut böbrek yetersizliği gelişmesidir. Birçok hastada hipersensitivite reaksiyonunun klinik belirtileri olan ateş, cilt döküntüsü, periferal eozinofilüri ve eozinofilürinin bazı kombinasyonları gözlenir. Bu belirtilerin birinin veya hepsinin bulunmaması sıktır ancak bu durum AİN tanısını engellemez. Akut glomerülonefritin en önemli özellikleri olan hipertansiyon ve ödem AİN’de sık değildir. İdrar analizi önemli ipuçları sunmaktadır. AİN’ de hematüri (bazan makroskopik), steril piyüri, ve lökosit silendirleri yaygın bulgulardır. Eozinofilüri (Hansel boyasıyla görülür) büyük ölçüde AİN’i destekler ancak her zaman gözlenmez. Hastaların büyük çoğunluğunda hafif veya orta derecede (Genellikle < 1 gr./gün) proteinüri vardır. AİN ile ilişkili elektrolit anormallikleri; hiperkalemi, renal tübüler asidoz (RTA) ve renal sodyum kaybıdır. AİN’ in kesin tanısı renal biyopsi yapılarak konulur ve ABY tanısının kesin olmadığı durumlarda gerekli olabilir
Galyum tarama AİN’i akut tübüler nekrozdan (ATN) ayırmada yardımcı olabilir. AİN’ deki yoğun inflamatuar infiltratlardan dolayı böbrekler parlar, buna karşın ATN’de bu gözlenmez. Bununla birlikte yanlış negatif sonuçlar gözlenebilir ve negatif tarama AİN’ i ekarte ettirmez. İlaçlardan kaynaklanan AİN’ de esas tedavi söz konusu ilacın kesilmesidir. Altta yatan enfeksiyonun tedavisinde antibiyotiklerin kullanıldığı durumlarda uygun başka ilaç o antibiyotiğin yerine kullanılabilir. Olguların çoğunda bu yaklaşım böbrek işlevlerinin birkaç hafta içerisinde düzelmesini sağlar. Kısa süreli yüksek dozda kortikosteroid (1-2 hafta süreyle günde 1 mg/kg prednizon) kullanımı iyileşmeyi hızlandırılabilir, ancak altta yatan enfeksiyonu olan bireylerde ek risk ve olası faydalar tartılmalıdır.
Kronik tubülointerstisyel nefropati; yavaş ilerleyen böbrek yetmezliği, nefrotik sınırda olmayan proteinüri ve fonksiyonel tubüler bozukluk ile karakterize klinik patolojik durumdur. Patolojik olarak interstisyel fibrozisle
beraber atrofi ve böbrek tubüllerinin kaybıyla karakterizedir (Web Şek. 29. 2). Kronik interstisyel nefropati, kronik böbrek yetmezliğinin önemli bir sebebidir ve muhtemelen tüm son dönem böbrek yetmezliklerinin (SDBY) %15-30’nun ortaya çıkmasından sorumludur.
Kronik tubülointerstisyel nefropati; interstisyel mononükleer hücre infiltrasyonuyla beraber fibrozis ve tubüler atrofiyle karakterizedir. Bazı tubüler sorunlar (örneğin asidoz) böbrek yetmezliğinin derecesine göre orantısız olarak daha ağırdır. Birçok kronik interstisyel nefropatili hastanın aktif böbrek inflamasyonuna dair klinik kanıt çok azdır veya hiç yoktur. İdrar analizinde hafif piyüri, minimal hematüri ve bazı vakalarda lökosit silendirleri ve granüller silendirler görülebilir. Proteinüri düzeyi genellikle i gr/gün’ün altındadır. Kronik interstisyel nefrit yapan belirli sebepler, zarar vermek için nefronun özel bölgelerine yönelirler ve tubüler fonksiyonlarındaki bozukluk bu segmente aittir. Multiple miyelom veya ağır metal toksisitesi gibi durumlar öncelikle proksimal tubül yapılarını etkilemektedir ve proksimal RTA, glikozüri, aminoasidüri ve ürikozüriye neden olabilirler. Distal RTA, tuz kaybı ve hiperkalemi izole distal tubüler hasarda görülebileceği gibi, kronik obstrüksiyon veya amiloidoza bağlı distal tubüler hasarda da görülebilir. Analjezik nefropatisi, orak hücre hastalığı veya polikistik böbrek hastalığı olan (PKBH) hastalarda; poliüri ortaya çıkar ve bunun sebebi medullar etkilenmeye bağlı gelişen idrarın konsantrasyon bozukluğudur.
İdrar yolu obstrüksiyonu kronik tubülointerstisyel nefropatinin en önemli nedenidir ve bu bölümde daha sonra ele alınacaktır. Kronik piyelonefrit terimi tipik olarak üst ve alt kutuplarda baskın olmakla biriikte pelvis ve kalikslerde deformite gösteren radyolojik bulgularla sınırlandırılmıştır. Bakteriürinin tek başına kronik böbrek hasarına yol açmadığı kabul edilmektedir. Kronik piyelonefrit vezikoüreteral reflüden ya da tıkanmayla ilişkili idrar yolu enfeksiyonundan kaynaklanır.
Fenasetin ya da asetaminofen (fenasetin büyük oranda asetaminofene dönüştürülür) gibi belli analjezik ajanların genellikle aspirinle kombine olarak fazla kullanımı, kronik interstisyel nefrite yol açar. Analjezik nefropatisi çok fazla miktarda analjezik-antipiretik alan (toplam alım 3 kg’ den fazla) kadınlarda daha sık görülür. Hastalar genellikle analjezik aldıklarından bahsetmezler. Duygusal stres, nöropsikiyatrik bozukluklar ve gastrointestinalolaylar sıklıkla analjezik nefropatisiyle ilişkilidir. çoğu hastada anemi vardır ve kısmen gastrointestinal kan kaybına bağlı olarak gelişir ve böbrek yetersizliğinin derecesine atfedilebilecek düzeyden genellikle daha şiddetli seyreder. İdrar yolunanekrotik papilla dökülmesi; makroskopik hematüri, böğür ağrısı (üreter koliği), idrara doku karışması ve böbrek işlevinde ani bozulma ile ilişkili olabilir. İntravenöz ürografi ya da retrograd piyelografide, papillanın idrara dökülmesine bağlı olarak oluşan kaliksiyel dolma defektierini (yüzük işareti) içeren bulgulara rastlanması bu tanıyı düşündürür. Diğer yaygın nedenler olmadığında (diabetes mellitus, orak hücre hastalığı, enfeksiyon, idrar yolu obstrüksiyonu) papillalarda nekrozun gösterilmesi analjezik nefropatisini akla getirir. Böbreğin kontrastsız bilgisayarlı tomografisi (BT) tanıda kullanılabilecek bir seçenektir. BT ile papiller kalsifikasyon ve renal korteksin anormal konturu görüntülenebilir. Analjezik nefropatili hastalar başta renal pelvis olmak üzere, idrar yolunda transizyonel hücreli karsinom gelişimi açısından büyük risk altındadır. Analjezik kullanımına son verildiğinde böbrek işlevleri genellikle stabilleşir.
Siklosporin, takrolimus, sisplatin ve nitrozüreler gibi birçok ajan kronik tubülointerstisyel nefropatiye yol açabilirler. Siklosporin ve takrolimus antirejeksiyonda kullanılan kalsinörin inhibitörü ilaçlardır. Bu ajanlar solid organ nakli alıcılarına ileriki dönemlerde interstisyel fibrozis yaparak böbrek fonksiyonlarının bozulmasına yol açar.
Benign nefrosklerozun patolojik belirtisi en çok interiobüler ve afferent arteriollerde belirgin olan arteriolopatidir. İnterstisiyel ve glomerüler değişikliklerin daha sonra gelişen iskemiden kaynaklandığı düşünülür. Tubüler atrofi ve interstisyel nedbeleşme arterioler nefrosklerozda glomerül hasarından önce ortaya çıkabilir.Radyasyon Nefriti Klinik olarak kanıtlanmış böbrek hasarı 1000-2000 cGy’den az dozlarda sık görülmez ancak daha yüksek doz alan hastaların yaklaşık %50’sinde gelişir. Radyasyon nefritinin erken evrelerinde tubüler nekroz, küçük böbrek arterlerinde medial ve intimal kalınlaşma ve glomerül endotelinde hasar görülür. Daha sonra glomerüloskleroz, küçük böbrek arterlerinde kollajenöz kalınlaşma ve interstisyel fibrozis belirginleşir. Böbrek hasarı bulgulan böbreğin radyasyona maruz kalmasından birkaç ay veya yıl sonra ortaya çıkar.
Kurşun 1960’lardan bu yana mesleki olarak kurşuna maruz kalma azaldıysa da kurşun spreyleriyle olan çevresel maruziyet göreceli olarak yüksektir. Kurşuna maruz kalma kontamine içme suyundan da kaynaklanabilir (kurşun borular ve lehimlenmiş parçalardan). Kurşun tubül hücresinde birikir ve glikozüri, aminoasidüri ve kronik interstisyel hastalığa yol açan proksimal tubül hücresi hasarına neden olur. Hastada hipertansiyon, gut (kurşun gutu) ve böbrek yetersizliğinin görülmesi kurşun nefropatisini düşündürür. Disodyum etilen-diamin-tetra-asetikasit (EDTA) kurşun şelatörüdür, kurşun yüklenmesinde
test maddesi olarak ve bazı kurşun nefropatisi bulunanlarda kurşun birikimini düzeltebilmek için kullanılır.
Uzun süreli hiperürisemi, böbrek işlevlerinde bozuklukla ilişkiliyse de kronik hiperüriseminin böbrek yetersizliği gelişmesindeki rolü belirgin değildir. Klasik ürat nefropatisi günümüzde sık gözlenmeyen tofüslü gut ile bağlantılıdır. Bu hastalık böbrek parankiminde ürat tofüsleriyle karakterizedir. Böbrek yetersizliği ve artmış serum ürik asit miktarı proksimal renal tubüler hücrelerden ürik asit sekresyonunun azalmasıyla ilişkili olabilir. Primer hiperoksalüri, enterik hiperoksalüri ve sistinozis kronik interstisyel nefrit kaynaklı son dönem böbrek yetmezliğine (SDBY) yol açabilen genetik hastalıklardır. Hipokalemi ve hiperkalsemi kronik tubüler hasara yol açarak nefrojenik diabetes insipitus gelişmesine yol açabilir. Kronik hiperkalsemi nefrokalsinoza ve yavaş ve tamamen geri döndürülmeyen kronik interstisyel nefrite neden olabilir. Maligniteler Böbrek yetersizliği multipi miyelomlu hastalarda sıktır ve hastaların üçte ikisinden fazlasında ilerleyen böbrek yetersizliği görülür. Miyelom böbreği (silendir nefropatisi) adı verilen bu bozukluk; laminer refraktil tubüler silendirler (inflamatuar hücreler ve çok nükleuslu dev hücrelerle çevrili), tubüler atrofi ve interstisyel fibroz ile karakterizedir.

Silendir nefropatisi hızlı bir şekilde böbrek yetersizliğine ilerler. Bununla birlikte mjyelom olgularının %15’inde hastalarda glomerüllezyonlarına (amiloidoz ve hafif zincir birikim hastalığı) bağlı olarak nefrotik
sendrom gelişebilir. immün Hastalıklar Birçok glomerülonefrit tipi, kronik allogreft nefropatisi ve SLE gibi çok çeşitli bağışıklık bozuklukları, akut ve kronik interstisyel nefritle ilişkili olabilir. Sjögren sendronmnda böbreğin tutulması genellikle kronik interstisyel nefrit tarzında olur. En yaygın fonksiyonel bozukluk
distal RTA ve idrar konsantrasyon defektidir. Sarkoidoz interstisyumda non kazeifiye granülomlar yaparak böbrek yetersizliğine sebep olabilir.
Böbrekteki kistik hastalıklar; içi sıvı veya yarı katı debrisle dolu epitelle kaplı, böbrek içersinde bulunan kavitelerle karakterizedir. Bazı kritik durumlar spesifik kistik hastalıklan akla getirir. Yenidoğanda veya infantta karında kitle; otozomal dominant (ODPBH) veya otozomal resesif (ORPBH) polikistik böbrek hastalığını düşündürür. Adölesan dönemindeki böbrek yetersizliği, ORPBH’yi veya meduller kistik hastalığı akla getirir. 50 yaşındaki sağlıklı birinde görülen bir tek kist basit kist olduğunu düşündürür. Ailede böbrek hastalığı öyküsü olması, otozomal dominant ve otozomal resesif polikistik hastalığı ya da meduller kistik hastalığı olasılığını düşündürür. ODPBH veya meduller sünger böbreği olanlarda tekrarlayan böbrek taşı olabilir. Kronik hemodiyalize giren hastada hematüri başlaması, edimsel kistik hastalık olasılığını gösterir.
Basit böbrek kistlerinin sıklığı yaşla beraber artar ve 50 yaşın üzerindeki popülasyonun %50 kadarında görülür. Basit kistler genellikle asemptomatiktirler ve görüntüleme çalışmaları sırasında tesadüfen fark edilirler. Böbrek ultrasonografisi ile beraber bilgisayarlı tomografi yapılması birçok olguda benign ve malign lezyonlar arasında ayrım yapılmasını sağlar.
Polikistik böbrek hastalıkları genelde erişkin dönem polikistik böbrek hastalığı olarak anılan ODPBH ve bebeklik veya çocukluk polikistik böbrek hastalığı olarak anılan ORPBH’yi kapsar. ORPBH, konjenital hepatik fibrozla ilişkili olarak oluşur ve yaşamın ilk yıllarında böbrek yetersizliğine bağlı ölüme neden olur.
ODPBH ABD’de en yaygın kalıtsal hastalıktır ve 500.000’ den fazla kişiyi etkiler. Dünya genelinde ise yaklaşık 4-6 milyondan fazla kişi etkilenmiştir. Bu klinik bozukluk en az üç farklı genle·oluşur. En yaygın tip olan ODPBH-l, 16. kromozomun kısa kolu üzerindedir. ODPBH-2 ise 4. kromozom üzerindedir. ODPBH-3 geninin yeri henüz belirlenememiştir. Genlerden kaynaklanan protein ürünleri renal tubüler epitelde oluşan polisistin 1 ve polisistin 2’ dir. Polisistin i, proteinler, lipitler ve karbon hidratlarda etki leşerek intrasellü ler fosforilasyon yolağını meydana getirmektedir. Polisistin 2, kalsiyum geçirgen kanal gibi görev yapmaktadır.
ODPBH’nin oluşması için etkilenmiş genden başka somatik mutasyon şeklinde farklı bir genetik olaya veya “ikinci vuruşa” gereksinim vardır. ODPBH’ de tubüllerin %ı’inden daha azında kistik dönüşüm görülmektedir. ODPBH’nin klinik belirtileri 20-25 yaştan önce nadiren oluşur. Bu durum, asemptomatik ancak hastalığı taşıyan bireylerin çocuklarına genetik özelliği sık geçirdiğini gösterir. Hastalar ya ailede hastalık öyküsü olduğundan ya da semptomların değerlendirilmesi için taramadan geçirilirler. En yaygın klinik belirtiler; akut böğür ağrısı ve hematüridir. Spesifik olmayan ve hafif lomber ağrı sık rastlanan bir semptomdur ve genellikle böbrek, karın muayenesinde palpe edilebilecek kadar büyüdüğünde ortaya çıkar. Keskin ve lokalize ağrı, kist rüptürü, enfeksiyon ya da böbrek taşından kaynaklanabilir.
Mikroskopik hematüri PBH’nin genellikle ilk belirtisidir. Ancak makroskopik hematüri de oluşabilir. ODPBH’nin en yaygın kardiyovasküler bulgusu olan hipertansiyon, böbrek yetersizliği başlamadan önce hastaların %60’ında görülür. İdrar yolu enfeksiyonu, piyelonefrit ve kist enfeksiyonu yaygın komplikasyonlardır. ODPBH’ de böbrek dışı bulgular sıktır. Bunlar; karaciğer, pankreas ve dalak kistleri, hastaların yaklaşık %60’ında görülen beyin anevrizmaları, hastaların yaklaşık %25’ inde gözlenen mitral kapak prolapsusundan oluşmaktadır. Divertiküllerde ODPBH ile bağlantılı olarak sık gözlenir. ODPBH’de böbrek işlev bozukluğu öyküsü değişkendir.
Hastaların neredeyse %50’sinde 60 yaşına kadar SDBY gelişir. Tip 2 hastalıkta hastalığın ilk semptomlarının ortaya çıkması ve böbrek yetmezliğinin gelişmesi yaklaşık bir dekat sonra olmaktadır. ODPBH J geni, erkek cinsiyet, zenci ırk, hipertansiyon, klinik belirtilerin erken yaşta ortaya çıkması ve aikar hematüri atakları prognozun kötü olduğunu gösterir. PBH tanısı radyolojik olarak, böbrek parankiminin her tarafına dağılmış çok sayıda kist ile beraber böbrek büyüklüğü ile konulur. Karakteristik iki taraflı böbrek tutulumu en iyi böbrek ultrasonografisi ile gösterilir. Erişkinlerde kontrast madde ile yapılan BT, bazen ultrasonografide görülenden daha fazla kistik tutulum olduğunu gösterir. Çok az sayıda kist gösteren görüntülerne çalışmalarında ODPBH’nin erken safhasının çok sayıda basit kistten ayırt edilmesi gerekir. ODPBH’nin tanısında yaş, bir veya iki böbrekte gözlenen kistlerin sayısı ve aile hikayesinin kişisel olarak değerlendirilmesi tavsiye edilmektedir. Böbrek dışındaki yapı ların tutulumu, özellikle karaciğer kistleri, ODPBH tanısı destekler. ODPBH vakalannın yaklaşık %60’ında PBH-l ve PBH2’yi tanımlayan ticari testler bulunmaktadır. Bu testin görüntülerne çalışmalarıyla tanı konamadığı zamanlarda kullanılması mantıklıdır.
ODPBH’li hastaların tedavisindeki amaç; komplikasyonları önleme ve böbrek işlevlerini korumaktır. Hastalar ve aile üyeleri genetik geçiş ve hastalığın belirtileri hakkında eğitilmelidir. Tüm hastaların serebral anevrizma açısından incelenmesinin etkinliği maliyetine göre düşüktür. Bununla birlikte bireysel olarak bazı mesleklerde (örneğin pilotlar) ve anevrizmal kanama için aile hikayesi olan hastalarda inceleme yapılması tavsiye edilmektedir. PBH’nin tedavisinde hipertansiyonun kontrolü, üriner sistem enfeksiyonlarından korunma ve erken tedavisi yer almaktadır. Kist enfeksiyonunda tedavi, kist duvarını geçen ve tedavi edici mdüzeye ulaşabilen trimetoprim-sulfametoksazol, kloramfenikol veya sifrofloksasin ile yapılmalıdır. SDBY geliştiğinde diyaliz veya böbrek transplantasyonu uygulanmalıdır. Böbrekleri fazlasıyla büyümüş hastalarda ya da sık ve inatçı idrar yolu enfeksiyonu görülen hastalarda transplantasyondan önce iki taraflı nefrektomi gerekebilir.
Kronik böbrek yetmezliği olan veya diyalize giren hastalardaki kist gelişmesine akkiz kistik böbrek hastalığı denir. Sıklıkla karsinornlar bu durumu karmaşıklaştırmaktadır. Diyalizle geçen 3-4 yıldan sonra maligniteyi
kanıtlamak için yıllık görüntülerneler önerilmektedir. Tanı USG ile de konabiliyor olsa da akkiz kistik böbrek hastalığının tanı koydurucu yöntemi BT’ dir.
Meduller kistik hastalık, juvenil nefropatik-medüller kistik hastalık kompleksi olarak da bilinen bir grup konjenital tubulointerstisyel nefropatinin bir parçasıdır. Nadiren görülen otozomal dominant bir hastalıktır, bazen gözde de bozukluklara neden olabilmektedir. İdrarı konsantre etme bozukluğunun neden olduğu uzamış çocukluk çağı enürezisi ve anemş renal hastalığın erken belirtileridir. Diğer ilişkili klinik bulgular arasında kısa boy ve ilerleyen başarısızlık da yer almaktadır. Küçük meduller kistlerin gösterilmesinde ne radyografi ne de renal biyopsi yüksek başarı oranlanna sahip değildir, çünkü bu kistlerin çaplan yaklaşık 1-2 mm’dir. Meduller kistik hastalık genellikle adölesan dönemde veya genç erişkin döneminde SDBY’ne dönüşmektedir. Abdominal radyografide tesadüfen tespit edilen meduller sünger böbrek daha sık görülen benign bir hasta- Iıktır. Meduller sünger böbrek göreceli olarak sık görülür ve böbrek taşlannın bir sonucudur. Böbrek taşı olan hastaların % 10’unda meduller sünger böbrek olduğu savunulmaktadır. Hastaların yaklaşık yarısında nefrokalsinozis meydana gelir ve asemptomatik hastalar rutin abdominal radyografi ile yakalanır. rvP’ deki kontrast madde ile doldurulmuş meduller kistlerin karakteristik radyal
şekil (çiçek demeti, üzüm salkımı) ile tanı koyulur. Üriner sistem enfeksiyonlarının ve renal kalsifikasyonların tedavisi gereklidir. Bu hastalık sonucunda böbrek yetmezliği gelişmesi beklenmez.
Renal pelvisten üretral meatusa kadar olan bölgenin herhangi bir yerinde meydana gelen tıkanıklık idrar akımını engelleyebilir. Tek taraflı üreteral obstrüksiyon sonucunda genellikle total renal fonksiyonda veya idrar akımında bir değişiklik olmaz. Eğer her iki böbreğin drenajı da anlamlı şekilde baskılanırsa azotemi veya böbrek yetmezliği meydana gelebilir. Total üriner sistem obstrüksiyonu SDBY’nin önemli bir nedenidir. İdrar alışkanlığındaki değişiklikler genellikle üriner sistem obstrüksiyon]anna işaret etmektedir. Gerçek anürinin en sık nedenleri arasında tam tıkanma yer alır. Ancak poliüri, özellikle noktüri, kısmj tıkanmada sık görülür ve idrarın konsantre edilmesinde bozulmaya neden olabilir. Böbrek yetmezliğinin nedenleri arasında yer alan üriner sistem obstrüksiyonlan, özellikle de proteinüri yoksa ve nedeni bilinmeyen böbrek yetmezliği söz konusuysa araştırılmalıdır. Bununla birlikte, çok değişken idrar çıkışı veya total anüri, üriner sistem obstrüksiyonunu düşündüren önemli belirtilerdir. Hidronefrozu tanımlamaya yönelik yapılan renal ultrasonografi, üriner sistem obstrüksiyonlarının tanısında tercih edilen yöntemdir. Aşırı dehidrate olan hastalarda veya tıkanmadan sonraki 24 saat içinde tıkanmaların genişlemesi aşikar olmayabilir. Bu bağlamda, furosemid verilerek uygulanan nükleer görüntü leme önemlidir. Üreterlerin retrograd muayenesi tanı için pek gerekmez ama cerrahi girişim öncesinde obstrüksiyonun anatomik olarak belirlenmesi açısından önemlidir.
Üriner sistem obstrüksiyonlarının tedavisinde obstrüksiyonun alanını ve nedeni belirlenmeye çalışılarak cerrahi girişim yapılır. Acil durumlarda, uygun ölçüler alınamıyorsa geçici perkütanöz nefrostomi yapılabilir. Obstrüksiyonun elimine edilmesi genellikle postobstriiktif diürezle ilişkilidir. Obstrüksiyon olan birböbrekte üriner sistem enfeksiyonu olması ürolojik acildir ve çabuk müdahale edilmesi gereken bir durumdur.
ABD’de nefrolitiazis morbiditenin sık görülen nedenlerindendir. Sıklığı 20-45 yaşları arasında zirve yapmaktadır ve erkeklerde daha sık görülmektedir (kadınlara göre 5 kat daha fazla). Nefrolitiazisin sıklığı
gelişmiş ülkelerde daha yüksektir. Bunun nedeni de liften yoksun hayvansal gıdalarla beslenilmesidir.
Taşların kompozisyonuna göre 5 tip renal taştan söz edilebilir. Bütün taşların %75’ini oluşturan kalsiyum taşları en sık görülenlerdir. Taşların büyük kısmını kalsiyum oksalat taşları oluşturmaktadır, tanı almış bütün renal taşların %50’ sinden fazlasını oluştururlar. Kalsiyum fosfat taşları alkali pH’ya ihtiyaç duyarlar, bu nedenle daha az görülürler, ancak RTA’ lı, primer hiperparatiroidizmli veya süt-alkali sendromu olan hastalarda görülmektedirler. Nefrolitiazisi olan hastalarda genellikle hematüri (mikroskopik veya makroskopik olarak) ve ani başlayan kolik ağrı vardır. Nefrolitiazis bazen poliüri, dizüri, kusma ve ileus ile birliktedir. Nefrolitiazis hastasının detaylı değerlendirmesinde; hematüri veya taş düşürme, üriner sistem enfeksiyonu, aile hikayesi ve detaylı diyet analizinin öğrenilmesi gerekir. Elektrolitler, kreatinin, serum kalsiyumu, fosfat ve ürik asit ölçümleri yapılmalıdır. Nefrolitiazis hastalarının tedavisinde öncelikle taşın tipi belirlenmelidir. idrar analizleri pH’yı belirlemede, hematüriyi tanımlamada, enfeksiyonu göstermede ve en önemlisi de kristallerin tipini belirlemede gereklidir. Ürik asit taşları kolaylıkla tanımlanamayabilir,
Sistin taşları da daha az radyoopaktır ve kaliseal şekilde olabilirler. Ek olarak, triple fosfat taşları geyik boynuzu görünümündedir ve radyolojik olarak kolaylıkla tanı mlanı rlar. Taşların tanımlanmasında ilk kez nefrolitiazis geçiren hastaların %40’1 2-3 yıl içinde yeniden bu hastalığı geçirmektedirler ve %75’inde 7-10 yıl içinde rekürrens gelişmektedir. 20 yıllık takipten sonra, %10’dan daha az hastanın taş bulundurmadığı gözlenmiştir. Bunlara dayanarak, bütün nefrolitiazis hastaları ilk hastalıktan sonra, günde en az 3 litre sıvı almaya ve bu sayede 2 litre idrar çıkışını garantilemeye yönlendirilirler. Rekürrensi önlemek için diyetle tuz ve hayvansal protein alırmnı kısıtlanmalıdır. Hastalar günlük protein alımlarını 1-1.5 g/kg olarak sınırlandırmalılar ve mümkün olduğunca az tuz tüketmelidirler. ilk taş düşürüldükten sonra 6-8 hafta metabolizma çalışmaları yapılmalıdır. Hacim, pH, kreatinin, üre, sodyum, kalsiyum, fosfat, ürat, oksalat ve sitrat atılımmı belirleyebileceğimiz 24 saatlik idrar toplaması 2 kez yapılmalı ve serum PTH seviyesiyle birlikte değerlendirilmelidir. Böbrek taşlarının çoğu (%90) kendiliğinden düşer. Taşın düşebilme olasılığı büyüklüğüne ve anatomik 10- kalizasyonuna bağlıdır. 4mm’den küçük üreteral taşlar 1 yıl içinde genellikle düşer. 8mm’den daha büyük taşlar genellikle düşmez. Obstrüksiyon semptomları, ağrı ve ateş nedeniyle cerrahi girişim yapılabilir. Renal pelvis veya üst üreteral taşı olan hastalarda ekstrakorporal şok dalga litotripsi tedavisi daha faydalı olur. Alt üreteral taşı olan hastalarda ise ultrasonografik litotripsi veya üreteroskopi daha başarılı tekniklerdir.
Kalsiyum taşları; kalsiyum oksalat veya kalsiyum fosfattan oluşabilir. Kalsiyum taşları olan hastaların sadece çok az bir kısmında sistemik bir hastalıktan söz edilebilir (hiperparatiroidizm, sarkoidoz, D hipervitaminow, RTA veya hiperoksalüriden sorumlu gastrointestinal hastalıklar gibi). Bu hastalıklar olmadan hiperkalsiürisi olanlar yaklaşık olarak %50’yi oluşturur, bu hastaların serum kalsiyum ve PTH seviyeleri normaldir. Kalsiyum taşı olan hastalarda pek çok risk faktörü tanımlanmıştır. Primer hiperparatiroidizme, sarkoidoza, malignitelere ve immobilizasyona sekonder gelişen hiperkalsemjnin sonucu olarak hiperkalsiüri oluşabilir, bazen de ailesel hiperkalsiürik sendromiara bağlı olarak gelişebilir. RTA, hacim artışı ve loop diüretikler de idrarda kalsiyum konsantrasyonunu artırabilirler. Hiperkalsiürisi olan hastaların %90’ında neden idiyopatiktir.Bu hastalarda yukarıda saydığımız nedenler olmaksızın hiperkalsiüri seviyesi 4 mg/kg/24 saatten fazladır. Hiperkalsiürinin kalıtsalolduğu düşünülüyor. Bu hastalarda bağırsaklardan aşırı emilim, normal veya düşük serum PTH seviyeleri, artmış 1,25 vitamin D seviyeleri ve ılımlı hipofosfatemi vardır. Kalsiyum taşları için diğer risk faktörleri arasında düşük
idrar hacmi ve artmış hayvansal protein alımı yer almaktadır. Epidemiyolojik çalışmalar, günlük 1100 ml’nin altında idrar hacminin olmasının kalsiyum taşları açısından önemli bir risk oluşturduğunu göstermiştir. Artmış hayvansal protein alırru artmış asit yüküne neden olarak üriner kalsiyum atılımının artmasıyla sonuçlanır. Yüksek protein alımı aynı zamanda GFR’yi artırarak üriner kalsiyum atılırru
artırmaktadır.
Ürat kristalleri kalsiyum oksalat ve kalsiyum fosfatın çökmesi ni artırdığı için hiperürikozüri bir risk faktörüdür. idrann içindeki sitrat kalsiyuma bağlanarak çökmesi ni engellemektedir, bu nedenle hipositratüri de bilinen bir risk faktörüdür. Normalde sitrat proksimal tubülden geri emjlir ve bu geri emilim asidoz durumunda artmaktadır. Distal RTA, böbrek yetmezliği, şiddetli hipokalemi, kronik diyare durumu veya asetozolarnid tedavisi gibi durumlarda hipositratüri gelişebilir ve sonuçta kalsiyum taşlannın oluşma riski artar. Bazı hastalarda burada saydığırruz risk faktörlerinin hiçbiri mevcut değildir ancak hipositratürileri vardır ve bu durumda idiyopatik hipositratüriden söz edilir. Oksalat normal metabolizmanın bir yan ürünüdür. Oksalat atılırrunın artması, enzimatik bir bozukluk sonucu primer hiperoksalüri durumunda görülür. Hiperoksalüri, geneııikle ince barsak işlev bozukluğu olan hastalarda gastrointestinal emilimin artmasına bağlı olarak ortaya çıkar (örneğin inflamatuar barsak hastalığında bu durum ortaya çıkmaktadır). intestinal malabsorpsiyon sendromu olan hastalarda ve oksalattan zengin diyetle beslenenlerde de oksalatın gastrointestinal emilimj artmıştır (kola, çay, ıspanak, yerfıstığı ve turunçgil sulannda oksalat bol miktarda bulunmaktadır). Kalsiyum taşları olan hastaların tıbbi yönetimi, taş oluşumuna neden olan metabolik bozukluğun tanımlanmasına dayanmaktadır. Diyetle alınan sodyumu ve proteini azaltıp, lif bakımından zengin bir diyete ek olarak çok sıvı alımıyla hiperkalsiüri azaltılabilir. Tiazidler de hiperkalsiürinin yönetiminde yardımcı olmaktadırlar. Diyetle alınan oksalatı azaltarak hiperkalsiüri yönetimi sağlanabilir. Magnezyum intestinal oksalatlara bağlanarak gastrointestinal oksalat yükünü azaltmaya yardımcıdır. Enterik hiperoksalürinin yönetiminde diyetle alınan kalsiyum bileşikleri de faydalıdır. Hipositratürinin efektif tedavisi potasyum sitrat verilerek yapılabileceği gibi altta yatan neden yok edilerek de yapılabilir. 4-7 mm çapa sahip kalsiyum taşları %50 olasılıkla kendiliğinden düşer. Kendiliğinden düşmeyeceği düşünülen taşlarda veya hidronefrozun arttığı, böbrek fonksiyonlarında ciddi kayıp yaşanan, enfeksiyonun mevcut olduğu veya inatçı ağrının söz konusu olduğu durumlarda cerrahi girişim endikasyonu vardır.
Ürik asitin idrarda çökmesi sonucu ürik asit taşları oluşur. Ana risk faktörleri; dehidratasyon, persistan asidik idrar, ürik asidin aşırı üretimine bağlı hiperürikozüri veya RTA’ya bağlı olarak fazla sekresyonudur. Hastaların %10-15’inde serum ürik asit seviyesi artrruştır. Diğer taraftan %80’inde serum ürik asit düzeyinde veya idrar ürik asit atılımında bir anormallik söz konusu değildir. Rekürren ürik asit taşı olan hastaların %75’inde hiperasidik idrar vardır ve bu nedenle ürik asit çökmesi artmıştır. Ürik asit taşlarının tedavisinde ürik asit çökmesini engellemek için idrar hacmi artırılır ve alkali hale getirilmeye çalışılır. idrarın alkali hale getirilmesi (hedef pH 6.5-7) gün içinde oral sodyum bikarbonat verilerek sağlanabilir. Gece ise idrar daha asidiktir ve bu nedenle akşam dozu olarak asetozolamid kullanılabilir. Hiperürik ozürili hastaların sadece çok küçük bir kısmında allopürinol endikasyonu olabilir. Ürik asit taşlarının çoğu efektif idrar alkalizasyonuyla birkaç hafta içinde çözünebilir. Bu tedavinin başarısız olduğu hastalarda ekstrakorporal şok dalga litotripsi kullanılabilir.
Struvit taşları olan hastalar genellikle çoklu antibiyotik rejimiyle tedavi edilmiş üriner sistem enfeksiyonları hikayesine sahiptir. Üreaz üreten organizmalarla enfeksiyon sonucu (proteus, providensia türleri) amonyum formasyonu görülür. Amonyum idrar pH’ sını artırır, idrarı alkali yapar ve bunun sonucunda
magnezyum amonyum fosfat taşlarına neden olur. Kalsiyum ve magnezyum amonyum fosfat tarafından tuzağa düşürülür ve bunun sonucunda da struvit taşlar oluşur. Radyolojik olarak, triple fosfat taşları radyoopak taşlar olarak görülür ve genellikle ilişkili böbreğin toplayıcı sistemini doldururlar. Triple fosfat taşlarının üretiminde enfeksiyon önemli bir faktör olsa da enfeksiyonun başlaması için genellikle bir çekirdek gereklidir. Struvit taşı olan hastaların %40’ ında hiperkalsiüri ve %15’ inde hiperürikozüri vardır. Metabolik anomalileri olan hastaların tedavisi kalsiyum veya ürik asit taşları olan hastalarla aynıdır. Triple fosfat taşları olan hastaların tedavisinde risk faktörlerinin tedavisi ve anatomik anomalilerin değerlendirilmesi yer almaktadır. Tedavinin amacı enfeksiyonu eradike etmektir ve bu çok zordur. Perkütanöz nefralitotomi cerrahi olarak primer tedavi seçeneğidir.
Sistin kristalleri hekzagonal şekillidir ve idrarda bulunması sistin atılımının fazla olduğunu gösterir. Sistinin normal çözünürlüğü 240-400 mg/L’dir. Sistin taşı olan hastalarda 24 saatlik atılım oranı yaklaşık 480-3600 mg/L’dır. idrarda sistinin çözünürlüğü yüksek idrar çıktısı sağlanarak veya idrar alkali hale getirilerek elde edilebilir. Günlük idrar çıkışı günlük 3-4 L olmalıdır veya idrar pH’sl yaklaşık olarak 7 olmalıdır. Penisillamin veya tiopromin gibi ilaçlar sıvı alımında zorluk yaşayan veya idrar pH’sl alkali hale getiriiemeyen hastaların tedavilerine eklenebilir. Sistin taşları ekstrakarparal şok dalga litotripsiye cevap vermez. Bu nedenle ultrasonografik litotripsi tıbbi tedavinin başarısız olduğu hastalarda gerekebilir.