KKH toplumda sık görülür ve genel tedavi girişimleri gerektirir. Endüstriyel toplumlarda ve gelişmekte olan veya geri kalmış ülkelerde etiyolojik faktörler ayrışmaktadır. Hastalarda remodelling sonucu aritmojenik substrat gelişir, ayrıca infektif endokardit riski taşırlar. Tanısal yaklaşımda EKO dominant tetkiktir. Girişim zamanlaması çok önemlidir. Protez kapak yerine nativ kapağı koruyucu yaklaşımlar geliştirilmektedir.
Anamnez ve fizik bakı genellikle ön tanı koymayı sağlar. Tele ön tanıyı doğrulayacak ipuçları verir. Transtorasik EKO (TTE) mekanizmayı doğrular ve kesin tanı konur. Lezyon ciddiyetini belirler. Transözofageal EKO (TEE) genellikle tanı ve ciddiyet konusunda şüphe varsa girişim (perkutan & cerrahi) planlanıyorsa yapılır. Kalp kateterizasyonu genellikle noninvazif testler ile klinik uyumsuzsa girişim planlanıyorsa eşlik eden KAH tanısı için yapılır.
MİTRAL YETMEZLİK
Akut ve kronik mitral yetmezlik olarak ikiye ayrılır. Akut my daha çok travmaya bağlı iken kronik olan romatizmal hastalılara bağlı oluşur. Sıklık olarak toplumda %2-4 arasında görülür. Yüzdesi düşük gibi gözükse de kişiyi günlük işlerden alıkoyma ve öldürme oranı yüksektir.
Hastalarda bazı semptomlar meydana gelir. Öncelikli olarak batıcı-yanıcı şekilde meydana gelen atipik göğüs ağrısı vardır. Daha sonra göğüs duvarında dokunmakla hissedilen çarpıntı hissedilir. Otonom sinir sistemi dengesizliği belirtileri meydana gelir. Bunlar ortostatik hipotansiyon, taşikardi ve panik atak krizleridir.
Bu hastaları steteskopla oskülte ettiğimizde midsistolik klik ile beraber geç sistolik üfürüm duyulur. Klik ve üfürüm ayağa kalkınca daha S1’e yaklaşır ve belirginleşirken, çömelmekle S2’e yaklaşır ve hafifler.
Mitral yetmezlik hastalarda bazı komplikasyonlar bırakır. En önemlisi ise korda tendinei rüptürüne bağlı ölümdür. Bunun dışında infektif endokardit, aritmiler ve inme de görülür.
Fizyopatolojisini incelediğimizde öncelikle mitral kapağın yetersiz kapağın kapanması olaylar zincirini başlatır. Bunu kanın sistolde sol atriyuma kaçışı takip eder. Daha sonra kanın kaçışına bağlı olarak sol atriyum basıncı yükselir. Yükselen basınç sol atriyumun çok çalışmasına ve hipertrofiye uğramasına neden olur. Hipertrofi sonucunda pulmoner hipertansiyon meydana gelir ve böylece sağ kalp yetmezliği meydana gelir.
Sol atriyumda ani volüm ve basınç artışı pulmoner ven ve kapiller bölgeye yansır. Bunun sonucunda akut akciğer ödemi gelişir. Sol ventrikül ileri atım volümünde ani ciddi azalma, düşük debi, hipotansiyon ve şok tablosu gelişir. Ölümcül seyirlidir. Kaçağın yavaş gelişmesi adaptasyona fırsat verir. Sol atriyum dilatasyonu ve kompliyansta artış, sol ventrikül dilatasyonu (annuler dilatasyonla kısır döngüye girer) ve ejeksiyon fraksiyonunda artış olur. Uzun süre asemptomatik olabilir. En sonunda aşırı volüm yükü sol ventrikül dilatasyonu ve kalp yetmezliğine bağlı pulmoner hipertansiyona yol açar.
Klinik değişebilir. ARA sonrası semptomların ortaya çıkma süresi mitral darlığa göre daha uzundur. Genellikle iki dekadı geçer. Sol ventrikül yetmezliği gelişinceye kadar hastalar asemptomatik kalırlar. Cerrahi olarak tedavi edilmeyen ciddi mitral yetmezlikli hastaların % 80’i 5 yıl, % 60’ı 10 yıl yaşarlar. Atriyal fibrilasyon gelişimi sıktır. Halsizlik, kolay yorulma yakınmaları olabilir. Ekstradan efor dispnesi, ortopne, PND, hemoptizi ve hepatomegali gözükebilir.
Fizik muayenede ritim düzensizdir. Apeks vurusu belldir ve sola-aşağı kayar. S1 hafiflemiş, S2 çiftleşmeş (LV ejeksiyonu kısalır, aort erken kapanır) ve S3 (ciddi MY) duyulur. Apikal pansistolik üfürüm vardır ve aksillaya yayılır. Kalp yetmezliği bulguları görülür. Bunlar raller, plevral efüzyon, implus artışı, hepatomegali ve ödemdir.
Tanıda EKG ve radyoloji önemli bir değere sahiptir. EKG de sol atriyum ve sol ventrikül genişlemesi-hipertrofisi, atriyal fibrilasyon ve altta yatan hastalık bulguları (iskemi) görülür.
Radyolojik olarak ise kardiyomegali (LA ve LV’e bağlı) ön plandadır. Akciğer sahaları genellikle temizdir. Akut MY’de KTO normal iken pulmoner ödem görülebilir. PHT bulguları (PA ve RV genişler) vardır. İlerlemiş ciddi MY olan hastalarda pulmoner konjesyon (redistribüsyon, interstisyel ödem, plevral efüzyon) hastayı etkiler. Mitral annulus kalsifikasyonu görülebilir.
Doğal seyri sakıncalı olan bir hastalıktır. Kompansatuvar dönem 10-15 yıl kadar sürebilir. Asemptomatik ciddi MY olan hastalarda yıllık mortalite hızı % 5 civarındadır. Hastanın EF < % 60 olduğunda ve/veya semptomatik olduğunda mortalite hızla artar. Mortalite genel olarak progresif dispne ve KY nedenlidir.
Akut MY’te girişim yapılmazsa prognoz kötüdür. Korda rüptüründe hasta başlangıç semptomlarından sonra stabilize olabilir. Ancak sonradan PHT gelişeceği için prognoz kötüdür. Asemptomatik MY’te ise 5 yıllık mortalite % 22’dir. Kardiyak nedenli ölüm % 14 lerde seyreder. Tedavi gerektiren kardiyak olay (KY, AF vb.) % 33 tür. Semptomlar yanında yaş, AF, MY derecesi-regürjitan volüm, LA ve LV dilatasyonu, düşük EF olumsuz prognostik göstergelerdir.
Orta derecede mitral yetersizliği olan hastalar da yıllık klinik izlenme alınmalıdır. Asemptomatik ciddi mitral yetersizliği olan hastalar 6-12 ayda bir semptomlar, fizik muayene ve ekokardiyografik olarak kontrol edilmelidir. Seri EKO’lar hafif mitral yetmezlikte 2-3 yıl arayla, orta mitral yetmezlikte 1-2 yıl arayla, ciddi mitral yetmezlikte 6-12 ay arayla çekilmelidir. Tüm hastalara İE profilaksisi anlatılmalıdır.
Tedavide ise öncelikle nedene yönelik tedavi yapılmalıdır. AMI varsa fibrinolitik tedavi ya da
İnfektif endokardit varsa antimikrobiyal tedavi yapılmalıdır. Sonrasında da semptomatik tedavi ile devam edilir. Vazodilatörler (hipotansif olsa bile -IV Nitroprussid), diüretik (furosemid) ve nitratlar (Nitrogliserin) ile
afterload ve preload düşürülmelidir. Hipotansif ise IV pozitif inotroplar ile hasta cerrahiye hazırlanmalıdır. Taşikardi β-blokerlerle kırılmamalıdır (hafif-orta derece taşikardi yararlıdır: diyastol kısaldığı için LV doluşu azalır ve “dolayısıyla” regürjitan volüm de azalır).
Cerrahi olarak rekonstrüksiyon (onarım) veya valv replasmanı yapılabilir (kordal koruma !). Kapak replasmanından (MVR) sonra, sol ventrikül fonksiyonları bozulabilir. Mitral kapak tamiri mümkün olan her olguda bu tedavi yapılmalıdır.
MİTRAL DARLIK

%25 Saf Mitral darlığı, % 40 Mitral darlık + yetmezlik olarak bulunur. Mitral darlıklı hastaların 2/3’ü kadındır. Komissürlerde fibröz kalınlaşma ve yapışma, yaprakçıklarda kalınlaşma ve kalsifikasyon, kordalarda kalınlaşma, kısalma, yapışma ve bunların kombinasyonu sonucu olabilir.
Erişkinde kapak alanı (MVA) 4-6 cm2 dir. Hastalar 30-40 yaşına kadar semptomsuz olabilir. Kadınlarda 3 kat daha sıktır.
Hafif ve orta dereceli MD’da, pulmoner vasküler direnç henüz yükselmeden, pulmoner arter basıncı istirahatte normaldir ya da hafifçe artar. Egzersiz ile yükselir. Ciddi MD’da ise, PA basıncı istirahatte yüksektir. Efor ile çok yükselir hatta sistemik basıncı geçebilir (Pasif PHT). PA sistolik basıncı 30-60 mmHg arasında iken, RV normal fonksiyonlarını devam ettirebilir (Reaktif PHT). >60 mmHg üzerinde ise sağ kalp yetmezliği bulguları ortaya çıkar (Aktif PHT). Mitral darlıklı hastalarda atriyal kontraksiyon, sistol öncesinde gradyenti % 30 arttırır. Atriyal fibrilasyon gelişince kardiyak output % 20 azalır.
Birçok semptom ve bulgusu vardır. Nefes darlığı (önceleri eforda, sonra PND, ortopne), akut akciğer ödemi, öksürük, çarpıntı (AF’ye bağlı), yorgunluk, güçsüzlük, egzersiz intoleransı, hemoptizi, ses kısıklığı, disfaji, ayaklarda şişlik (ödem), presenkop ve senkop, embolik semptomlar (TİA, inme, akut arter obs.), kalp hızı ve volum artışı bunlardan birkaçıdır.
Fizik muaynesine geçtiğimiz zaman inspeksiyonda facies mitralis görülür. Düşük debi, pulmoner hipertansiyon ve düşük O2 satürasyonu sebebi ile juguler venöz distansiyon gelişir. Sağ kalp yetmezliğine bağlı eşlik eden ciddi triküspit yetmezlik ve periferik siyanozda izlenir.
Palpasyonda arter nabzı normaldir. AF gelişince düzensiz nabıza dönüşür. Apeks vurusu normal ve parasternal lifte bağlı M1 ve P2 palpe edilebilir.
Oskültasyonda S1M1’de şiddetlenme vardır. Şiddetli kalınlaşma ve kalsifikasyona bağlı S1 şiddeti azalır. A2 - OS aralığı MD’nın şiddetini yansıtır. Ciddi MD’da S2-OS intervali kısa ve üfürüm tüm diyastole yayılır. Diyastolik rulman şiddeti darlığın şiddetini yansıtmaz. Rulmanın süresi darlığın şiddeti ile ilişkilidir. Presistolik şiddetlenme: AF’ da kaybolur.
Pulm HT geliştiğinde S2P2 sert çıkar. Sağ ventriküle ait S4 ya da S3 yani Graham-Steel üfürümü (PY’e bağlı) duyulur. Dinamik oskültasyonda ise inspirasyonda rulman ve OS yavaşlar. A2 - OS aralığı genişler.
Egzersizle A2 - OS aralığı daralır. Valsalva manevrası ile rulman yavaşlar.
Ekgde de bir çok bulgu verir. Sinüs ritminde ‘’P mitrale’’ görülür. Atriyal fibrilasyon sık (% 30-40) görülür. Sol ventrikül hipertrofisi bulguları sıklıkla eşlik eder.

Tanı için birçok radyolojik bulgu vardır. Sol ayriyum dilatasyonuna bağlı pulmoner konusta belirginleşme, sol atriyal appendikste genişleme, sağda çift kontur (LA dilatasyonu), pulmoner venöz HT, redistribüsyon, interstisyel ödem, kerley çizgileri, pulmoner arter dilatasyonu, sol ventrikül dilatasyonu ve mitral kapak kalsifikasyonu dikkat çeker.
Eko da ise ön yaprağın EF eğiminde azalma, arka yaprağın diyastolde öne hareketi, kapakçıklarda kalınlaşma, sol atriyum dilatasyonu görülür.
Genellikle tedavi gerektirmez. Mitral yetersizlik coğunlukla pulmoner hipertansiyona sekonderdir. Esas tedavi pulmoner hipertansiyona neden olan primer hastalığa yönelik olmalıdır. Pulmoner hipertansiyonda kalsiyum antagonistleri ve spesifik tedavileri uygulanır. Sağ kalp yetmezliği bulguları digitalis glikozidleri ile kontrol altına alınabilir. Ciddi organik mitral yetmezlik olgularında,nadiren dirençli vakalarda operasyon gerekebilir. Bioprotez kapaklar tercih edilmelidir.
Mitral darlık tedavisinde kalp kateterizasyonu önemli bir yere sahiptir. Mutlak gerekli olduğu durumlar vardir. Bunlar cerrahi öncesi göğüs ağrısı, iskemi bulguları, azalmış sol ventrikül sistolik fonksiyonları, koroner arter hastalığı hikayesi ve kronik kalp yetmezliği olanlar ile 35 yaş üstü erkekler, koroner risk faktörü olan kadınlar ve menopozu olan kadınlarda da gereklidir. Eğer klinik ve ekokardiyografi bulguları uyumlu ise gereksiz bir uygulamadır.
Kateterizasyonun bir çok avantajı vardır. Mitral darlığın varlığını ve şiddetini değerlendirmede ekokardiyografi bulgularını destekler. Birlikte bulunan mitral darlık derecesini, sol ventrikül fonksiyonlarını ve pulmoner hipertansiyon derecesini değerlendirme fırsatı verir. Mitral kapak kalsifikasyonu ve hareket azlığı kateterizasyonda görülür. Kalp hızı, kalp debisi ve mitral kapak gradienti bilinirse efektif kapak alanı hesaplanabilir.
Mitral darlık platolorla giden bir hastalıktır. Hafif mitral darlık ilk akut romatizmal ateş atağından sonraki 10 yıl içinde ortaya çıkar. Yıllar geçtikçe mitral darlığın şiddeti giderek artar. Mortaliteyi ise progresif pulmoner konjesyon ve pulmoner hipertansiyon ile infeksiyon ve trombo embolik olaylar belirler.
İlk 10-15 yıl asemptomatik dönemdir. Sonrasında semptom ve belirtiler ortaya çıkar. Semptomatik hastaların %10-20’sinde sistemik emboli gelişir, %30-40’unda atriyal fibrilasyon gelişir. % 0-15’i 10 yıl sağ kalır. Ciddi pulmoner hipertansiyon gelişirse ortalama sağ kalım 3 yıldan azdır. Tedavi edilmeyen sınıf IV hastaların ancak %10’u 5 yıl yaşar.
Hafif-orta derecede mitral darlığı olan hastaların yıllık izlemlerinde öykü, fizik muayene, göğüs röntgeni ve ekg yeterlidir. Hastanın klinik durumunda ve mitral darlığın ciddiyetinde bir değişim olmadığında yıllık ekokardiyografi kontrolüne gerek yoktur. Ciddi mitral darlığı varlığında yıllık olarak ekokardiyografi kontrolü yapılmalıdır. Seri Ekokardiyografi kontrolü hafif mitral darlık olgularında 3-5 yılda bir, orta mitral darlık olgularında 1-2 yılda bir, ciddi olgularda ise her yıl yapılmalıdır.
Medikal tedavi tek başına progresyonu engelleyemez. Taşikardi ile diyastol kısalmasının önlenmesi ve artmış hacimden sakınılması olumlu klinik etkiye yol acar. B-blokerler, ndp-alsiyum antagonistleri ve digoksin (AF varsa) kalp hızını kontrol ederek diyastolik doluşu arttırabilirler. Tuz kısıtlaması ve diüretikler sıvı yüklenmesini engelleyerek yararlı olur. Ağır egzersizden kaçınılmalıdır. İnfektif endokardit profilaksisi yapılmalı, varsa atriyal fibrilasyon engellenmelidir.
Asıl tedavisi cerrahi olarak perkütan mitral komissurotominindir. Ameliyat endikasyonları bulunur. Mitral kapak alanının 1.5 cm2’den büyük olması, sol atriyal trombüs, şiddetli veya bikomussiral kalsifikasyon, eşlik eden şiddetli aort kapağı hastalığı ve koroner arter hastalığın olması endikasyojlardır.
AORT DARLIĞI
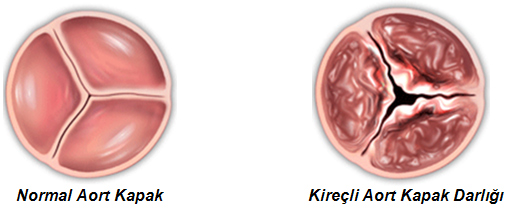
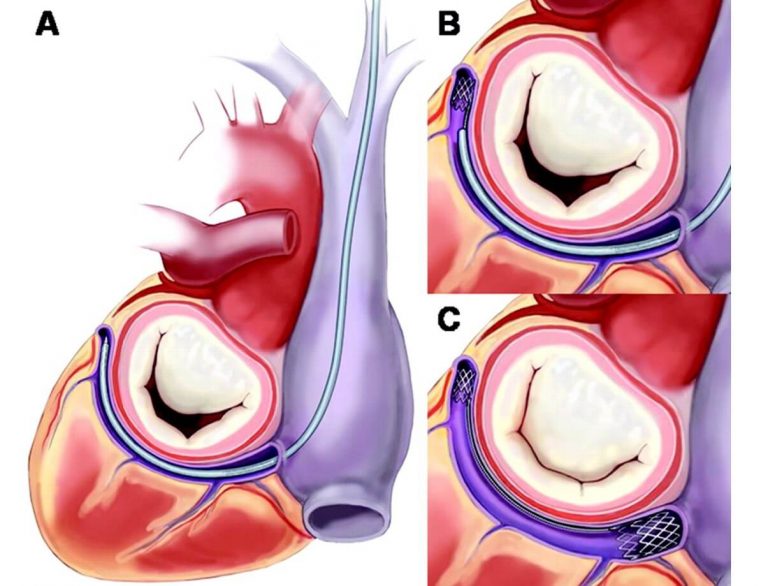
Oluşum mekanizmaları çok çeşitlidir. Valvüler, subvalvüler ve subaortik membran yetmezliği sonucunda oluşabilir. Çıkan aort hipoplazisi (Williams send) nadir olarak sebep olur.
Aort darlığında sol ventrikül doluşunda, atriyum kontraksiyonu önemli rol oynar. Atriyal fibrilasyon gelişince, hastaların klinik tabloları birden bozulabilir. Aort darlıklı hastalarda istirahatte kardiyak output genellikle normaldir ancak eforla yeterli artışı gösteremez. Şiddetli aort darlığında koroner arter hastalığı olmaksızın hipertrofiye bağlı myokardiyal iskemi bulguları ortaya çıkabilir. Birlikte oldukları zaman aort darlığı mitral yetmezliğin derecesini arttırır.
Aort darlığı ortadan kaldırılmaz ise, semptomlar başladıktan sonra hastalığın prognozu kötüdür. Semptomların başlangıcından ölüme kadar geçen ortalama süre angina için 5 yıl, senkop için 3 yıl, kalp yetmezliği için 2 yıldır.
Pulsus parvus et tardus nabzı görülür. İleri aort darlığında sistolik kan basıncı ve nabız basıncı azalır. Juguler nabız trasesinde belirgin a dalgası vardır. Sol ventrikül hipertrofisi sonucu sağ ventrikül kompliyansının azalmasına bağlıdır. Palpasyonda apeks vurusu uzamış kuvvetlenmiştir. Presistolik impuls palpe edilebilir. Sternumun her iki tarafında 2. Interkostal aralıkta sistolik tril alınabilir.
Oskültasyon da ise hafif ve orta atriyal darlıkta S2 gecikir. Paradoks S2 çiftleşme olabilir. Ciddi aort darlığında ise S2 duyulmaz, S4 duyulur. Kapakçıklar henüz mobil ise, aortik ejeksiyon sesi duyulur. Üfürüm kreşendo-dekreşendo şeklindedir, boyuna ve apekse yayılır. Aort darlığında üfürümün tepe noktası aort darlığı şiddeti ile ilişkilidir. Hafif ve orta aort darlığında sistolik ejeksiyon üfürümü erken veya mid-sistolde peak yapar. Ciddi aort darlığında üfürüm geç sistolde pik yapar.
Radyolojik olarak incelendiğinde kalp gölgesi normal ya da hafifçe genişlemiş olabilir. Sol ventrikül bombeliği artar. Aortada post-stenotik dilatasyon, kapakta kalsifikasyon, sol atriyum genişlemiş olabilir. Pulmoner venöz hipertansiyon bulguları olabilir.
Asemptomatik hastalarda rutin izlem hafif aort darlığında 5 yılda bir eko, orta aort darlığında 2 yılda bir eko, ciddi aort darlığında yılda bir eko çekilmelidir. Ekokardiyografide hızlı ilerleme (kapak alanında yıllık 0.1 cm2’den fazla azalma, akım hızında 0.3 m/sn’den fazla artış) olan hastaların daha yakın izlemi gerekmektedir. Semptom ve bulgularda bir değişiklik olduğunda daha sık eko kontrolü gereklidir.
Tedavide cerrahi esastır. 70 yaş altında operatif mortalite % 1-3 70 yaş üstünde ise hastalarda % 4-8’dir. Yüksek mortaliteye yol açan risk faktörleri vardır. Bunlar fonksiyonel kapasitenin bozuk olması, sol ventrikül disfonksiyonun derecesi, ileri yaş, birlikte koroner arter hastalığı ve/veya aort yetmezliğinin bulunmasıdır. Operasyondan sonra sıklıkla sol ventrikül sistolik ve diyastolik fonksiyonları düzelir. Sol ventrikül hipertrofisi geriler ve sol ventrikül kitlesi ortalama 18 ay içerisinde normale döner.
Balon aort valvüloplasti (PABV) esas yöntemdir. Konjenital atriyal darlık olan ve komissüral füzyonun belirgin olduğu seçilmiş genç hastalara, semptomatik atriyal darlık hastasında acil non-kardiyak cerrahi ihtiyacı olan hastalara ve yaşam beklentisi sınırlanmış hastalara (kardiyak / nonkardiyak) yapılır.
Ciddi aort darlığı olan hastada hemodinamik bulgular varsa ve hasta semptomatik ise kapak alanı < 1cm2 veya 0.6 cm2/ m2, basınç gradyenti > 40 mmHg ise ameliyat yapılır.
Ciddi aort darlığı olan hasta asemptomatik ise sol ventrikül sistolik fonksiyonunda progresif bozulma varsa (EF<%50) cerrahi tedavi önerilmelidir. Efor testinde kan basıncında düşme veya semptom varsa, şiddetli kapak kalsifikasyonu ile birlikte yıllık >0.3 m/sn artış olması ve kompleks ventriküler aritmileri olan ve efor testi anormal olan hastalara, hipertansiyona bağlı olmayan ileri sol ventrikül hipertrofisi olan hastalarda ameliyat yapılır.
AORT YETMEZLİĞİ
Romatizmal kalp hastalığı aort yetmezliğinin en sık rastlanan nedenidir. Volüm yüklenmesi nedeniyle sol ventrikülde egzantrik hipertrofi gelişir. Sistolik ejeksiyon fazı indeksleri son döneme kadar normal kalır. Egzersiz sırasında periferik vasküler direnç azalır. Kalp hızı artar ve diyastol süresi kısalır; böylece kapaktaki kaçak azalır.
Etyolojisinde infektif endokardit, akut aorta diseksiyonu, sinüs valsalva rüptürü, travma, romatik valvulit ve balon valvülotomi sonrası prostetik kapak disfonksiyonu vardır.
Fizyopatolojisinde sol ventrikül preloadı artmıştır. Toplam atım hacmi artmıştır. Regürjitan volümün miktarı; diyastolik açıklığın derecesine (regürjitan orifis), diyastolün süresine, periferik vasküler rezistansa, diyastolde aort ile sol ventrikül arasındaki basınç gradientine bağlıdır.
Semptomları çok belirgindir. Uzun süre asemptomatik olarak devam eder. Çarpıntı , angina, eşlik eden KAH, DKB düşüklüğü, hipertrofik ventrikül, egzersiz intoleransı, dispne, terleme ve KKY semptomları daha sonradan ortaya çıkar. Tedavi edilemezse kısa sürede kardiyovasküler kollaps ve ölüm gerçekleşir.
Fizik muayenede genel durum orta veya kötüdür. Dispneik olan hastada cilt soğuk, terli ve soluktur. KB düşük (hipotansiyon), NB artmamış, S1 yumuşak (mitral kapak erken kapanır), S3 sıklıkla var, S4 yoktur. Pulmoner ödeme bağlı akciğerde raller oluşur. Kısa diastolik dekreşendo üfürüm (duymak zordur)vardır.
Apeks vurusu belirgin, genişlemiş ve sola kaymıştır. A2 den hemen sonra başlayan erken diastolik çekici üfürüm vardır. Aort dilatasyonuna bağlıysa üst sağ sternal kenarda valvüler nedenliyse orta-alt sol sternal kenarda A2 duyulur. Hastayı oturup, öne doğru eğilince üfürüm belirginleşir. Aort odağında artmış akıma bağlı sistolik ejeksiyon üfürümü olan Austin Flint üfürümü (apikal middiyastolik ) duyulur.
Aort yetmezliğinin periferik bulgularıda vardır.
- Musset belirtisi: Sistolde başın sallanması
- Dans des arter: Karotid arter pulsasyonlarının görülmesi
- Quincke nabzı: Kapiller pulsasyon
- Pistol shot: Femoral arterde sistolik patlama sesi
- Traube bulgusu: Her siklusta femoral arter üzerinde çift ses duyulması
- Duroziez bulgusu: Steteskopla hafif bastırıldığında femoral arterde sistolik ve diyastolik üfürüm duyulması
- Müller bulgusu: Uvulada pulsasyonların görülmesi
- Landolfi bulgusu: Her sistolde pupillada kasılma
- Hill bulgusu: Bacak SKB, kol SKB’dan 40 mmHg ve daha fazla olması
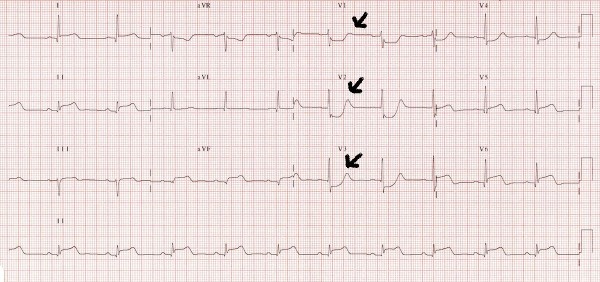
Tanı da ekgde sol aks deviasyonu sıktır. Sol ventrikül hipertrofisi ve diyastolik volüm yüklenmesi örneği bulunabilir. Kronik aort yetmezliğinde kalp tepe atımı artar. Akut aort yetmezliğinde de normal sınırlardadır.
Pulmoner ödem bulguları, çıkan aortada genişleme (diseksiyonda) ve orta dış kenarı ile kalsifikasyon arasının açılması (diseksiyonda) görülür.
Uzun süre (10 yıllar) asemptomatik kalır. Tanı aldıktan sonra; hastaların %75’i 5 yıldan, % 50’si 10 yıldan fazla yaşarlar. Sol ventrikül sistolik disfonksiyonu (EF düşüşü), efor intoleransı, efor dispnesi, angina (nadir), ve ani kardiyak ölüm (nadir) gelişebilir. Cerrahi tedavi uygulanmazsa angina gelişmesinden ortalama 4 yıl, kalp yetmezliği geliştikten 2 yıl sonra hastalar kaybedilirler.
Tedavide hafif orta dereceli yetmezliklerde hafif kardiyomegali vardır ve hastalar asemptomatiktir. Tedavi gerekmez. Yıllık klinik kontrol ve 1-2 yıl arayla EKO takibi yapılmalıdır. Asemptomatik, ileri derecede AY olan hastalar klinik ve ekokardiyografik olarak 6 aylık aralarla takip edilmelidir. Asemptomatik hafif-orta aort yetersizlikli ve SV işlevi normal olan hastalar gebeliği genellikle iyi tolere ederler, gebelikte yakın izlem gereklidir. Marfan sendromuna bağlı aort yetersizliğinde ise gebelik kontrendikedir.
Cerrahi tedavide ise kronik ciddi AY olan hastalarda normal LV fonksiyonu olan semptomatik hastalar ile
LV disfonksiyonu veya dilatasyonu olan semptomatik hastalar ameliyata alınır. Bunlara ek olarak başka kapak ya da aort cerrahisi veya CABG yapılacak olan hastalar ile asemptomatik hastalarda LV disfonksiyonu veya dilatasyonu (LV-EF <50% veya LVESd > 55 mm veya LVEDd > 70 mm olması) olan hastalar da ameliyat edilebilir.
TRİKÜSPİD DARLIĞI

Karsinoid, fibroelastom, endokardiyal fibroelastozis, SLE , sağ atriyum miksoma ve sağ atriyum tümörleri obstrüksyon yaparsa triküspit darlık gibi kliniğe yansıyabilir.
Fizyopatolojisine baktığımızda sağ atriyum basınç trasesinde dev a dalgaları vardır. İstirahatte kardiyak output düşüktür ve egzersizle de artmaz. Triküspid kapakta 2 mmHg’lık ortalama basınç gradienti tanı koymak için yeterlidir. Kapak alanı < 2cm2 ise semptomatik olur. Kapağa ait diyastolik gradient > 5mmHg ise venöz konjesyon gelişir ve darlık klinik olarak anlamlı-önemli kabul edilir (gnl kapak alanı < 1 cm2).
Gradient derin inspiriumda artar, ekspiriumda azalır.
Öykü ve semptomatolojisine baktığımızda hastalık öyküsü uzundur. Progresif halsizlik, ödem, iştahsızlık ve sıkıntı hali baş gösterir.
Fizik muayene bulgularında multivalvüler tutulum bulguları ön plandadır. Periferik siyanoz ve boyun ven dolgunluğu vardır. Sağ ventrikül aktivitesi belirgin değildir. Sternumun alt ucunda solda, inspiriumla artan diyastolik rulman ve triküspid açılma sesi duyulur.