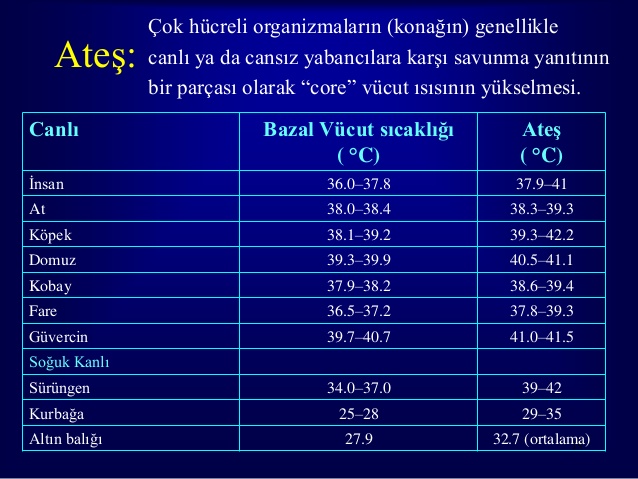
Vücut Isısını Düzenlenmesi
Vücut ısı aralığı her ne kadar oldukça değişken olsa bile oral ısının 37.8°den yüksek olması genellikle anormaldir. Sağlıklı bireylerde. çekirdek vücut ısısı dar aralıklarda korunduğundan her bir birey için günlük ısı değişiminin 1dereceden fazla olması kesinlikle olağan değildir. Vücut ısısı bu homeostatik kontrolü için ayar noktasını hipotalamik nükleuslar belirler. Homeostaz. bir yandan ısıyı artıran ısı üretici mekanizma ile diğer yandan ısıyı dağıtan ve vücut ısısını azaltan ısı koruyucu mekanizmalar arasındaki kompleks dengeden etkilenir. Isı zorunlu enerji kullanımının bir ürünü olarak (hücre metabolizması. miyokard kasılması) düzenli bir şekilde üretilir. Vücut ısısı artışına ihtiyaç duyulduğunda. Titreme dolaylı kas kasılmaları ile büyük miktarda ısı üretir. Periferal damarlar büzüşerek. çevreye olan ısı kaybını azaltır. Aynı zamanda kişi üşüdüğünü hissettiği için battaniye ile sarılmak gibi ısı koruyucu davranışları tercih eder. Çevreye olan mecburi ısı kaybı doğrudan deriden solunum ve terleme yolu ile suyun buharlaşması sonucu oluşur. Vücut serinlemek zorunda kaldığında ısı kaybı teşvik edilir. Vazodilatasyon cilt kapillerlerini kızarık hale getirir. Geçici olarak cilt ısısının artması daha soğuk olan dış ortama cilt yoluyla artmış olan ısı kaybı sonunda vücut çekirdek ısısının kaybına neden olur. Terleme buharlaşma ile hızlıısı kaybını tetikler: aynı anda kişi sıcağı hisseder ve battaniyeyi üzerinden atar veya ısı
kaybını tetikleyen diğer aktiviteleri yapar.
Ateş. hipotalamik termoregülatuar ayar noktasının artışına aracılık ettiği bir vücut ısısı artışıdır. Her ne kadar bakteriyel ürünler gibi eksojen maddeler ateşe yol açsa bile vücut ısısındaki artışa fizyolojik mekanizmalar ile ulaşılabilir. Tezat olarak hipertermi. normal homeostatik mekanizmaların bypass edilmesi veya aşılması suretiyle vücut ısısının artışıdır. Genel bir kaide olarak. vücut ısısının 41C’nin üzerine çıkması nadiren fizyolojik bir durum olup. hipertermiyi düşündürür. Hipertermi şiddetli egsersiz ısı şoklu hastalarda anestetiklere karşı kalıtsal bir reaksiyon olarak (malign hipertermi) fenotiazinlere bir yanıt olarak (nöroleptik malign sendrom) ve bazen de parapleji gibi merkezi sinir sistemi hastalığı
olan hastalarda gelişebilir. Şiddetli dermatozu olan bazı hastalarda da ısı dağıtılamaz ve bu yüzden hipertermi oluşabilir. Ateş sıklıkla enfeksiyon veya enflamasyona fizyolojik bir yanıttır. Monositler veya doku makrofajları çeşitli uyaranlar ile aktive edilerek pirojenik aktivasyonu olan sitokinler salar. İnterlökin-1 de immün yanıtın başlatılmasında temel kofaktördür. Diğer pirojenik sitokin. tümör nekroz faktör-alfa (TNF-a) veya kaşektin lipoprotein lipazı aktive ederek immun sitolizde rol oynayabilir. Tümör nekroz faktör-beta (TNF-f) veya lenfotoksin de benzer özelliklere sahiptir. Dördüncü sitokin interferon-a antiviral aktiviteye sahiptir. İnterlökin-6 b-hücrelerinde immunoglobulin sentezini güçlendiren pirojenik etkisi de olan bir sitokindir. Endojen pirojenler. hipotalamusun anterior preoptik nukleusunu aktive ederek vücut ısı ayar noktasını yükseltirler. Her çeşit mikroorganizma ile oluşan enfeksiyonlar ateşle ilişkili olabilir. Miyokard enfarktüsü. Pulmoner enfarktüs veya travma sonrası hastalarda gözlenen enflamasyon ile sonuçlanan doku hasarları ateş yapabilir. Lenfoma, lösemi, renal hücreli karsinoma ve hepatik karsinoma gibi çeşitli malignensiler de ateşle ilişkilidir. Bazı durumlarda tümörü saran enflamatuar yanıt
içindeki monositlerden salınan endojen pirojenlerle ilişkili olabilir. Diğer hastalarda ise malin hücreler bir endojen pirojen salgılayabilir. Konnektif doku hastalığı. Senim hastalığı ve bazı ilaç reaksiyonları gibi bir çok immunolojik kökenli hastalık ateş ile karakterizedir. ilaçların neden olduğu ateşi bulunan bir çok hastada mekanizmabilinmemektedir. Neredeyse enflamatuar yanıt ile ilişkili tüm hastalıklar (gut artriti gibi) ateş ile ilişkili olabilir. Tirotoksikoz. adrenal yetmezlik ve feokromasitoma gibi endokrin hastalıklar bile ateş yapabilir.
Ateşin, enfeksiyon veya enflamatuar hastalıklar ile ilişkisinde, ateşin konakçıya faydalı olup olmadığı yönündeki sorularda artış mevcuttur. Örneğin, bir endojen pirojen olan interlökin-1 immun yanıtı başlatmada kritik rol oynar; ısı artışı immün yanıtı in vitro olarak kısmen artım ve bazı enfektif mikroorganizmalar daha soğuk ortamı tercih eder. Nörosifiliz haricindeki olası herhangi bir enfeksiyon hastalığında, bu ateşin faydalı olup olmadığı kesin değildir. Ateş bazı durumlarda zararlıdır. Altta yatan beyin hastalığı olan bireyler hatta sağlıklı yaşlı şahıslarda bile, ateş dezoryantasyon ve konfüzyona neden olabilir. Ateş ve ilişkili taşikardi özelikle belirgin kardiyo pulmoner hastalığı olan yaşlı bireyleri tehlikeye sokar. Ateş, özellikle kendini rahatsız hisseden hastalarda veya hasta için özel bir riske neden olan her durumda kontral altına alınmalıdır. Ateş, şiddetli konjestif kalp yetmezliği veya miyokard enfarktüsü olan hastalarda antipiretikler ile tedavi edilmelidir. Isı çarpması, hemen her zaman, yüksek çevresel ısı maruziyeti ve nemden kaynaklanır; bunun dışında genellikle normal bireylerde ağır egzersiz sonrası meydana gelir. Isı çarpması, vücut ısısının 40,6°C’den yüksek olması ile karakterize olup, bilinç değişikliği veya koma ve terlemenin durması ile birliktelik gösterir. Hızlı soğutma hasta için yaşamsaldır. Sıvı ve 20C’deki soğuk ıslak kompreslerle vücudu sararak, gövde ısısını 39°C’ye düşürmek başlangıç için en iyi tedavi yaklaşımıdır. Ardından, uygun intravenöz infüzyonlarla sıvı elektrolit kaybı düzeltilmelidir. Olaya (özellikle kan dolaşımında enfeksiyon) işaret eder. Hektik (septik) ateş geniş aralıklı bir ısı abse, dissemine tüberküloz veya kollojen doku hastalıklarını işaret eder. Non-falsiparum malaryalı hastalarda üşüme-titreme ve yüksek ateşin ardından, 1-3 günlük normal vücut ısısının devam ettiği dönek ateşi olur. Son zamanlarda başlanmış ilaçlar (medikasyonlar) daimi yüksek ateşe neden olur.
Tüberküloz hastaları göreceli rahat olduklarında önemli bir şekilde artmış vücut ısılarının farkında olmayabilirler. Üremili, Diyabetik ketoasidozlu veya karaciğer yetmezliği olan hastalarda genellikle vücut ısıları düşük olduğundan, daha düşük vücut ısıları enfeksiyonu işaret edebilir. Benzer şekilde yaşlı hastalarda enfeksiyona febril yanıt olmaz ve ateş olmaksızın iştah kaybı, konfüzyon, hipotansiyon olur. NSAI gibi anti enflamatuar ilaç kullanımı da febril yanıtı maskeler. Ateş hastayı doktora getiren en sık şikayetlerden biridir. Kendi kendini sınırlayan benin hastalıkların arasında spesifik tedavinin gerekli olduğu bazı bireyleri ayırmak önemlidir. Yaklaşım basitçe hastaları üç gruba ayırmak ile olur: (l) Lokalize semptom ve belirtisi olmayan ateşli hastalar, (2) Ateş ve döküntüsü olanlar, (3) Lenfadenopatisi olan ateşli hastalar. Bu bölüm sadece mikrobiyal ajanların neden olduğu ateş ile ilgilidir. Otoimmün, neoplastik ve diğer hastalıkların ateş yaptığı aşikardır. Vücut ısısının normal diürnal varyasyonu, öğleden sonra geç vakitte veya akşamın erken vaktinde pik yapar, Bu varyasyon ateşli hastalarda da devam eder. Bazı bireyIerde ateş şekli, ateşin nedenini bulmada faydalıdır. Ürperme, üşüme, titreme (true shaking chills) her ne kadar ilaç veya transfüzyon reaksiyonlarında olduğu gibi, viral enfeksiyonlu hastalarda da olsa bile sıklıkla bakteriyel bir enfeksiyondur.
Yalnızca ateş şikayeti olan hastaların çoğu hastalığın başlangıcından 2-3 hafta içerisinde mevcut klinik ve laboratuar bulguları ile düzelir. 3 haftayı aşan hastalarda ise çerçevesi ana hatları ile bir sonraki bölümde tartışılacak nedeni bilinmeyen ateş (NBA) olarak düşünülmeli.
Genç ve yaşlı bireylerde akut febril hastalık viral enfeksiyonlarda görülür. Majör tedavi de kesin tanıya ulaşma nadiren önem arz ettiği için neden olan ajan nadiren saptanır. Rhinovirus, parainfluenza virus veya adenovirus enfeksiyonları, değişmez bir şekilde hemen daima nezle veya üst solumım yolları enfeksiyonlarının (burun akıntısı) , boğaz ağrısı, öksürük, ses kısıklığı vb) gibi semptomlar ile ilişkilidir. Enterovirus ve echovirus enfeksiyonları ağırlıklı olarak yaz aylarında epidemiler yapar. Enteroviral enfeksiyonların büyük bir kısmı febril sendromlardan ayırt edilemeyen tablodan sorumlu olur, ancak etiyolojik özellik olarak makuler döküntü, aseptik menenjit. perikardit. herpanjin (eoxaekie Avirusunun neden olduğu veziküler farinjit) gibi veya plörodini (ateş göğüs duvarı ağrısı ve eoxaekie B’nin nedeni olduğu hassasiyet) belirtileri sergilerler. Serolojik çalışmalar artropod kaynaklı ve yaz aylarında bir çok virusun (California ensehıliti virusu,doğu, batı ve venezuela at ensefalit virusu, St. Louis ensefalit virusu) sıklıkla hafif ve kendi kendini sınırlayan febril hastalıklara neden olduğunu gösteriyor. Batı nil virusu özellikle son zamanlarda febril sendromların nedeni olmuştur (yalnızca sondaki nörolojik belirti ve semptomlarla ilişkilidir). İnfluenza: boğaz ağrısı, öksürük, miyalji, artralji ve baş ağrısına ilave ateş yapar ve sıklıkla kış aylarında epidemiler şeklinde oluşur. komplike olmayan influenzada ateşin 5 günden fazla sebat etmesi sık değildir EBV Ebstein Barr Virusu’ nun (neden olduğu mononükleoz sendromu), primer insan immun yetmezlik virusu (HIV) enfeksiyonu ve sitomegalovirus (CMV) ve bazı nadir vakalarda toxoplazma küçük veya henf lenf nodu büyümesi yapmaksızın tifo gibi ortaya çıkabilir. Mononükleoz sendromu genellikle kendi kendini sınırlar. Akut HIVenfeksiyonu dışında spesifik tanıyı koymak sıklıkla acil değildir. Boğaz ve rektumun viral kültürleri, akut ve iyileşme dönemi ndek i serum örnekleri retrospektir olarak spesifik viral nedenin tanısına olanak sağlar. Akut retroviral sendromda (HIV) hastalığın erken döneminde antikorlar sıklıkla belirlenemediğinden plazma P24 antijenleri veya polimeraz zincir reaksiyonu (PCR) gerekli olabilir.
Bununla birlikte diğer viral sendromları tanımak kritik önem arz eder. Son zamanlarda Güneydoğu Asya’da patlak veren ağır akut solunum yolu yetersizliği sendromu (SARS) erken tanıya dikkatleri yöneltmiştir. 2003 ilkbaharında yerel hastanelere birkaç kişi tipik olarak ateş ve kuru öksürük şikayetleri ile başvurmuş, global tıp camiasının güçlü işbirliği ilc SARS’ın etkeni eoronavirus olarak tanımlanmıştır. Kuş gri bi yaygın enfeksiyon tehdidi ile ortaya çıkan en son virustur. Ateş hastalığın erken döneminde önemli bir unsurdur ve yalnızca bu yüksek derecede bulaşıcı virüsü tanıma ile tehditten korunulur.
Patojenik bakteriler sıklıkla sepsise veya kan kaynaklı yaygınlaşmış enfeksiyona neden olurlar. Stapilococus aereus enfeksiyonun görünür bir odağı olmaksızın sepsise neden olur. Ateş hastalığın baskın takdim şekli olabilir. S. aureus sepsisi intravenöz kateter ile tedavi olanlar, hemodiyaliz hastaları, şiddetli kronik dermatozu olan hastalarda düşünülmelidir. S. mıreııs bakteriyemisi olan hastalarda intravasküler enfeksiyonun olup olmadığı ve endokardit varlığı, semptomların süresinin uzunluğu, enfeksiyonun kaldırılabilir odağının olmayışı (i.v kanül yumuşak doku absesi), metastik enfeksiyon odağı (septik pulmoner emboli, artrit. menenjit), genç yaş, damardan ilaç kullanım öyküsü, kalpte yeni oluşan üfürüm gibi parametreler tedavi süresinin uzunluğunu belirler. Transözofajiyal ekokardiyogram özellikle toplum kaynaklı S. aureus bakteriyemisinde endovasküler bir odağı değerlendirmek için gereklidir. Lisleria monositogenez sıklıkla hücresel immun yetmezliği olan hastalarda daha belirgin olarak görülür. Listeria sepsisi olan hastaların yarısına yakını menenjitlidir. Nadiren relatif olarak ağrısız klinik sendrom L. monositogenes ve S. aureus bakteriemisinin bakteryel orijinini gizler. Enterik ateş bakteriyemiden ziyade subakut bir görünüm sergiler. Bu sendroma neden olan majör türler kaynağı insan olan Salmonella trplii, Salmonella pamtıplii A, B ve C’dir. Ana rezervuarı insan olan paratifo türleri sıklıkla kronik taşıyıcı veya tifoid ateşi olan hastaların fekal materyalleri ile kontamine olımış yiyecek veya suyun sindirilmesi ile bulaşan S. trplii’ye göre daha az şiddetli enfeksiyon yapar. Normal bir konakçıda hastalık
nedeni için çok miktarda (106- 106) bakteri alınmalıdır.

Konakçı için majör risk faktörleri, aklorhidri, malnutrisyon, malignensi (özellikle lenfomalar), orak hücre anemisi ve diğer hüeresel-hümoral yetmezliklerdir. S. Trpıii barsak duvarına penetre olur ve lenföid foliküllere girer (peyer plakları) ve buralarda mononükleer fagositer hücrelerde çoğalarak lokal ülserasyonlara neden olurlar. Primer bakteriyemi, retikülo endotelyal sisteme (karaciğer. dalak, kemik iliği) yayııım ile olur. Bu bölgelerde daha fazla çoğalarak sekonder bakteriyemi oluşur. Tümörler anevrizmalar ve kemik infarktları üzerine yerleşirler. Özellikle safra taşı varlığında saha kesesinde kronik enfeksiyon haline neden olurlar. Maruziyetten yaklaşık iki hafta sonra titreme, baş ağrısı ve kas ağrıları ile uzun süren ateş gelişir. Diyare ve kabızlık görülebilir ama klinik tabloya hakim değildir. Nadiren üst abdomende taeherose noktaları (2-4 mm’ lik critematoz makuler lezyonlar) görünür fakat kaybolurlar. Tifoid ateş sıklıkla tedavi edilmeden bir ayda düzelir. Bununla birlikte barsak perforasyonu, metastatik enteksiyon ve hastanın genel düşkünlüğü nedeniyle komplikasyon oranı antibiyotik yokluğunda mortalite 1/20 oranında artar. Tanıyı doğrulamak için kan ve dışkı kültüründe S. trplii izole edilebilir. Tifoid ateş üçüncü kuşak sefalosporinler veya florokinolonlar ile tedavi edilmelidir.
Lokalize bakteriyel enfeksiyonlar klinik olarak gizli kalabilir ve febril sendromdan ayıt edilemezler. İlginç olarak intraabdominal abseler, vertebral osteomyelit, streptokokal farinjit. idrar yolları enfeksiyonu. İnfektif endokardit ve pnömoninin erken satlıalarında lokalize enfeksiyonun klinik bulguları olmaksızın ateşe neden olabilir. Bu yüzden bakteriel enfeksiyon özelliklerini düşündüren ateşli hastalarda idrar tahlili, kan kültürü ve göğüs radyogramları yapılmalıdır. 2001 yılında birleşik devletlerinde 2 solunumsal şarbon vakasında erken lokalize bulgular olmaksızın ateşin önemli bir nedeni olarak ilgi çekmiştir. Yedi vakada inkübasyon periyodu 5 gündür. Hastalık bihızik bir şekilde başlangıçta grip benzeri ardından sepsis sendromu ve şiddetli solunum sıkıntısı gelişti. Hastaların tümünde kan kültürü yüksek oranda pozitif, pulmoner infiltrasyon. mediastinal genişleme, plevral effüzyon ile anormal göğüs radyogramlarına sahipti. Uygun antimikrobiyal tedavi ile erken tanı yaşam için esastır. Temas ihtimali yüksek olan bireylerde antimikrobiyal profilaksi önemlidir. Koruyucu aşılarının potansiyel kullanımı kuvvetle önerilir.
Q ateş. bruselloz ve leptospiroz. enfekte hayvan sıvılarıyla temas ilişkili benzer klinik özellikler gösteren hastalıklardır. Q ateşi akut febril hastalıkların ayırıcı tanıları arasındadır. Coxiella bilmelii etken ajan olup. Çiftlik hayvanlarında hafif enfeksiyon yapar. İnsanlar enfekte hayvanların plasental ve amniotik sıvıları ile temas yada partiküllerin solunumla alınmasıyla enfekte olurlar. Hayvan temas kaynağı belirlenmeyebilir. Örneğin Colarado Tıp Fakültesinde patlak veren Q ateşinde enfekte bireylerin %70’i doğrudan enfekte koyunlarla temas mevcut değildi. Q ateşi karakteristik olarak şiddetli retrobulber baş ağrısı, yüksek ateş. titreme ve kas ağrıları ile başlar. Pnomoni ve hepatit başlayabilir, hıkat nadiren şiddetlidir. Her ne kadar kesin tanı sıklıkla kompleman fiksasyon ilc antikor tayininin (dört katı) temel alınarak konsa bile C. bıırnetli’ye spesifik primer PCR kullanılarak DNA amplifikasyonu önerilen vakaların hızlı taııımlamasında yardımcıdır. Hastalık tedavi edilmezse 2-14günde sonlaııır. C. bilmelii tedavisinde kullanılması gereken doksisikline hassastır (14 gün günde iki kez 100 mg). Q ateşi. enfeksiyonun reaktivasyonu şeklinde subakut endokardite neden olabilir. Kültür negatif endokarditli hastalarda hepatomegali ve trombositopeni varlığı bu teşhis için anahtar olabilir. Leptospiroz. insanlar enfekte köpek. kedi. vahşi memeliler. Kemirgenlerin idrarları ile temas sonucunda Lepospira interogans ile enfekte olurlar. Çiftlikte, mezbahanede, kamp yürüyüşlerinde veya kontamine sularda yüzme ile maruziyet sıktır. Bir haftalık inkübasyon periyodundan sonra hastalarda titreme. yüksek ateş, baş ağrısı ve kas ağrıları gelişir. Hastalık sıklıkla bifazik bir gidişat gösterir. Hastalığın ikinci fazı esnasında ateş daha az belirgindir. Fakat baş ve kas ağrılar dayanılmazdır. Bulantı, kusma ve karın ağrıları gittikçe belirgin olan şikayetler olur. Aseptik menenjit hastalığın ikinci veya immun fazında en önemli belirtilerdir. Limbusun tirbişon gibi görünen damarların bulbar konjuktiva ilc kaplanması leptospirozun faydalı erken bulgularındandır. Lenfadenopati. hepatomegali ve splenomegali oluşabilir. Leptospiroz böbrekte. karaciğerde işlev bozukluğu ve kanama eğilimi (Weill sendromu) ile karakterize şiddetli bir klinik gidişat da takip edebilir. Vücut sıvılarında karanlık alan mikroskobisi ile leptospiroz ortaya çıkarılır. indirekt hemaglutinin antikor titresinin dört kat yüksek çıkmasıyla tanı konulur. İdrarda leptospiral antijen tayinleri geliştirilmekte fakat piyasada bulunmamaktadır. Erken antibiyotik tedavisi ateşin süresini ve komplikasyonları azaltır. Muhtemelen serolojik olarak tanının doğrulamasından önce antibiyotik başlanması etkilidir. Penisiilin G 2.4-3.6 milyon ünite/gün veya doksosiklin oral olarak yedi gün boyunca günde iki kez 100 mg etkili tedavilerdir. Bruselloz türleri sığırların, domuz, koyun ve keçilerin ürogenital sistemini enfekte eder. İnsanlar mesleksel veya pastörize edilmemiş ürünlerin tüketilmesi ile maruz kalırlar. Akut hastalık titreme, ateş, baş ağrısı, eklem ağrıları ve bazen lenfodenopati, hepatomegali ve splenomegali ile karakterizedir. İlişkili bakteriyemi esnasında herhangi bir organ tutulumu olabilir. Epididimorşit. vertebral ve sakroiliak tutulumu karakteristik lokalize bulgulardır. Akut enteksiyonun antibiyotik ile tedavi edilsin yada edilmesin brusella relaps veya kronik faza girebilir. Brusella türleri kan veya diğer normal steril sıvılardan izole edilebilir. Bununla birlikte organizmaııın üremesi için özel şartlar ve durumlar gereklidir. bu mümkün değilse tanı serolojik olarak konmalıdır. Tedavi doksisiklin günde 2 kez 100 mg ve rifampin 21 gün rifampin 600 mg /gün verilir.

Akciğer dışındaki ve milier tüberküıoz febril sendrom geliştirebilir. Dissemine tüberkülozda başlangıçta göğüs radyografisi normal ve tüberkülin deri testleri sıklıkla nonreaktiftir. Bu bulgular özellikle yaşlı hastalarda doğrudur. Uzamış nedeni bilinmeyen ateş (NBA) daima bu ihtimali düşündürmelidir. Miliyer hastalıkta karaciğer ve kemik iliği biyopsisi yüksek randıman verir. Genitoüriner ve vertebral tüberküloz açıklanmayan ateş geliştirir. Bununla birlikte dikkatli öykü, idrar tetkikiü intravenöz pyelografi ve vertebral radyogramlar doku tutulumunu açığa çıkartır. İlk iki ayda akciğer dışındaki tüberküloz izoniazid oral 300
mg. rifampisin oral 600 mg. etambutol 15 mg/kg/gün ve pirazinamid 15-30 mg/kg (maksimum günde 2 g/gün) oral olarak verilir. Takiben izoniazid ve rifampin 7 yedi ay devam edilir (iskelettüberkülozu olanlarda daha uzun süre). Mikroorganizma izoniazide karşı hassas ise etambutol kesilir. Şiddetli sistemik toksisiıc veya merkezi sinir sistemi tutulumu olan hastalarda ilave olarak kortikosteroidler faydalı olabilir. Hasta semptomatik iyileşme gösterene kadar steroid dozu azaltılır. Histoplazmoz. Missisipi ve Ohio nehri vadisi endemik bölgesinde histoplazma ile enfekte olan bireylerin çoğunda Akut pulmoner histoplazmozun bir göstergesi şeklinde kendi kendini sınırlayan subklinik ateşli bir hastalığa neden olur. Buna rağmen hastalar göğüs ağrısı ve öksürükten şikayetçi olabilirler. Göğüs radyografisindeki infiltratlar ve hiler lenfadenopati bulgularına rağmen göğüs fizik muayenesi sıklıkla meziyetsizdir. Bu yüzden göğüs radyografisi yoksa hastalığın alt solunum yollarının unsurları kolaylıkla gözden kaçar. Mantar kültürlerinin yaklaşık % 90’ ında histoplazma bir haftada ürer. Kompleman fiksasyon titresinin en az 1/32 veya titrenin dört kat çıkması daima akut histoplazmoz tanısını önerir. Bununla birlikte semptomların kendiliğinden iyileşmesi normal
olsa bile hastalığın sık olmayan uzamasında (2-3 haftadan fazla) amfoterisin B veya itrakonazol ile tedavi gerekebilir. İlerleyici dissemine histoplazmoz immun yetmezliği olan bireylerde latent enfeksiyonun reaktivasyonu sonucu oluşabilir (edinsel immun yetmezlik sendromu gibi). Primer enfeksiyonu zayıf bir şekilde kapsar veya kapsamaz. Bu tür hastalarda febril hastalık sebat eder. Yaygın histoplazmoz da orofaringeal noduller ve ülseratif lezyonlar sık bulunur. Bu lezyonların biyopsisi hızlı tanıya olanak sağlar. Yaygın histoplazmozda serolojik çalışmalar daha az faydalıdır, çünkü bu hastaların yarısından azında test pozitif çıkar. Yinede tanıyı doğrulamak için kültür ve methenamin gümüş boyama ile kemik iliği biyopsi örneklernesi yapılmalıdır. İdrarda histoplazma antijenleri belirleme yaygın enfeksiyonun hassas bir belirleyicisidir. Yaygın histoplazmoz amfoterisin B ile 0.5-0.6 mg /kg /gün intravenöz olarak total dozu ise 2-3 g. meningeal hastalığı olmayan ve amfoterisin B’ yi tolere edemeyen hastalarda 6- 12 ay boyunca 400- 600 mg/gün itrakonazol etkili alternatif bir tedavi olarak görünmektedir.
Malarya karakteristik bir şekilde bazı hastalarda her 48 (Plazmodium vivax)-72 (Plazmodium
malaria) saate bir oluşan şiddetli ateş nöbetlerini oluşturur. Bununla birlikte hastalığın ilk birkaç günüde, ateş düşük derecede ve devamlı yada aralıklıdır. Tanı endemik bölgelerden dönen tüm febril yolculardan düşünülmelidir. Malarya nadir de olsa intravenöz ilaç kullanıcıları ve kan transfüzyonu alanlarda oluşabilir. Plazmodyum jalsiparum yüksek seviyede parazitemi nedenidir ve derhal tedavi ve teşhis edilmezse yüksek mortalite oranı ile ilişkilidir. Günlükateş sıklıkla malaryanın bu formunda oluşur. Her ne kadar Plasmodium vivax ve Plazmodium malaria latent ekstra-eritrositik enfeksiyon nedeniyle primer enfeksiyondan uzun süre sonra nükslere neden olsa bile gidişat daha hafiftir. Malaryanın tanısı kan yaymasında parazitlerin gösterilmesi ile konulur. Enfeksiyon hastalıkların hepsi olmasa da çoğunda ateş erken subklinik bulgu veya spesifik organ ve sistemlerin nihai tutulumunu gösterir. Cryptokokoz, koksidoidomikoz, psittakoz, lejyonella türleri ile enfeksiyon ve mikoplazma pnömonisi enfeksiyonları örnek olarak verilebilir. Bu enfeksiyon ajanlarının pulmoner tutulumu çok az fizik muayene bulgusu oluşturur. Göğüs radyografisi klinik bulgulardan daha fazla anormallik gösterir.
Halihazırda tartışılan febril sendromların çoğu bazen döküntü ile ilişkili olabilir. Bununla birlikte bu bölümde klinik belirtileri döküntü olan hastalıklar dikkate alınacak. Ateş ve döküntü ile ilişkili hayat tehdit eden en önemli hastalıklar, meningokoksemi, staphylokoksik toksik şok sendromu (TSS) ve kayalık dağlar benekli ateşidir (RMSF). Peteşiyel lezyonlar, purpura ve ekti ma gangrenozum, bakteriyemi ile ilişkili lezyonlardır. Dissemine gonokoksemi tipik olarak ekstremitelerin özellikle dorsal yüzeylerinde eritematoz zeminde seyrek dağılımlı vezikülo püstüler, hemorajik ve nekrotik lezyonlara neden olur. Meningokoksemi çoğu vakada bir kaç peteşiden purpura fulminansa kadar şiddetli olan döküntü ve ateşin önemli bir nedenidir. Bakteriyel toksinler karakteristik klinik sendromiara neden olurlar. Farenjit veya eritrojenik toksin üreten streptokoklar kızıla neden olabilir. Diffüz eritem göğüs üst kısımlarından başlar ve hızlı bir şekilde yayılır. Bununla birlikte avuç ve tabanıara da yayılır. Damaklarda küçük ve peteşiallezyonlar bulunur ve ciltte ter bezlerinin tıkanmasından dolayı zımpara kağıdı deseni alır. Dil ilk olarak sarımtırak ardından koyu
kırmızı rengini alır. Kızılda döküntü desquamasyon ile iyileşir. Streptokokal toksik şok benzeri sendrom, kızılın A toksini ile ilişkili olabildiği gibi grup A streptokokal yumuşak doku enfeksiyonu ve nadiren grip vakalarından sonra meydana gelir. Septisemi ile ve /veya fasitis, şok, akut respiratuar distress sendrom renal yetmezlik hipokalsemi ve trombositopeni majör klinik bulgulardır. Tedavide yüksek doz penisilin ve destekleyici ölçütlerdir. Geçerli optimal tedavilere rağmen mortalite yüksektir (%30’un üzerinde). Corynobacterium haemoliticum farenjit ve döküntü yapar.
TSS ilk olarak 1978’de belirgin hale geldi ve 1980-1981’ de muhtemelen hiperabsorban tamponların piyasaya çıkması ile epidemi haline geldi. S. aureus türleri veya diğer yakın ilişkili eksotoksinler TSS toksini (TS ST-I ) toksik şok sendromuna neden olurlar. TSST-1 mononukleer fagositler tarafından üretilen ve endotoksinlerin etkilerini güçlendiren interlökin-I’ in güçlü uyarıcısıdır. Bu özellik sendromun patogenezinde önemlidir. Hastaların çoğu 15-25 yaşlarında tampon kullanan kız ve kadınlardır, uzun süreli kontraseptif diafragma kullanımı, vajinal veya sezaryen doğum ve nazal cerrahi diğer nedenlerdir. Erkeklerde yüzeyel stafilokokal enfeksiyonlar ve abseler sıklıkla TSS in nedenidir. TSS’ lu hastalarda beklenmedik bir şekilde yüksek ateş [vs 40°C geçer (104°F)], hipotansiyon, bulantı, kusma, şiddetli sulu ishal ve kas ağrıları; takiben ciddi vakalarda konfüzyon ve oligüri gelişir. Karakteristik olarak eritematoz mukozal yüzey ile diffüz eritrodermi (güneş yanığı gibi döküntü) görülür. Ardından özellikle avuç ve taban cildinde yoğun pullanma ve döküntü oluşur. Oluşan laboratuar anomalileri kas ve karaciğer enzimlerinde yükselme, trombositopeni ve hipokalsemidir. Teşhis klinik bulgular ve RMSF, meningokoksemi, leptospiroz ve kızamık ayırıcı tanıda ekarte edilmesine dayanır. Hastaların tedavisi intravenoz sıvı uygulama, varsa
tamponları yerine koyma ve uygun kan dolaşımını sağlama ve stafilokokal enfeksiyonu nafsillin ile 1-2 g/gün, klindamisin 600 mg/saat, intravenöz ile tedavi etmektir. Vankomisin nafsilline dirençli stafilokoklar için alternatif tedavidir. Hastalar gelecekte tampon kullanmaması tavsiye edilmeli, çünkü tampon kullanımı devam ederse hastalığın başlangıç epizodundan dört ay sonra TSS sıklıkla tekrarlar.
Birleşik devletlerde üç riketsial hastalık endemiktir. Q ateşinde döküntü karakteristik değildir. Kayalık dağlar ben ekli ateşi yanlış bir adlandırmadır, çünkü vakaların çoğu birleşik devletlerin güneydoğusunda olur. Etken organizma Riketsia rieketsii köpeklerden veya vahşi küçük hayvanlardan kenelere oradan da insanlara bulaşır. Enfeksiyon kenelerin aktivitesinin yüksek olduğu sıcak aylarda olur. Hastaların üçte ikisinde kene teması vardır. Hastalarda ani başlayan şiddetli frontal baş ağrısı, titreme, ateş, kas ağrısı ve 2-14 gün sonra konjonktivit, hastaların dörtte birinde öksürük ve solunum sıkıntısı gelişir. Başlangıçta tanı güç olabilir. Döküntüler karakteristik olarak hastalığın 3. ve 5. gününde el, dirsek, kol ve ayak bileğinde
1-4 mm’lik eritematoz makuller şeklinde başlar. Avuç ve tabanıarda tutulabilir. Döküntüler geçici olabilir, sıklıkla gövdeye yayılır ve peteşi haline gelir. Durumu ciddi olan hastalarda dissemine intravaskuler koagulopati (DIK) gelişir. Teşhis ve uygun tedavi epidemiyolojik ve klinik bulgulara dayanmalıdır. Tedavinin gecikmesi ölümcül olabilir. Spesifik kompleman fiksasyon testleri yüksek olup, tanının retrospektif olarak doğruIanmasına olanak sağlar. 100 mg günde iki kez oral veya parenteral tetrasiklin veya yedi gün 25-50 mg/kg/gün tetrasiklin oralolarak verilir.
İnsan ehrlişyozu akut ve sıklıkla Ehrliehia ehaffeensis’ in etkeni olduğu bir hastalıktır. HME veya diğer ehrlişya benzeri türler (anapıasma phagocytophylum) insan granülositik ehrlişyozuna neden olur (HGE). Ehrlieia ehaffeensis, ricketsiaya benzer şekilde ormanlık alanlarda geyik veya köpek keneleri ile temas sonucunda özellikle yaz aylarında sık görülür. Tanımlandığı 1986 yılından beri Maryland’tan Texas’a kadar bitişi k 21 güneydoğu eyaletinde daha sık olmak üzere toplam 47 eyalette HME vakaları tanımlanmıştır. Hastalık karakteristik olarak ateş, titreme, baş ağrısı ve kas ağrıları ile vakaların üçte birinden azında makulopapuler döküntü görülür. Her ne kadar hastalık geniş bir spektrumda başlasa bile, tanımlanan vakalar pulmoner tutulum ile ilişkilidir. Böbrek yetmezliği akut respiratuar distress sendrom ile ilişkili olup daha çok yaşlı hastalarda görülür. Tedavi edilmezse yatan hastalarda mortalite %10’un üzerindedir. HGE enfekte hodes kenelerinin olduğu bölgelerde vuku bulur ve temmuz ayında pik yapar. Hastaların % 9’unda Lyme hastalığı ve babesiyoz birlikte rastlanır çünkü aynı vektör kene hastalığı taşır. HGE sıklıkla spesifik olmayan grip benzeri bir hastalık ile ateş, titreme, halsizlik, baş ağrısı, bulantı, kusma lökopeni ve trombositopeni görülür. Yaşlı hastaların şiddetli hastalığa daha fazla eğilimi vardır. HME veya HMG’ in olası tanıları kene teması sonrası lökosit ve trombosit sayılarının düşmesi ile ilişkili akut febril hastalık tablosu olanlarda düşünülmelidir. Periferik kan yaymasında enfekte lökositlerde morula denilen
organizmalar gösterilebilir. Serolojik tanı hassastır, fakat sadece teşhisin retrospektif doğrulamasına olanak tanır. E. ehqfeensİs tanısında yeni peR metodu organizma ile aktif enfeksiyonun zamanında tanısı için etkili görülmektedir. Tedavide doksosiklin ile günde 2 kez 100 mg, veya tetrasiklin 500 mg günde dört kez yedi gün hem hastalığın süresi hem de şiddetinde azalmaya neden olur.İnsan ehrlişyozu ve RMSF arasındaki en önemli klinik ayırım RMSF’de daha erken ve daha sık olarak şiddetli cilt bulguları ve ehrlişyozda ise düşmüş lökosit sayım ile pulmoner bulguların sıklığı ön plandadır.
Lyme hastalığı Borellia burgdorferin neden olduğu sık, multisistemik spiroketal enfeksiyondur ve Lxades damnii keneleri ile geçirilir. Başlangıç vakalar birkaç majör odakta kümelendiği rapor edildi (Wiskonsin ve minesotanın kuzeydoğusu, Kalifomiya, Oregon) fakat bu enfeksiyon kuzey Amerika ve Batı Avrupa’nın her yerine yayılmıştır. Kene ısırığından 3 gün yada 3 hafta sonraki bireylerin çoğu farkında olmaz, hastaların çoğunda baş ağrısı ile ilişkili ateşli hastalık, a ense sertliği, kas ağrıları, eklem ağrıları ve eritema kronikum
migrans gelişir. Eritema kronikum migrans kene ısınğı yerinde kırmızı makül veya
papül olarak başlar; çevreleyen parlak kırmızı yama 15 cm lik çapa kadar genişler. Sıklıkla kısmi merkezi açıklık gözlenir. Lezyon merkezinde sertlik, vezikül veya nekroz gelişir. Dış sınırında birkaç kırmızı halka bulunabilir. Bir kaç gün içerisinde daha küçük lezyonlar gözlenebilir. Lezyonlar sıcak fakat hassas değildir. Bölgesel lenf nodu büyümesi sıktır. Döküntüler yaklaşık bir ayda solarlar. Belirtilerin ortaya çıkışından birkaç hafta sonra, hastaların % 15’ inden fazlasında nörolojik bulgular ortaya çıkar. En karakteristik olanları kranial sinir tutulumu ile meningoensefalit ve periferal radikülonöropatidir. Bells felci izole bir fenomen olarak ortaya çıkabilir. Ateşle ilişkili olan bu bulgular kuvvetle lyme hastalığını düşündürür. Bu anda BOS’un yaklaşık lenfosit sayısı mL de 100’dür. Kardiyak tutulum atrioventriküler blok, miyoperikardit veya kardiyomegali şeklindedir. En sonunda hataların %60’ ında eklem tutulumu olur. Erken safhalarda eklem ve kas ağrıları çok şiddetli olabilir. Aylar sonra artrit tipik olarak diz de bir veya iki büyük eklemde hafif ağrı ve belirgin şişlik olarak gelişir. Artrit dönemleri aylar veya yıllar sonra tekrarlayabilir. Hastaların yaklaşık olarak %10’ unda kemik ve kıkırdakta erozyon ile kronik hale gelir. Tanı klinik ile ortaya atılır ve üçüncü haftadan altıncı haftaya kadar immunoglobulin M (İgM)'lerin piki ile doğrulanır. Total serum İmmunoglobulin M İg M içeren immun kompleksler ve kriyoglobulinler olarak artar. İgM seviyeleri hastalık aktivitesini yansıtıcı ve Nöroloji, kardiyak ve eklem tutulumu için ise tahmin edicidir. Her ne kadar serolojik çalışmalar sahih değilse antikor titreleri hastalığın erken dönemlerinde negatif olabilir ve erken antibiyotik tedavisi antikor yanıtını maskeler. Sinoviyal sıvıda ortalama ml de 25000 hücre vardır ve çoğunluğu nötrofildir. Sinoviyal sıvı polimeraz zincir reaksiyonu kısmen tanıya vesile
olur. Endemik bölgelerde geyik kenesİ ısırığından 72 saat sonra oral 200 mg doksisiklin ile tedavi sonradan gelişecek Iyme hastalığının gelişimini azaltır. 14-21 gün boyunca günde iki kez 100 mg doksisiklin sıklıkla geç komplikasyonları engeller. Menenjit, kardiyak tutulum veya artritde sıvı penisilin G 20 milyon İÜ/gün veya seftriakson İv 4 g/gün 14-28 gün; veya uzatılmış doksisiklin tedavisi verilir. Kötü gidişatıarda tekrarlayan dozlar gerekli olabilir.
Viral enfeksiyonlar ile ilişkili döküntüler febril sendromların nedenlerini açık olarak belirleyebilirler. Varisella zoster etkili antiviral tedavi için özel önem arz eder. Normal konakçıda özel bir dermatoma sınırlı ne su çiçeğinin ne de herpes zosterin antiviral ajanlarla tedavi gereği yoktur. Orbital kompresyon sendromu ve intrakranial yayılım gibi ciddi potansiyel komplikasyonları yüzünden oftalmik zosterin antiviral tedaviye ihtiyacı vardır. Asiklovir suçiçeği immun kompromize çocuklarda ve sınırlı dermatom dışı yayılım gösteren zosteriri immunkompromize yetişkinlik hastalığın şiddetini azalmada etkili bulunmuştur. Akut ani başlangıçlı yüksek ateş bazı vakalarda kanama komplikasyonları ve yüksek mortalite oranları ile ilişkilidir. Enfekte hastaların vücut sıvılarıyla veya kaynak hayvanlarla doğrudan temas ile Artropod taşıyıcıyla bu enfeksiyon taşınır. Bu hastalıklar DENG ateşi, MARGBURG kanamalı ateşi, EBOLA kanamalı ateşi ve LASSA ateşidir. Bir çok enfeksiyon hastalığı değişik derecelerde lenf nodu büyümesi yapar. Bununla birlikte bazı hastalıklarda lenfadenopati majör bulgudur. Lenf nodu büyümesi jeneralize yada bölgesel lenf nodu büyümesi olarak ikiye ayrılır.
Mononukleoz sendromları yaygın lenf nodu büyümesi ve ateşi önemli bir nedenidir.
Amerikalı yetişkinlerin yaklaşık %90’ında EBv için seropozitiftir. Enfeksiyonların çoğu subkliniktir, 5 yaşından ve adolesan dönemine doğru oluşur. Enfeksiyoz mononükleoz klinik vakalarının %80’inde neden EBv’üdür. Akut hastalık sıklıkla geç ergenlikte EBV’nin asemptomatik orofarengeal taşıyıcıları ile çok yakın temas sonucu sonrasında gelişir. Hastalarda boğaz ağrısı, ateş yaygın lenfadenopati ve bazen baş ağrısı ve ateş tarif ederler. Hastaların %5 ve % 10’ unda geçici maküler. peteşial veya ürtikeryal döküntü oluşabilir. Palatal peteşi eksudatif şeklinde olabilen farenjit şeklinde görülebilir. Özelikle posterior lenfatik zinciri tutan servikal lenf nodu büyümeleri belirgindir. Bununla birlikte başka yerlerde tutulum sıktır. Dalak hastaların yaklaşık % 50 sinde büyür. Her ne kadar otoimmun hemolitik anemi, trombositopeni, ensefalit, aseptik menenjit, Guillane-Barre sendromu, hepatit veya dalak rüptürü görülse de belirgin klinik bulgular olabilir. Büyümüş dalak frajil olabildiğinden dolayı sağ üst kadranın palpasyonunun hassas yapılmasını zorunlu kılar. Hastaların dörtte üçünde mutlak lenfositoz olur. Lenfositlerin en az üçte biri geniş bazofilik vakuollu sitoplazmaları. diğer hücreler ile temas ile yuvarlak köşeleri deforme olmuş, tobule tuhaf çekirdekleri ile atipik görünümdedir. İmmunolojik çalışmalar dolaşan bazı B hücrelerinin EBV ile enfekte olduklarını göstermiştir, ancak, lenfositozda yeralan hücrelerin esas kısmı EBV’nin lenfositoz içeren hasarından sorumlu olan sitotoksik T hücreleridir. Atipik lenfositler aynı zamanda diğer viral enfeksiyonlarda da görülebilir. EBV ile B hücre enfeksiyonu poliklonal antikorların üretimini uyarır. Hızlı monospot tanı testleri hassas ve özgüldür; yanlış-pozitif sonuçlar lenfoma veya hepatitli hastalarda nadir vakalarda görülür. Viral kapsid antijenlerine karşı İgM antikorları Akut enfeksiyoz mononükleoz için tanısaldır. EBV nükleer antijenine karşı antikorların görülmesi EBV enfeksiyonu göstericisidir. Enfeksiyöz mononukleozda nörolojik tutulumda dahi benign bir gidişat gösterir. Her ne kadar bitkinlikte uzama olsa bile ateş 2 haftada çözülür. Hastalarda nadiren kalıcı veya yinelenen sendrom ile ateş, baş ağrısı, farenjit lenfadenopati, artralji ve serolojik olarak kronik aktif EBV enfeksiyonu varlığı görülür. Hastalar semptomatik olarak tedavi edilmelidir. Asetominofen boğaz ağrısında yararlı olabilir. Antibiyotiklerden özellikle ampisillinden sakınılmalıdır. Ampisillin EBV enfeksiyonlu hastaların hemen tümünde döküntliye neden olur. Bu fenomen EBV enfeksiyonu varlığını göstermede bir ipucudur. Kortikosteroidler nadiren ciddi hematolojik tutulum (trombositopeni, hemolitik anemi) veya komşuluk itibariyle hava yolları tıkanması ile sonuçlanan masif tonsiller büyüme endikedir. Beklenmedik septik bir gidişatta Farinks ve peritonsiller
dokularda akut bakteriel süperenfeksiyon düşünülmelidir.
Sitomegalovirüs. Serolojik incelemeler bir çok yetişkinin CMV ile enfekte olduğunu göstermektedir. CMV enfeksiyonunu pik insidanlarını yaptığı yıllar perinatal dönem (emzirme ile geçiş) ve yaşamın dördüncü onyılıdır. CMV diğer Herpesviridaeler ile özellikle immunyetmezlikli hastalarda reaktive olma eğilimindedir. Bunun dışında sağlıklı bireylerin ateş gelişimi ve lenf nodu tutulumunda CMV’nin iki önemli geçiş şekli mevcuttur. CMV cinsel yol ile geçebilir. Semen viral izolasyon için mükemmel bir kaynaktır. CMV’e karşı antikor frekansı ve aktif viral salınım özellikle erkek homoseksüellerde yüksektir. CMV enfeksiyonu geçişinde bir ünite kan transfüzyonu için risk yaklaşık olarak %3 artar. Risk açık kalp cerrahisi veya diğer endikasyonlar nedeniyle çok sayıda kan transfüzyonları ile artar.
CMV ile primer enfeksiyon monospot negatif mononukleozlu vakaların büyük bir kısmının nedenidir. Klinik zeminde CMV ve EBV ayırımı imkansız olabilir. Bununla birlikte CMV yaşlı hastaları tutma eğilimindedir (ortalama yaş 29) ve sıklıkla daha hafif bir hastalığa neden olur, faranjite neden olma ihtimali düşüktür. ve sıklıkla yüksek ateş ile veya olmaksızın periferal lenf nodu büyümesi yapar. EBV enfeksiyonun da sık olmayan fakat ciddi seyreden nörolojik ve hematolojik tutulum daha az sıklıkla görülür. EBV enfeksiyonunda hepatit (sıklıkla hafif ve granulomatoz olabilir) oluşabilir. CMV’ ün idrar veya semenden izolasyonu ve serolojik çalışmaların (indirekt floresan antikor testi veya kompleman fiksasyon) negatiften pozitife dönüşümünü göstermek etiyolojik özelliklerin tayininde yararlıdır. CMV hibrid yakalama ve PCR teknikleri CMV viremisinin hızlı laboratuar tanısına olanak sağlar. Halihazırda bu çalışmaların klinik korelasyonu değişik hasta grupları üzerinde değerlendirilmiştir. Örneğin erkek homoseksuel kohortlarda asemptomatik bir şekilde CMV salınımı bulunmuştur. Yalnız başına viral izolasyon lenfadenopatininin nedenini belirlemede yetersizdir. CMV mononukleozu sıklıkla kendi kendini sınırlar ve özel bir tedavi gerekli değildir. CMV enfeksiyonu İmmun yetmezliği olan konakçılarda yaşamı tehdit edebilir; Böyle durumlarda gansiklovir, valgansiklovir veya foscarnet ile uzun dönem tedaviye sıklıkla yanıt verir. Primer HIV Enfeksiyonu (Akut Retroviral Sendrom). Primer HIVenfeksiyonunun tipik özellikleri mononukleoz sendromundakiler ile örtüşür. Her ne kadar akut retroviral sendromlu hastaların çoğu tıbbi tedavi gerektirse de hekimler HIV enfeksiyonunu düşünmediğinden vakaların çoğunda doğru tanı bulunamaz. Çünkü teşhisin tayininde erkek ve veya bayanın cinsel partnerinin kritik önemi vardır. Mononukleoz sendromlu hastaların tümünde HIV enfeksiyonu düşünülmelidir.
Toxoplazma gondii, kist, bulaşmış et ve diğer yiyecekler veya kedi dışkısı ile temas sonucu edinilir. Fransa gibi belirli coğrafik bölgelerde bireylerin %90’ında toksoplazma enfeksiyonunun serolojik varlığı mevcuttur. ABD de 50’li yaşlarda %50dir. Yetişkin enfeksiyonların %10-% 20’ sinde semptomatiktir. Bulgular mononukleoz benzeri bir forma benzeyebilir. Bununla birlikte,ve mezenterik ve retroperitonel lenfadenopatinin neden olduğu karın ağrısı ve makulopapuler döküntü oluşabilir. Belirgin lenf nodu büyümesi ve alışılmadık zincir (oksipital, lumbar) tutulumu lenfomanın dışlanması için lenf nodu biyopsisi gerekli olabilir. Semptomatik hastalarda daha sık olarak servikal adenopati gözlenir. Her nasılsa tümünün içerisinde toksoplazmoz mononukleoz benzeri hastalıkların %1’inden azından sorumludur. Histolojik olarak mononükleer fagositler ile sinüslerin fokal distansiyonu, germinal merkezinde histiyositlerin hayal meyal görünümleri ve reaktif foliküler hiperplazi toksoplazma enfeksiyonunu düşündürür. Akut edinsel toksoplazmoz tanısı indirekt fluaresan antikor testinin dört kat titrasyon artışı ile negatiften pozitife dönüşüm ile ileri sürülür. Titrasyon sıklıkla 1/1000’ den büyük olur ve artmış spesifik IgM antikorlarının artışı ile ilişkilidir. Akut edinsel toksoplazmoz immunolojik olarak sağlam bireylerde genellikle kendi
kendini sınırlar ve özel bir tedavi gerekli değildir. Belirgin göz tutulumu Primetamin artı sulfadiazine ile tedavi endikedir.

Disemine tüberküloz, histoplazmoz ve sarkoidoz her ne kadar belirli lenf nodu tutulumu ile ön planda olsa bile jeneralize lenfadenopati ile ilişkili olabilir. Lenf nodu biyopsisi granulomlar veya nonspesifik hiperplazi gösterir. Piyojenik enfeksiyon. S. aureus ve grup A streptokokal enfeksiyonlar akut supuratıf lenfadenit üretir. En sık etkilenen lenf nodları sırasıyla submandibular, servikal, inguinal aksiller lenf nodlarıdır. Tutulan lenf nodları 3 cm den büyük yumuşak ve sert veya fluktuasyon verebilir. Enfeksiyonun primer bölgesinde pyoderma, farenjit veya periodontal enfeksiyon görülebilir. Hastalar febril ve lökositozu vardır. Fluktuasyon veren düğümler aspire edilmelidir. Öte yandan antibiyotik tedavisi en sık görülen patojenlere yönelik olmalıdır. Penisillin-G tedavisi farengeal veya periodontal orijinli streptokok veya miks anaerobik enfeksiyonu içeriyorsa uygundur. Deri tutulumu olası stafilokokal enfeksiyonu düşündürmelidir ve nafsillin (veya dikloksasilin) tedavisi için endikasyondur. İlacın dozu ve uygulama yolu enfeksiyonun şiddeti ile belirlenir. Tüberküloz. Scrofula veya tüberküloz servikal lenfadenitis subakut tan kroniğe kadar bir görünüm gelişir. Düşük derece ateş bulunur. Boyunda keçeleşmiş düğümler büyük bir kitle olarak palpe edilir. Eğer Myocobacterium tuberculosis etken organizma ise aktif enfeksiyon diğer bölgelerde sıklıkla bulunur. Birleşik devletlerde çocuklarda en sık görülen etken ajan Mycobacterium serofulaceum’dur. Bu ve diğer ilacadirençli nontuberküloz mikobakteriler sıklıkla cerrahi eksizyon gereklidir.
Kedi kedi tırmığı teması sonrası kronik bölgesel lenfadenopati tanıyı düşündürmelidir. Kedi temasından yaklaşık bir hafta sonra lokal papül veya püstül gelişebilir. Bir hafta sonra bölgesel adenopati görünür. Lenf düğümü hassas (bazen çok şiddetli) veya sadece büyümüş (1-7 cm) eğer varsa ateş düşük derecede olur. Lenf nodu büyümesi birkaç ay sürebilir. Tanı sıklıkla klinik ile konulur. Lenf nodu biyopsisi dev hücreler ile nekrotik granulomlar ve epitelyum hücrelerini sarmalayan uydu abseler gösterir. Hastalığın ilk dört haftasında lenf düğümü biyopsi örneklerinde Pleomorfik Gram negatif (Bartoneıla hansellae) tanımlanabilir. Serolojik testler tanıyı doğrulayabilir. Gidişat sıklıkla kendi kendini sınırlar, İmmun sistemi iyi bireylerde benign ile immün yetmezliği olanlarda yaşamı tehdit eder. İmmun yetmezliği olan hastalarda kedi-tırmığı hastalığının tedavisinde en iyi yaklaşım bilinmiyor, ancak eritromisin veya doksisiklin yararlı olabilir. Ülseroglandüler ateş, tularemi ülseroglandüler ateşin en klasik nedenidir. Sendrom enfekte tavşanların doku veya sıvıları ile temas veya enfekte kenenin ısırması ile bulaşır. Hastalarda İnokulasyon bölgesinde ülsere lezyon, titreme ve ateş ve ağrılı lenfadenopati gelişir. Enfeksiyon Tavşanla temas ile edinildiğinde deri lezyonu sıklıkla parmak veya elde olup lenf nodu tutulumu ise epitroklear veya aksiller bölgededir. Kene-kaynaklı geçişlerde, ülser alt ekstremitede, perianal bölgede, gövde ve adenopati kasıklarda veya femoraldedir. Bir çok vaka serolojik olarak teşhis edilir, çünkü gram negatif boyama ile negatif olur kültür de etken organizma Francisella tularensis olursa tehlikelidir. Aglutinasyon titresinde dört katlık artış tanısaldır. Teşhis için aynı zamanda PCR teknikleride geliştirilmiştir ve kullanımları yaygınlaşıyor. Hastalar 10 gün boyunca streptomisin ile 15-20 mg /kg/gün ile tedavi edilmelidir. OküIoglanduler Ateş. Preaurikular lenfadenopati ile konjonktivit tularemi, kedi tırmığı hastalığı, sporotrikoz, lenfogranuloma venerum enfeksiyonu, listeriyoz ve adenoviruslar tarafından oluşan keratokonjonktivitte meydana gelir.

Cinsel yol ile geçen hastalıklar ile ilişkili inguinal lenfadenopati iki taraflı veya tek taraflı olabilir. Primer sifiliz de büyümüş lenf düğümleri sert ve ağrısız bir şekilde ayrılır. Erken lenfagranuloma venerum tutulan lenf nodlarında sonradan keçeleşme ile giden hassas Ienfadenopati ve üzerindeki deriye yapışık eflatuni renge dönen lenfadenopatilere neden olur. Şankroid lenfadenopatisi daha çok sıklıkla tek tarafta, çok ağrılı, birbiri ile kaynaşmış lenf düğümleri şeklinde olur. Hassas inguinal lenfadenopati aynı zamanda primer genital herpes simpleks virüs enfeksiyonunda olur.
Bubonik veba sıklıkla ateş, baş ağrısı ve iltihaplanarak kendi kendine drene olan büyümüş inguinal veya aksiller lenf nodları görülür. Birleşik devletlerin güneybatısında olası kemirgen ve pire ısırığı öyküsü olan aniden hastalananlarda vebanın düşünülmesi önem arz eder. Veba düşünüldüğünde ardından kan kültürleri ve hıyarcığın aspirasyonu elde edilmelidir ve tetrasiklin 30-50 mg/kg/gün artı streptomisin 20-30 mg/kg/gün uygulanmalıdır. Hastaların üçte ikisinde gram boyama preparatlarında gram negatif çomakları doğrular. Hastalık kontrol merkezlerinden edinilebilen flüoresan antikor testleri hızlı spesifik tanıya olanak sağlar. Nedeni bilinmeyen ateş (NBA) Üç hastane gününde veya ayakta üç hasta vizitinden sonra tanı konulamayan en az üç hafta süren 38.3°C (101OF) geçen ateşli febril hastalıkları tanımlamak için kullanılan bir terimdir. İnvaziv olmayan tanısal testlerin gelişimi ile NBA için yeni kategoriler ileri sürülmüştür. Bunlar: 1) Klasik NBA ki, en önemli nedenler enfeksiyonlar, malignensiler, enflamatuar hastalıklar ve ilaç ateşidir. 2) ozokomiyal NBA; 3) Nötropenik (500 nötrofil/mm3) NBA 4) HIV ilişkili NBA. NBA’nun değerlendirilmesi halen hekimleri yüzleştiği ilgi çekici sorunlar arasında yer almaktadır. NBA ya neden hastalıkların büyük bir kısmının tedavi edilebilirliği tanının peşinden koşmayı özellikle ödüllendirmektedir. Hiçbir şey titiz bir fizik muayene ve hikayenin yerini tutamaz, her ikisi de hastanın hastanedeki süreci esnasında sık tekrarlanmalıdır. Çünkü hastanın tekrarlanan sorgulanmalarında hastadan önemli tarihi ipuçları ve hastanede iken hastada önemli fizik muayene bulguları gelişebilir. Bulguları diğer tanısal çalışmalar izlemelidir. NBA’ lu hastalarda HIV testi yapılmalıdır. Lezyonun direkt biyopsi örnekleri patojenik mikroplar için kültür ve boyamaları yapılmalıdır. Bununla birlikte bir çok örnekte bölgesel ipuçları bulunmaz veya tatmin edici bilgileri vermekten uzaktır. Kemik iliği tutulumunun klinik bulgularının yokluğu halinde bile bu tür hastalarda kemik iliği biyopsisi granulomatoz veya neoplastik bir hastalığıortaya çıkartır. Benzer şekilde nadiren de olsa karaciğer hastalığının laboratuar bulgularının varlığı olmaksızın karaciğer biyopsisi NBA’nın nedenini ortaya çıkarabilir. Bulgu, semptomlar veya laboratuar verileri (sıklıkla alkalen fosfatazın izole artışı) ile abdominal patolojiyi düşündürmüyorsa eksploratuar laporatomi faydalı değildir. NBA’ lu hastalarda bi19isayarlı tomografi eksploratuar laparotominin gerekli olup olmadığını belirlenmesine yardımcı olur. Tanının konulması için yapılan dikkatli çalışmalardan sonra tüberküloz hala olası bir neden olarak düşünülüyorsa Kemik iliği, karaciğer, idrar kültürü sonuçları beklenirken ampirik antitüberküloz tedavi başlanabilir. 1970-1980 arasındaki onyılda NBA ile gözlenen 100 hastada nihai tanılar gösterilmiştir. En son çalışma serilerinde NBA’nın nedenleri olarak malignensiler ile ilişkili NBA da artışı doğrulamakta, CT’de artan hassasiyete bağlı olarak intraabdominal abselerde azalma, özellikle ergenlik ve genç yetişkinlerde CMV gibi uzamış viral hastalıklar sık tanımlanmaktadır. Basitçe düşünülmesi gereken tanısal olasılıklardır. Özgül tanıların sıklığında bölgesel ve zamansal farklılıklar çok büyük olduğundan, her bir kategorideki hasta sayılan gösterilmedi. Vakalann yaklaşık üçte birinde neden olarak enfeksiyöz hastalıkları devam etti; neoplazmalar diğer üçte biri ve bağ doku hastalıklan, granulomatoz hastalıklar ve diğer hastalıklar diğer vakaları teşkil ediyordu.
Abseler NBA’nın enfeksiyoz nedenlerinin üçte birinden sorumludur. Bu abselerin büyük bir çoğunluğu intra-abdominal veya pelvik kökenlidir. Çünkü diğer yerlerde (akciğer, beyin, yüzeyel abseler gibi) olan abseler radyolojik veya ürettiği belirti veya semptomları sonucunda veya dolayı kolaylıkla tanınabilir. İntra abdominal abseler genellikle cerrahinin komplikasyonu veya batın içi organ içeriğinin sızıntısı ile konik divertiküllerin perforasyonu ile oluşur. Sürpriz bir şekilde büyük abdominal abseler az lokalize semptomlar ile olabilir. Bu gelişme özellikle yaşlı veya immunkompromize hastalarda görülür. Karaciğer abseleri sıklıkla safra yolları veya barsakların enflamatuar hastalıkları sonucunda gelişir. En son örnekte bakteriler karaciğere portal kan akımı yolu ile ulaşır. Bazen künt travmalar karaciğer ve dalak abselerin predizpozisyon oluşturur. Hepatik, perinefrik, splenik veya subdiyafragmatik abseler kolaylıkla CT veya ultarsonografik tarama ile belirlenebilir. Bununla birlikte intraabdominal abseler tanı almaya karşı meydan okumakta çünkü perikolonik arlıkta geniş abseler bile CT de sıvı dolu barsak ansından ayırmak zor olabilir. Gallium veya işaretli lökosit taraması, ultrasonografi, veya baryum enemalar CT tarama ile tanımlanmayan tanıların konmasında yardımcı olabilir. Endovaskuler enfeksiyonlar (infektif endokardit, mikotik anevrizmalar ve enfekte aterosklerotik plak) NBA’nın sık olmayan bir nedenidir, çünkü iki hafta öncesinde alınmış antibiyotik kullanımı yoksa genellikle kan kültürleri pozitiftir. intravasküler kateter bölgesindeki enfeksiyonlar giriş yerinde sınırlı değilse, sıklıkla bakteriyemi ile ilişkilidir. Kan kültürleri negatif olduğunda endovaskuler enfeksiyonunu tanısını koymak zordur, müşkül pesent ve yavaş üreyen Brusella ve C. burnetti gibi (Q ateşi) veya Haemophilus türleri gibi. Özellikle antimikrobiyal ajanlarla tedavi edilmiş hastalarda teşhis koymak zordur. Eğer endokardit düşünülüyorsa antimikromiyal ajanların kesilmesinden bir hafta sonra kan kültürleri tekrarlanmalıdır. Bakteriolojik laboratuar zor üreyen organizma ile enfeksiyon konusunda uyarılmalıdır ve valvuler vejetasyonlar transözofageal ekokardiyografi ile görülmelidir. Nadiren valvuler enfeksiyonun varlığı düşünülüyorsa kültür negatif endokardit için güçlü yeterli etkili ampirik antibiyotik tedavisi yapılmalıdır. Her ne kadar osteomyelitli bir çok hastada enfeksiyon bölgesinde ağrı olsa bile sadece ateşi olan hastalarda lokalize semptomlar nadiren yoktur. Teknesyum piroposfat kemik taraması ve gallium taraması osteomyelit bölgesinde tutulumu gösterir. Fakat pozitif tarama enfeksiyon için daima özgül değildir. Manyetik rezonans görüntüleme daima kemik ve yumuşak doku enfeksiyonlarının ayırt edilmesinde faydalıdır. Genellikle M. tuberculosis ile mikobakteriyel enfeksiyonlar
NBA’nın önemli nedenleri arasında yer alır. Bozulmuş hücre aracılı immunitesi olan hastalarda dissemine tüberküloz için özellikle risk altındadırlar ve bu organizma ile gizli enfeksiyon yaşı hastalarda, organ transplantasyonu yapılmış hastalarda ve diyalize alınan hastalarda özellikle bu organizma ile enfeksiyon sıklığında, artış olur.
İmmun yetersizliği olan hastalar ve önceden dissemine tüberküloz geçirmiş hastalarda, saflaştmlmış protein türevi deri testleri (PPD) sıklıkla negatiftir. Bazı hastalarda, göğüs radyogramları dikkatle incelendiğinde apikal kalsifikasyonlar veya üst loblarda skarlar uzaktan tüberküloz enfeksiyonun varlığını gösterir. En iyi lateral göğüs grafisinde görülen, sıklıkla güç fark edilen diffuz dan tohumu gibi yoğunluk şekilleri disemine tüberküloz varlığı için güçlü anlamlıdır. Böyle durumlarda trakeobronşial veya açık akciğer biyopsisi tanıyı tayin eder. Benzer radyografik şekiller sarkoidozda, disemine fungal enfeksiyonlarda (mstoplazmoz gibi) ve bazı malignensilerde görülür. Kemik iliği veya karaciğerbiyopsisi sıklıkla granulomları gösterir. Bu örneklerin kültürleri dissemine tüberkülozlu hastaların %50-%90’nında pozitiftir. Özellikle CMV veya EBV’ ün neden olduğu viral enfeksiyonlar, uzamış ateşe neden olurlar. Her iki enfeksiyonda genç, sağlıklı yetişkinlerde görülebilir. Kan alıcıları akut transfüzyon sonrası CMV enfeksiyonu riski altındadır. Organ transplantasyon alıcıları ve diğer immunosupresan hastalar ateş, lökopeni, pulmoner ve hepatik hastalığa neden olan latent CMV enfeksiyonunun reaktivasyonuna
neden olabilir. EBV enfeksiyonunda lenf nodları sıklıkla büyür ve periferik kan yaymasında artmış sayıda atipik lenfositler ile sıklıkla lenfositozu açığa çıkartır. Nadiren atipik lenfositoz ateşin çıkışından birkaç hafta sonrasına gecikir. Pozitif monospot test sonuçları tanı aydınlatır. Açıklanamayan ateş HIV enfeksiyonunun bir komplikasyonu olabilir. Bu türden bir çok ateş fırsatçı patojenler ile karmaşık hale gelebilir. Basit alt idrar yolları enfeksiyonları semptom ve idrar tetkikleri ile kolayca teşhis edilebilir. Perirenal veya prostatik abse gibi komplikasyonlar gizli ve NBA nedeni olabilirler. Genellikle daha önceden idrar yolları enfeksiyonu veya idrar yolları hastalıklarının olması. Prostatik abselerde rektal muayene ile prostat sıklıkla hassastır. Perirenal ve prostatik abselerden şüphe edilen vakalarda başlangıçta idrar tetkikleri normalolsa bile tekrarlanmalıdır. Çünkü sedimentteki anormallik aralıklı olabilir. Ultrasonografi veya CT bu lezyonların çoğunu belirler. Her ne kadar sinüzitli hastalarda lokalize semptomlar olsa bile, paranazal enfeksiyonlarda, özellikle hastaneye yatırılmış edilmiş nazotrakeal velveya nazogastrık entubasyon yapılmış hastalar arasında nadiren de olsa sadece ateş ile olabilir. Sinüs filmleri sinüslerde sıvıyı doğrular. Sfenoidal sinus
enfeksiyonlarını özel CT taramaları yapılmadan tespit etmek zordur.

Neoplazmalar NBA’ lu hastaların yaklaşık üçte birinden sorumludur. Özellikle bazı hematolojik kökenli tümörlerde ve hipernefromalarda endojen pirojenler salınırlar. Diğer yandan ateşin mekanizması tam açık değildir. Fakat infiltre veya saran enflamatuar hücrelerden salınan pirojenlerin sonucunda olabilir. Lenfoma NBA’ya neden olabilir; sıklıkla lenf düğümü veya dalak büyümüş olabilir. Bazı lenfomalar yalnızca intraabdominal hastalık şeklinde olabilir. CT bu tümörlerin tespit edilmesinde faydalı olabilir. Lösemi bazen normal periferik kan yayması ile NBA yapabilir. Kemik iliği incelemesi artmış sayıda blast formasyonunu gösterir. Tipik olarak ateş ile ilişkili solid tümörler renal hücreli karsinorna, atrial miksoma, sarkoma, primer hepatoselüler karsinoma ve karaciğerin metastatik tümörleridir. Karaciğer fonksiyon anormallikleri (alkalen fosfataz belirgin olarak) atrial miksoma hariç bu tümörlerin tümünde sıktır. Miksomadan kalp te üfürüm ve multisistem embolilerin (endokarditi taklit eden) varlığı ile şüphe edilir ve ekokardiyografi ile kolayca tanınır. Abdomen ve retroperitoniumun (CT ve ya Ultrasonografi) radyografik çalışmaları diğer tümörleri sıklıkla belirler. Kolon karsinomu ayırıcı tanıda mutlaka düşünülmelidir, çünkü bu teşhis ile hastaların üçte biri veya çoğunda düşük-dereceli ateş olabilir. Bu bazılarında hastalığın tek belirtisi olabilir.
Kollajen vaskuler hastalıklar NBA’li hastaların yaklaşık %10’unundan sorumludur. Sistemik lupus eritematosus serolojik olarak kolayca tanınabilen ve NBA’li hastaların küçük bir oranından sorumludur. Vaskülitler NBA’in önemli nedenleri arasında kalır. Embolizasyon, infarkt L veya multisistem hastalığı olan febril hastalarda düşünülmelidir. Dev hücreli arterit NBA’ li yaşlı hastalarda düşünülmelidir. Özellikle polimiyaljia romatikanın semptomları varlığında, juvenil romatoid artrit veya stiıı hastalığı eklem semptomları ile NBA oluşturabilir. Bu hastalıkta kaybolan döküntüler, boğaz ağrısı, adenopati ve lökositoz oluşabilir. Bu teşhis ateşin potansiyel diğer nedenlerinin yokluğunda klinik kriterler baz alınarak konur.
Tanımlanmış bir neden olmaksızın granulomatoz hastalıklar NBA ile ilişkili bulunmuştur. Sarkoidoz sıklıkla akciğer, deri ve lenf düğümlerini tutar. Hastaların büyük bir kısmı deri testi antijenlerine anerjiktir. Tanı enfeksiyöz nedenlerin dışlanması ve karaciğer, akciğer, kemik iliği veya diğer dokuların biyopsilerinde nonkazeifiye granulomların gösterilmesi ile konur. Granulomatoz hepatitis nadiren birkaç yılda son bulan uzamış ateşe neden olur. Serum alkalen fosfataz seviyeleri genellikle yüksektir. Karaciğer biyopsisi granulomları doğrular ve alta yatan neden gösterilir. Çok sayıda muhtelif hastalık; crohn hastalığı, ailesel
akdeniz ateşi, hipertrigliseridemi arta kalan NBA vakalarının geride kalanlarını oluşturur. Uygun yaklaşım İlaç-ilişkili ateş ayırıcı tanıda göz önünde bulundurulmalıdır. Ateş ilaç hassasiyeti reaksiyonlarının yalnızca %4 -%5’ ininin bulguları arasında olabilir. Ateş ilacın başlangıcından aylar sonra gelişebilir. Her ne kadar göreceli olarak antikonvulsanlar (özellikle fenitoin ve karbamazepin ile) da görülse de nadiren de olsa ateş herhangi bir sınıftan ilaçta da görülebilir. Son zamanlarda diğer ilgi çekici bir husus da uzamış ateş, büyük eklemlerde artrit, deri de döküntü ve IgD (100 Ulml’den yüksek) yüksekliği ile karakterize hipergama globulinemi İmmunoglobulin (IgD) sendromudur. NBA’nın (yaklaşık % 10’luk) kayda değer bir kısmı dikkatli değerlendirmeler sonrası teşhis edilmezler. Bu hastaların çoğunda tanımlanamayan kendini sınırlayan hastalığa maruz olurlar. % l0’un azında takip eden yıllarda alta yatan ciddi hastalık gelişir.
Klasik NBA’ li hastaların yanı sıra ateşli tanısı açık olmayan hasta gruplarından diğer bir kaçında özel dikkat gerektirir. Bu özel gruplar klinik sıklıkla pratikte ve nozokomiyal NBA’li hastaları içerir. Bu grupta bulunan hastaların çoğunda kompleks tedavi ve hastaneye yatırılmaya neden olan alta yatan belirginkomorbidite mevcuttur. Hastane ortamı, invaziv işlemler, antibiyotik direnci ve hastalık ile konakçının değişen savunması potansiyel benzersiz enfeksiyon komplikasyonları tedavi seviyesini belirler. Üriner yolun bakteriyel ve fungal enfeksiyonları, cerrahi yaralar, kan dolaşırru, solunum yolları, sinüsler ve vasküler kateter bölgeleri anlamlı bir şekilde alakalıdır. nozokomiyal NBA’ mn sık nedenlerinden biri Clostridium difficile ilişkili kolitistir, özellikle diyare minimal veya yoktur. Bu hastalıkla daha sık olarak yaşlılarda karşılaşılır ve teşhis için ipucu açıklanamayan lökositozdur. Nozokomiyal NBA yoğun bakın ünitelerini tehdit eden yegane unsurdur. Bu durumu düşündüren hastalıklar kolesterol emboli sendromu veya CMV postperfüzyon sendromu, açık kardiyak cerrahi sonrası, nozokomiyal sinüzit, intraabdominal veya pelvik abseler, invaziv fungal enfeksiyon (özellikle uzun süreli streoid kullanan hastalar) ve nozokomiyal pnömönidir. CMV postperfüzyon sendromlu hastalar açık kalp cerrahisinden birkaç hafta sonra mononukleoz benzeri sendrom tablosu sergiler. Gelişen durum için risk doğrudan işlem esnasında transfüze edilen kan ünitelerinin sayısı ile ilişkilidir. Ayıncı tanıda, sıklıkla işlemden iki hafta sonra oluşan ve otoimmun durumlar ile ilişkili dressler sendromu dışlanmalıdır. Nozokomiyal NBA’in enfeksiyöz olmayan diğer nedenleri müphem bir şekilde 102°F’den büyük ve 102°F’den küçük olmak üzere ikiye bölünebilir. Nozokomiyal NBA’in 102°F’den küçük olası nedenleri doku yaralanması veya enfarktı tromboembolik hastalık, akut pankreatit ve gastrointestinal kanamadır. 102°F’dan büyük ısılı enfeksiyöz olmayan durumlar adrenal yetersizlik ve ilaç ateşidir. 106°F dan büyük sıcaklıklar nadiren enfeksiyöz nedenlidir. Bu tabiatta olan ateşin en sık nedeni malign nöroleptik sendrom, merkezi sinir sistemi travması ve ilaç ateşidir. ilaç ateşinin en sık nedeni sık kullanılan ilaçlardır. Sonuç olarak hastanın aktif olarak kullandığı ilaçların yakın takibi tanıyı koydurur.
İmmun yetmezliği olan hastalar daha yüksek olasılıkla enfeksiyöz komplikasyonlar mevcuttur. Nötropenik NBA teşhis edilmeyen ateşi ve nötropeniyi tanımlar. Genellikle bu kategoride olan hastaların büyük çoğunluğu altta yatan hastalıkları için sitotoksic ve/veya immuno supresif tedavi almaktadırlar. Nedeni ne olursa olsun, komplike enfeksiyonlar mutlak nötrofil sayırru (olgun nötrofil veya bantlar) 1000/mcL’nin (özellikle 500 mcL)'in altına düştüğünde sık görülür. Gizli bakteriyel enfeksiyonlar ateşin sık görülen nedenlerindendir. Kötüleşme hızlı olabilir. Febril nötropenili hastalar kültür alındıktan sonra ampirik geniş spektrumlu antibiyotik tedavisine uygun adaydırlar. Kültür negatif çıkan hastalar halen febril kalırlarsa
hastada nötropenik NBA düşünülmelidir. Yetersiz hücre-aracılı immüniteli hastalarda son zamanlarda bakteri dışı ajanlar sık tanımlanmıştır. Kronik steroid kullanan hasta populasyonlarında veya altta yatan hastalığın kontrolü için immunomodulatör kullananların sayısı artmaktadır. Bu hastalarda açıklanamayan febril ataklar geçirileliğinde gizli fungal enfeksiyonlar, viral veya mikobakteriyel hastalıkların reaktivasyonu düşünülmelidir. Örneğin son zamanlarda romatoid artrit gibi romatolojik durumlar için antisitokin tedavi alan hastalarda birkaç fırsatçı vaka tanımlanrruştır. Bu tür hastalarda etiyolojisinde perirektal veya periodontal abseler, ilacın indüklediği ateş, alta yatan hastalığın (özellikle lenforetiküler malignensiler) reaktivasyonu ve tromboembolik olaylar düşünülmelidir. Ateş, HIV ile enfekte hastalarda en sık görülen semptomlardan bir tanesidir. ilerlemiş HIV hastalığında, NBA’nın daha sık nedenleri; mikobakteriyel hastalıklar (özellikle dissemine Mycobacterium avium komplex), CMV (retinit veya kolit) enfeksiyonu, ilaç reaksiyonları ve bakteriyel enfeksiyonlardır.

Yapmacık veya kişinin kendisinin neden olduğu hastalığı olan hastalarda benzersiz etik ve tedavi etmede problemlere neden olmaktadır. Yapmacık veya kişinin kendisinin neden olduğu hastalık olasılığı düşünüldüğünde doktorhasta ilişkileri değişir. Tipik olarak doktor hastanın öyküsünün doğruluğuna itimat eder. Yapmacık veya kişinin kendisinin neden olduğu hastalığı olanlarda, doktor tanıyı koymada gerçek olduğunu varsayarak tanıyı koymada tarafsız davranmalıdır. Yapmacık ateşi olan hastalar tipik olarak genç bayanlardır. Çoğunluğu sağlıkla ilişkili işlerde meşgulol muşlardır, düşüncelerini rahat ifade edebilirler ve iyi eğitimlidirler. Böyle hastalar ailelerini, arkadaşlarını ve doktorları yanıItmada beceriklidirler. Böyle örneklerde hasta için yeni bir konsültan hekim probleme tarafsız ve faydalı bir yaklaşım sağlayabilir.
Yapmacık ateşin bulguları okunan yüksek derecelere karşın toksik görünüşün olmayışı, nabız hızı ve ateşin uygunsuzluğu, ısının fizyolojik diürnal varyasyonunun yokluğu, yapmacık okumalar refakat eden doktor ve hemşire tarafından hemen ve tekrar değerlendirilmelidir. Elektronik termometrelerin kullanımı hastanın ısısının doğru ve hızlı bir şekilde kayıt edilmesine olanak sağlar Pirojen içeren maddelerin kendi-kendine enjeksiyonuyla, bakteri yüklü kültür ortamları, idrar veya feçes, yüksek ateş ve bakteriyemi yapar. Sıklıkla bu bakteri yemik dönemler aralıklı ve polimikrobiyaldir ve intraabdominal abse tanısını düşündürür. Kendi kendisinin neden olduğu bakteriyemili hastalarda ateş dönemleri arasında tuhaflık vardır. Diğer yandan sağlıklı hastalarda polimikrobiyal bakteriyemi ortaya çıktığında, kendi kendisinin neden olduğu enfeksiyon düşünülmelidir. Hasta tarafından ateş yaptığı bilinen yasadışı ilaç kullanımı, tanının zor konduğu problemlere yol açabilir. Kişinin kendi kendisinin neden olduğu hastalık bulguları güç algılamr. Hastaların çoğu emosyonel olarak olgun değildirler. Öykülerinin, görünümleriyle uyumsuz sahtelikleri vardır. Yapmacık veya kişinin kendi kendisinin neden olduğu hastalık tablosunun en uç örneği Munchausen sendromu olarak adlandınlır. İlginç bir şekilde böyle hastalar, hastalıklarının cideli görünümü, teşhis veya tedavi prosedürleri karşısında soğukkanlıdırlar. Bazı örneklerde aile bireyleri ile görüşmek, olası yapmacık veya kişinin neden olduğu hastalık bulgularını ortaya çıkartır. Tanıyı doğrulamak çok önemlidir ve bir çok örnekte hastanın hastane odasını araştırmak gereklidir. Her ne kadar hastalar has-talık taklidi yaptıklarını inkar etseler de, teşhis açıklanmalıdır ve psikiyatrik bakım esastır. Bu karmaşık hastalar yaşamı tehdit eden hastalıklar için risk altındadırlar. Bazılan psikiyatrik danışmaya cevap verirler.