NÖROLOJİK ACİLLER

Bugün nörolojik acillerden konuşacağız. Nörolojik hastaları olan aileler hastalar krize girdiğinde bu ince bilgiler sayesinde sağlık ekipleri gelene kadar hastanıza yardımcı olabileceksiniz. Umarım faydalı olur.
Karşımıza krize girmiş bir nöroloji hastası geldiğinde öncelikle ABC yaklaşımını yapmak lazım. A dediğimiz hava yolu açıklığının sağlanmasıdır. Bayılan hastalarda dil soluk borusunu tıkar buna dikkat etmek gerekir. B maddesi ise solunumla ilgilidir. Hasta spontan solunuma sahip mp ona dikakt etmek gerekir. C maddesi kalbin kan pompalayıp pompalamadığıyla ilgilidir. Bunlar değerlendirildikten sonra defisitin değerlendirilmesi gerekir. Ardından tanıya gidilmeli ve gerekli tedavi yaklaşımları yapılmalıdır.
Bir hastada solunum sıkıntısı oldupunu anlamanın bazı yolları vardır. Kalp atım sayısının >100/dk solunum sayısının >20/dk olması önemli bir belirtidir. Bu hastalar sürekli soluklanma ve küçük egzersizle soluk soluğa kalma yaşayabilirler. Horizontal pozisyonda hemen takipne gelişir. Satürometri ile izlenen hastada kısa süreli desatürasyon atakları gözlenebilir. Tek solukta 20’ye kadar sayamama (vital kapasite <15-18mL/kg) belirgindir. Bunlara ek olarak sabah yorgunluğu, baş ağrısı, gün içinde uyuklama, alında terleme, yardımcı solunum kaslarının kullanılması (sternokleid ve skalen) ve paradoksal solunum vardır.
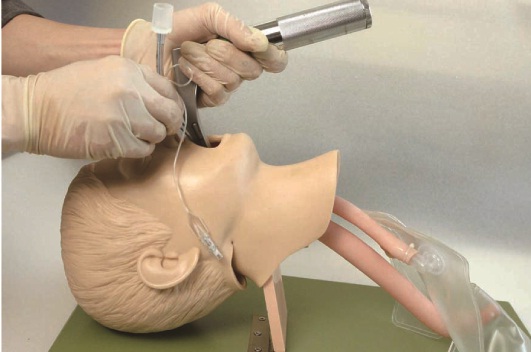
Eğer solunumda sıkıntı varsa hasta entübe edilebilir ve mekanik ventilasyona bağlanabilir.
Hipoventilasyon ve apneik solunum (Ensefalopatiler-Beyin sapı tutuluşu), solunum kaslarını tutan primer nöromüsküler zaaf (MG, ALS, Guillain Barre Sendromu), uyanıklığın ileri derecede bozulduğu hastalar (GKS<8), üst servikal medulla spinalis hasarı olan hastalar ve status epilepticus olan hastalar entübe edilmelidir.
Entübe edilmeyen hastalarda aspirasyon riski vardır. GKS<8 buna ek kafa travması varsa aspirasyon riski çok yüksektir. Ağır dizartri/anartri atakları, alkol koması, obezite, yutma bozuklukları ve NG beslenme de aspirasyona zemin hazırlar. Aspirasyon özellikle uyanıklık bozukluğunda ortaya çıkar. Çünkü yutkunma azalır, ağızda sekresyon birikir. Öğürme refleksi azalır, öksürme refleksi azalır, bulantı kusma riski vardır. Bu hastalarda aspirasyon engellemenin yolları vardır. Lateral dekübitus veya yarı oturur yatış pozisyonu verilmeli gerekiyorsa entübe edilmelidir. Airway boyu tragus-ağız komisürü mesafesinden uzun olmamalı ve NG sondanın yeri sık kontrol edilmelidir. Ağızda biriken sekresyonlar sürekli aspire edilmeli gerekirse antiemetik kullanılmalıdır. O2 satürasyonu izleniyorsa desatürasyon epizodları aspirasyon nedeniyle olabilir dikkat etmek gerekir.
Ayrıca bu hastalarda hemodinaminin izlenmesi çok önemlidir. Nabız takibi ve tansiyon takibi başlıca takip edilmesi gereken para metrelerdir. Bununla birlikte doku perfüzyonunun izlenmesi adına saatlik idrar çıkışı, kan pH ı ve deri bulgularının izlenmesi önerilir. Hastaya damar yolu açılması, mesane sondası yerleştirilmesi, kan örnekleri alınması ve karrdiyak monitorizasyon acilen gereklidir.

Gözlem sırasında yapılması gereken tetkikler vardır. Şeker, üre, kreatinin, elektrolitler, kalsiyum, karaciğer fonksiyon testleri, tam kan ve arrter kan gazları bunlardan bazılardır. Ayrıca gerekli durumlarda ileri testler olan osmolarite ölçümü, kan kültürü incelenmesi, karboksihemoglobin düzeyine bakma, serum ilaç düzeyine bakılması ve alkol düzeylerinin ölçülmesi yapılabilir.
Sonunda ise nörolojik defisitin tespiti mutlaka yapılmalıdır. Nörolojik fonksiyon düzeyini belirlemek ve prognozu kötüleştirebilecek durumların acil tedavisi yapılmalı, nörolojik hastalığın tanısı konulmalıdır. Yapısal hasarlar olan fokal nörolojik bulgu, fokal lezyon, infarkt, hematom ve tümörler incelenmelidir. Yapısal olmayan hasarlarda fokal nörolojik bulgu yoktur, ana tablo bilinç değişikliğidir. Metabolik koma, entoksikasyon, hipoksik ensefalopati ve hipertansiyon ensefalopatisi buna örnektir.
Bilinç düzeyi/mental durum muayenesi, kraniyal sinir muayenesi, motor sistem/duyu muayenesi, refleks muayenesi ve serebellar sistem muayene mutlaka yapılmalıdır.
Uyanık hasta, kolayca iletişim kurulabilir durumdadır. Genellikle muayenede özellik yoktur. Düzelmiş nörolojik semptomlar tanımlanır. Bilinci kapalı hastada ise iletişim kurulamaz ve semptomlar tanımlanamaz.
Şimdi hangi durumlar acildir onlardan bahsedeceğiz. Gelişim sürecine bakılmaksızın en kısa sürede müdahale gerektiren nörolojik durumları tanımlar. Hızlı müdahale edilmediğinde yaşamı tehdit eder veya nörolojik sekel bırakırlar.
Gelişim sürecine göre akut, subakut ve kronik olmak üzere üçe ayrılırlar. Akut olarak serebrovasküler hastalılar, travma, epileptik nöbetler ve periyodik paralizi örnek verilebilir.
Subakut olarak ise enfeksiyon (menenjit, ansefalit, abse), metabolik koma (hipertansif ansefalopati), demiyelinizan hst. (ADEM, MS atağı), enflamatuvar SS hastalıkları (vaskülit, Nörobehçet), Myasentia Gravis, Guillain Barre sendromu ve poli/dermatomiyozit örnek gösterilebilir. Kronik hastalıklar beyin tümörü, KİBAS ve kronik subdural hematomdur.
Böyle acil durumlarla karşılaştığımız zaman hızlı bir muayene yapmamız gerekir. Amaç ulaşabiliyorsak hızlı bir şekilde tanıya ulaşmaktır. Uyanıklık düzeyi, göz dibi muayenesi (fundoskopi), oküler motor sinirler, refleks göz hareketleri, nistagmus, pupil büyüklüğü ve ışık refleksi, mimik kaslar, meninks iritasyon bulguları, parezi testleri, derin tendon refleksleri ve patolojik reflekslere hızlıca bakılmalıdır.
İNME
Tüm inmelerin 2/3’ü iskemik, bunların 2/3’ü trombotiktir. En sık trombotik iskemik inmeler görülür. En büyük risk faktörleri; geçirilmiş TIA ( 30 % 5 yıl içinde inme geçirecektir!), hipertansiyon, ateroskleroz, diabetus mellitus, hiperlipidemi ve sigaradır.
İnmeler trombotik, embolik ve hemodinamik inmeler olarak üçe ayrılır. Trombotik inme genellikle yavaş, progresif başlangıçlıdır ve semptomlar uyandıktan kısa süre sonra başlar. Embolik inme ise genellikle ani başlangıç ve başlangıçta maksimum defisitlidir, zamanla emboli lizise uğrayarak düzelme gözlenir. Hemodinamkinme biraz daha farklıdır. Sistemik hipoperfüzyona bağlı ara bölge infarktları şeklinde görülür.
İskemik inmeyi hemorajik inmeden ayırmak önemlidir. İnmeli her olguda önce BT mutlaka çekilmelidir. MR akut dönemde iskemi-hemoraji ayırımını yapamaz. Laküner ve arka fossaya ait inmelerde MR daha hassastır. Kliniğin kesin inme olmasına rağmen MR normal olabilir. Difüzyon ağırlıklı MR iskemiyi erken dönemde çoğunlukla gösterir.
Tüm inmelerin 2/3’ü iskemik, bunların 2/3’ü trombotiktir. En sık trombotik iskemik inmeler görülür. En büyük risk faktörleri; geçirilmiş TIA ( 30 % 5 yıl içinde inme geçirecektir!), hipertansiyon, ateroskleroz, diabetus mellitus, hiperlipidemi ve sigaradır.
İnmeler trombotik, embolik ve hemodinamik inmeler olarak üçe ayrılır. Trombotik inme genellikle yavaş, progresif başlangıçlıdır ve semptomlar uyandıktan kısa süre sonra başlar. Embolik inme ise genellikle ani başlangıç ve başlangıçta maksimum defisitlidir, zamanla emboli lizise uğrayarak düzelme gözlenir. Hemodinamkinme biraz daha farklıdır. Sistemik hipoperfüzyona bağlı ara bölge infarktları şeklinde görülür.
İskemik inmeyi hemorajik inmeden ayırmak önemlidir. İnmeli her olguda önce BT mutlaka çekilmelidir. MR akut dönemde iskemi-hemoraji ayırımını yapamaz. Laküner ve arka fossaya ait inmelerde MR daha hassastır. Kliniğin kesin inme olmasına rağmen MR normal olabilir. Difüzyon ağırlıklı MR iskemiyi erken dönemde çoğunlukla gösterir.