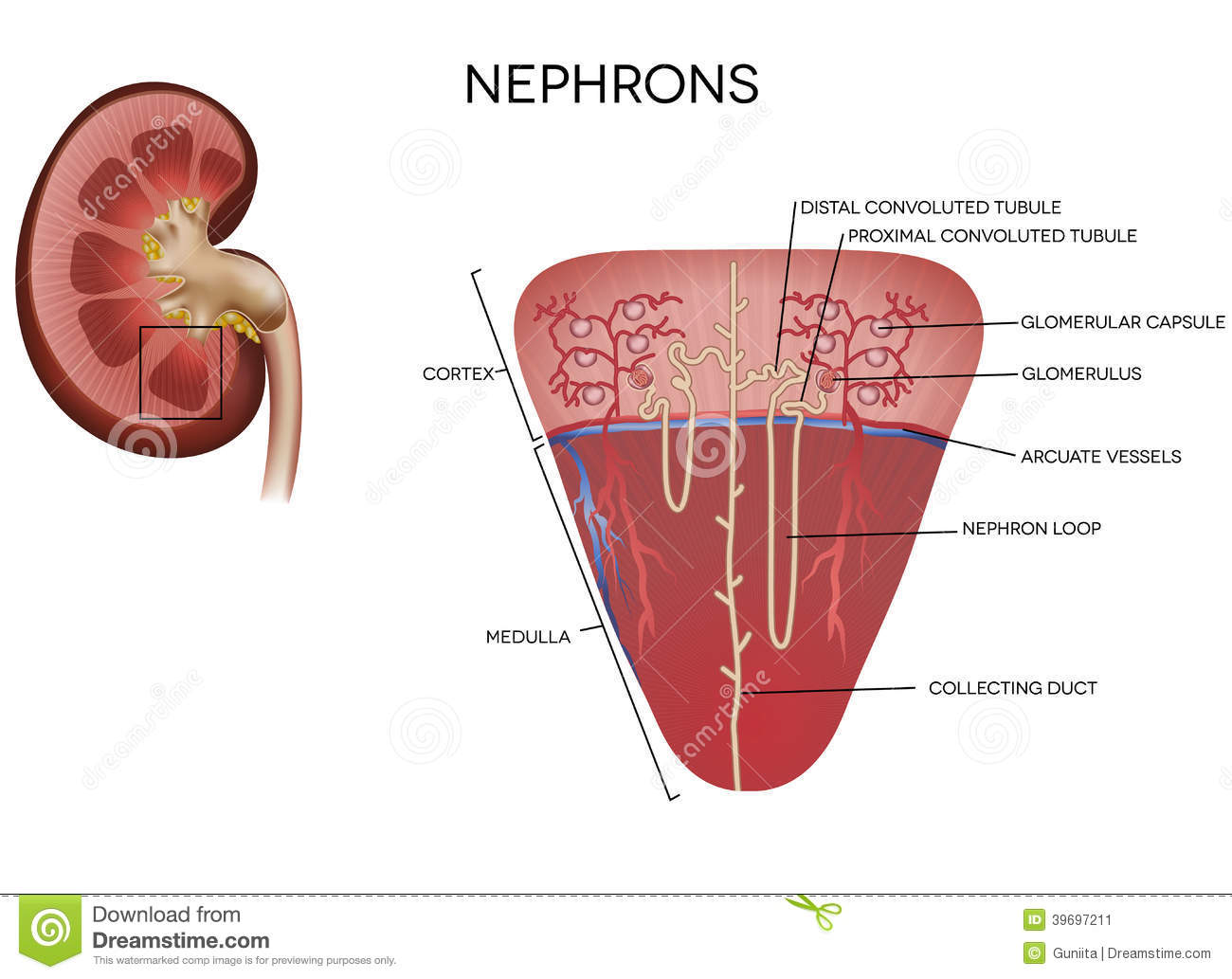
Kronik böbrek hastalığı (KBH), böbrek fonksiyonlarının ilerleyici ve geri dönüşümsüz bir şekilde kaybı olarak tanımlanır ve en sıklıkla da son dönem böbrek yetmezliği (SDBY)ne neden olur. KBH’nın en sık görülen nedenleri görülmektedir. KBH’nın spektrumu; proteinüriden, kreatinin yüksekliğine ve son olarak da SDBY’ne uzanır. Amerika Birleşik Devletleri (ABD)'nde, toplum kökenli çalışmalarla hesaplanan KBH prevalansı, yaklaşık 20 milyon kişidir. Bu sorunun halk sağlığı açısından önemi olağanüstüdür. ilk olarak, bu 20 milyon kişinin çoğu, tedavisi için diyaliz veya böbrek nakli gereken SDBY’ne ilerleyecektir. İkincisi, yükselmiş serum kreatininin, kardiyovasküler hastalık için bağımsız bir risk faktörü olduğunun giderek artan bir şekilde anlaşılmasıdır. Bundan dolayı, serum kreatinin değerinin yüksek olarak saptanması, sadece renal kayıp için değil, aynı zamanda azalmış yaşam beklentisi için de risk taşıyan hastaları belirleyecektir. KBH, National Kidney Foundation’a göre, evre i 'de proteinüriden başlayan ve evre 5’de SDBY ile sonlanan, çeşitli evrelere ayrılmıştır. Değerlendirme süresince kronik böbrek yetmezliğinin spesifik nedenini ortaya koymak için her türlü girişim yapılmalıdır. Daha önce yapılmış olan bir serum kreatinin konsantrasyonunun ölçümü, akut böbrek yetmezliği ve KBH arasındaki ayrıma yardımcı olacaktır. Altta yatan nedenin tedavisine, prognozun değerlendirilmesine ve böbrek nakli için uygunluğun belirlenmesine olanak sağlayan böbrek biyopsisi, kesin tanıya ulaşmak için en spesifik araçtır. Eğer biyopsi yapılamazsa, tanı hastanın o andaki, geçmişteki ve aile öyküleri ile serolojik bulgular, idrar sedimentinin incelenmesi ve böbrek ultrasonografi bulguları temel alınarak yapılır. KBH’nın çoğu, bilateral böbrek boyutlarında ilerleyici bir azalma (ultrasonografi veya bilgisayarlı tomografi de uzunluğun 8.5 cm’den küçük olması) ile ilişkili olmasına rağmen, birkaç sistemik hastalıkta gelişen KBH’da, böbrek boyutları normaldir. Bu hastalıklar; diyabet, multipl miyelom, polikistik böbrek hastalığı, HIV ile
ilişkili nefropati ve amiloidozdur.
Yeterli bir şekilde solüt, su ve asit-baz dengesini sağlamak için, sağlam kalan nefronların, bu maddelerin filtrasyon ve atılım oranlarını artırarak ayarlama yapmaları gerekir. Kronik böbrek yetmezlikli hastalar, ödem oluşumuna ve ciddi hipervolemiye, hiperkalemiye, hiponatremiye ve azotemiye eğilimlidirler. ilerleyici böbrek hastalığı sürecinde, sodyum dengesi, sağlam kalan nefronların sodyumun fraksiyone atılımın] artırması ile devam ettiriIir. GFR 15 mL/dk’ nın altına düştüğü zaman, asit atılımı, böbrek yetmezliğinin geç dönemlerine kadar devam ettirilir. Başlangıçta artmış tubüler amonyak sentezi, distal nefronda hidrojen için yeterli miktarda tampon madde sağlar. Daha sonra distal bikarbonat rejenerasyonunda belirgin bir azalma, hiperkloremik metabolik asidoz ile sonuçlanır. Nefron kitlesinin daha fazla kaybı, bir anyon açıklı metabolik asidoza neden olan sülfat gibi organik iyonların birikimine neden olur.
Kronik böbrek yetersizliği bir kere gelişirse, böbrek hastalığı, başlangıçtaki hasara neden olan olaya bakılmaksızın ilerleyici bir seyir izler. Glomerüler skleroz, en olası olarak glomerüler hiperfiltrasyon ve/veya hipertansiyonun bir sonucu olarak ortaya çıkar. Kompansatuar glomerüler hipertrofi, her zaman geride kalan sağlam nefronlardaki tubüler hipertrofi ile ilişkilidir. Tubüler hipertrofi, reaktif oksijen metabolitlerinin üretimi ile ilişkili bir metabolik olayolan artmış enerji tüketimi ile ilişkilidir. Reaktif oksijen metabolitleri, hayvan modellerinde tubülointerstisyel hasarın bir mekanizması olarak öne sürülmektedir. Ek olarak, hiperlipideminin mezengial proliferasyon ve skleroz yoluyla ilerleyici böbrek yetmezliğinde bir roloynadığına inanılır. Uyum sağlayıcı mekanizmalar, sıvı, elektrolit ve asit-baz dengesinin sürdürülmesinde yararlı olabilir. Bununla beraber, bu kısa süreli uyum mekanizmalarının, renin-anjiotensin-aldosteron sisteminin aktivasyonuna ve renal fibrozise neden olan artmış (TGF-Wya ikincilolarak, uzun dönemde zararlı etkileri vardır. Protein kısıtlaması ve anjiotensin dönüştürücü enzim inhibitörlerinin veya anjiotensin reseptör blokerlerinin kullanımı gibi glomerül içi basıncı düşüren yaklaşımların, böbrek hastalığının ilerlemesini azaltmaya yardımcı olduğu gösterilmiştir. Böbrek yetersizliğinin ilerlemesine ve sonunda SDBY gelişmesine neden olabilen bu uyum mekanizmalarının zararlı etkilerinin farklı yollarını göstermektedir.
Kronik böbrek yetmezliğine konservatif yaklaşım şöyledir; (I) ilerleme hızını yavaşlatmak için alınacak önlemler (2) Böbrek fonksiyonlarında açıklanamayan azalmalar meydana gelirse, böbrek yetmezliğinin potansiyel olarak geriye dönüşümlü nedenlerini ortaya koymak (3) Kronik böbrek yetmezliğinin komplikasyonlarını saptamak ve tedavi etmek (4) SDBY ve renal replasman tedavisi (RRT) için hastaları fiziksel ve duygusalolarak hazlrlamakİlerleyici böbrek hastalığını yavaşlatmak için kullanılan yöntemler; hipertansiyonun uygun kontrolü, diyabet ve hiperlipideminin uygun tedavisi, nefrotoksik maddelerden kaçınmak, sigaranın bırakılması ve en önemli olarak renin-anjiotensin-aldosteron sistemini bloke eden ilaçların kullanılmasıdır. Çeşitli kontrollü çalışmalarda, hipertansiyonun sıkı kontrolünün, diğer KBH olan hastaların yanı sıra, diyabetik nefropatili hastalarda belirgin yararlarının gösterilmesiyle, böbrek yetmezliğinin ilerleme hızını yavaşlattığı kesin olarak doğrulanmıştır. Diyabeti veya böbrek hastalığı olan hipertansif hastalarda, günümüzde 130/80 mmHg’ den daha düşük bir hedef kan basıncı değeri önerilmektedir. Ek olarak, yapılan çalışmalarda diyabetik veya nondiyabetik böbrek hastalığı olan hastalarda, hipertansiyonun kontrol edilmesinde etkili olan ve ayrıca hipertansiyonu kontrol etmesinin yanı sıra ilave yararları olan anjiotensinin üretimini veya etkilerini bloke eden ilaçların böbrek koruyucu etkileri gösterilmiştir. Nondihidropiridin kalsiyum kanal blokerlerinin (verapamil, diltiazem) kullanımının da böbrek hastalığının ilerlemesinin yavaşlatılmasında yararlı olduğu gösterilmiştir. Uygun kan basıncı kontrolüne ulaşmak için, bir çok kapsamlı çalışmada gösterildiği üzere, her bir hastada ortalama 2.7 antihipertansif ilaca ihtiyaç duyulacaktır. Hasta uyumunu sağlamak için, hastanın yaşam tarzına uygun ilaç rejimIerinin seçilmesi önemlidir.
Geçmişte diyette protein kısıtlamanın, üremik belirtileri azalttığı savunulmuştur. Günümüzde hayvanlarda ve insanlarda yapılan çalışmalarda, diyette protein kısıtlamanın, böbrek yetersizliğinin ilerleme hızını da yavaşlattığı gösterilmiştir. Önerilen diyetle protein alımı, en az %50’si yüksek biyolojik değeri olan proteinler olmak üzere, 0.60 g/kg/gündür. Eğer hasta bunu kabul etmezse veya tolere edemezse 0.75 g/kg/güne çıkılabilir. Günümüzde böbrek yetmezlikli hastalarda, sodyum, potasyum, fosfor ve protein alımının uygun bir şekilde kısıtlanması ile yapılan iyi bir diyet düzenlemesi mantıklı görünmektedir. Sodyum özellikle hipertansif ve ödemIi hastalarda mutlaka kısıtlanmalıdır. Diyalizin başlangıç zamanında ortaya konmuş malnütrisyon, artmış mortalitenin güçlü bir göstergesidir. Bundan dolayı, protein kısıtlı diyet, hasta gözetim altında tutularak büyük bir dikkatle verilmeli ve tüm çaba yeterli kalori alımını sağlamak için olmalıdır.
KBH olan bir hasta için GFR’deki azalma hızı doğrusaldır. Bundan dolayı, gösterildiği gibi, zamana
karşı liserum kreatinin eğrisi, sıklıkla SDBY’ne ulaşacak hasta oranını öngörebilir. Eğer böyle bir hastada, böbrek yetmezliğinde ani bir hızlanma olursa, böylesi bir hızlanma için ayırıcı tanı, gösterildiği gibi, mutlaka yapılmalıdır. Kronik böbrek yetmezlikli hastalar, akut böbrek yetmezliğine yol açan faktörlere hassastırlar ve bu faktörler hızlı bir şekilde araştırılmalıdır. Gösterildiği gibi, böbrekten atılan birçok ilacın böbrek yetmezlikli hastalarda verilmemesi veya dozunun ayarlanması gereklidir. Hastanede yatan hastalarda, aminoglikozitler en sık suçlulardan biridir. Siklooksijenaz-2 (COX-2) inhibitörlerini de içeren nonsteroid antiinflamatuar ilaçlar, vazodilatatör prostaglandinleri inhibe ederek GFR’yi azaltabilirler ve aynı zamanda akut interstisyel nefrite yol açabilirler. Radyokontrast maddeler, hastanede yatan hastalarda, akut böbrek yetmezliğine veya kronjk böbrek yetmezliği zemininde gelişen akut böbrek yetmezliğine neden olabilirler. Kontrast maddelerin indüklediği akut böbrek yetmezliği için risk faktörleri, volüm eksikliği ve hali hazırda mevcut olan böbrek yetmezliğini içerir. Yüksek riskli hastalara işlemden önce ve sonra 8-10 saat normal salin (%0.9) veya 50 mEq/L sodyum bikarbonat ilaveli %0.45 salin ile intravenöz sıvı verilmelidir. İzoozmolar kontrast maddeler yüksek ozmolar ajanlardan daha az toksiktir ve verilecek kontrast madde hacmi de en aza indirilmelidir. Son zamanlarda yapılan çalışmalar, kontrast madde verildiği gün ve bir öncekj gün, günde 2 defa 600 mg verilen N-asetil-sisteinjn koruyucu rolü olduğunu göstermektedir ve kontrast maddenin yaptığı hasarda reaktif oksijen radikallerinin bir roloynadığını işaret etmektedir.
Böbrek yetmezlikli hastalar, sıklıkla GFR ıo mL/dk’ nın altına düştüğünde semptomatik olurlar. Ürerm, vücutta her bir organ sistemini etkileyen bir sendromdur. Üremik sendrom, tek bir ürermk toksinin etkjsinden çok, vücuttan uzaklaştırılamayan molekülleri, önemli hormonların eksikliklerini ve metabolik faktörleri içeren çeşitli unsurların bir bileşkesidir. Üre, yorgunluk, bulantı, kusma ve başağrısı gibi belirtilere neden olabilir. Ürenin yıkım ürünü olan siyanat, lipoproteinlerin ve peptitlerin karbamilasyonuna neden olabilir ve birçok organda fonksiyon bozukluğuna yol açan etkileri vardır. Ekzojen veya· endojen protein metabolizmasının ürünleri olan guanidinler, böbrek yetmezliğinde artar. Bu ürünler, böbrekte CX1 hidroksilaz aktivitesini inhibe edebilirler ve kalsitriol üretiminde azalmaya ve sekonder hiperparatiroidizme yol açabilirler. Yüksek parathorınon düzeyleri, üreminin çeşitli bulgularında, özellikle kardiyomiyopatide ve metastatik kalsifikasyonlarda, olaya katılır. Böbrek yetmezlikli hastalarda mikroglobülin birikimi, nöropati, karpal tünel sendromu ve eklemlerde amiloid birikimi ile ilişkilidir.
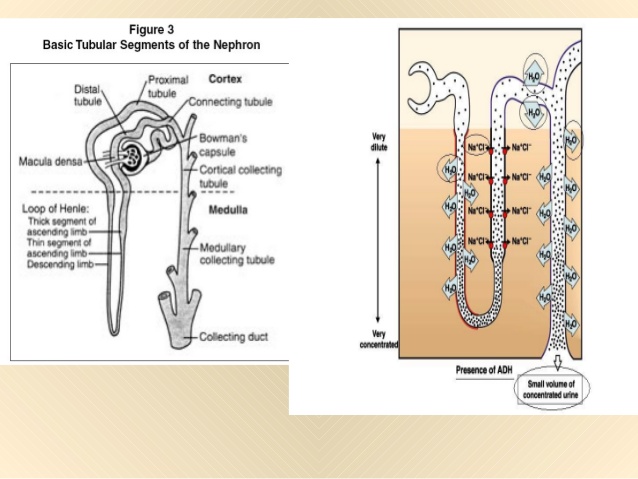
Böbrek yetmezlikli hastalarda, kardiyovasküler hastalıktan kaynaklanan ölüm, aynı yaştaki popülasyondan 3.5 kez daha fazladır. Kalp hastalığı, üremili hastalarda ölümlerin yarısından fazlasından sorumludur. Diyalize başlayan hastaların %60’ ından fazlasında sol ventrikül hipertrofisi, dilatasyon, sistolik veya diyastolik fonksiyon bozukluğu gibi ekokardiyografik bulgular saptanır. Anemi ve hipertansiyon, sol ventrikül hipertrofisine ve konjestif kalp yetmezliğine katkıda bulunur. Sekonder hiperparatiroidizm, miyokardda kalp kapaklarında ve arterlerde metastatik kalsifikasyonlara neden olabilir. Hızlanmış aterogenez, bu hasta grubundaki yüksek sıklıktaki koroner arter hastalığından ve anjiyoplastiden sonra yüksek oranda tekrar eden koroner arter stenozundan sorumludur. Perikardit, üremili hastalarda diyalize başlamadan önce meydana gelebilir. Ek olarak, sıklıkla yetersiz diyaliz ile ilişkili olarak hali hazırda diyaliz uygulanan hastalarda da gelişebilir.Diyalize başlama veya yeterli diyaliz ile sıklıkla perikardit düzelir.
Gastrointestinal bozukluklar, üremik sendromun en erken ve en sık bulguları arasındadır. Böbrek yetmezlikli hastalar sıklıkla ağızda bir metalik tat hissinden ve iştah kaybından yakınırlar. Daha sonra, diyalize başladıktan sonra düzelen iştahsızlık, bulantı, kusma ve kilo kaybı gelişir. Gastrit, peptik ülser, arteriyovenöz (AV)-malformasyonlar ve ek olarak trombosit fonksiyon bozukluğu gibi birçok patolojik durum gastrointestinal kanamaya yol açabilir.
Santral sinir sistemi bulguları sıktır ve sıklıkla hastalığın erken dönemlerinde, bilişsel fonksiyonlarda ve bellekte değişiklikler ve uyku bozuklukları meydana gelir. Letarji, irritabilite, ensefalopati, asteriksis ve nöbet üreminin geç dönem bulgularındandır ve sıklıkla diyalizin erken dönemde başlanması ile bu bulgular ortaya çıkmaz. Periferik nörolojik bulgular, eldiven-çorap tarzı dağılım gösteren asimetrik duysal nöropati şeklinde kendini gösterir. Periferik motor bozukluk, huzursuz bacak sendromu, düşük el ve düşük ayak ile sonuçlanabilir. Klinik olarak bu hastalarda, distal tendon refleksleri azalmıştır ve vibrasyon duyusu kaybı vardır.
Kalsiyum ve fosfat dengesindeki değişikler ve renal osteodistrofi SDBY’nin en sık bulgularındandır. Hiperparatiroidizm ve vitamin D metabolizmasının bozukluğu sıklıkla bulunur. Hipokalsemi ve hiperparatirodizm, fosfat retansiyonun ve yetmezlikteki böbrekte D vitaminin en aktif formu olan kalsitriol eksikliğine neden olan hidroksilaz aktivitesindeki azalmanın sonucudur. Zaman geçtikçe adaptif paratiroid hipertrofi zararlı olmaya başlar ve kemik hastalığı ve doku kalsifikasyonuna yol açar. Böbrek yetmezliğinde kalsiyum ve fosfat dengesi görülmektedir. Diyaliz tedavisi ile birlikte, fosfat kısıtlanması, fosfat bağlayıcılar, kalsiyum desteği, 1,25 (OH)2 vitamin D ve vitamin D analogları (zemplar ve hectonal) ile hiperparatirodizmin kontrolü mümkündür. Kalsimimetikler, paratiroid bezde kalsiyum duyarlı reseptörleri hedef alan yeni bir ilaç grubudur ve serum kalsiyumunun paratiroid bezini inhibe edici etkilerini artırırlar. Bu etki paratiroid hiperplaziyi inhibe eder.
Eritrosit üretimini düzenleyen ve böbrek tarafından üretilen bir hormon olan eritrapoietin (EPO), böbrek kitlesi azaldıkça ilerleyici bir şekilde azalır. EPO ve demir eksikliği, KBH’da en sık anemi nedenidir. EPO’nun rutin olarak uygulanması anemiyi düzeltir, yaşam kalitesini artırır ve kan transfüzyonu bağımlılığını azaltır. EPO tipik olarak haftada bir verilir. Daha uzun etkili bir şekil olan darbapoetina iki haftada bir verilebilir. Primer olarak trombosit adezyon ve agregasyonundaki bozukluklardan kaynaklanan kanama bozuklukları üremili hastalarda sıktır. Üremik kanama genellikle kriyopresipitat, deamino-(8-D arjinin)- vazapressin, konjuge östrojenler ve diyaliz tedavisiyle kontrol edilebilir.
Tiraid fonksiyon testlerindeki değişiklikler, üremili hastalarda tiroid hastalığının tanısını koymada zarluklara neden olabilir. Sık rastlanan laboratuar bulgular, triiodotironin alımının ve periferde tiroksinin triiyodotironine dönüşümünün bozulmasından kaynaklanan, düşük triiodotironin düzeyi ve normal tiroksin düzeyidir. Tiroidi stimule eden hormon (TSH) düzeyleri sıklıkla normaldir. Bazen tirotropin (salgılatıcı hormon) uyarı testine, üremide tiroid bozukluklarının tanısı için gerek duyulabilir. Enteresan olarak guatr, kronik böbrek yetmezlikli hastaların üçte birinde mevcuttur.
Pituiter-gonadal aksın bozulması, impotans, libido azalması, amenore, sterilite ve anormal uterin kanama ile kendini gösteren seksüel fonksiyon bozukluğu ile sonuçlanabilir. Hiperprolaktinemi, pituiter-gonadal akstaki anormalliklerin bazılarından sorumlu olabilir. Testosteron, östrojen ve progesteron düzeyleri azalmış, folikül stimule edici hormon (FSH), lüteinize edici hormon (LH) düzeyleri normal veya artmıştır. Gebelik, 30ml/dk’dan daha düşük bir GFR’ye sahip kadın hastalarda nadirdir. İmmünolojik Fonksiyonlar SDBY olan hastalarda hem humoral hem de hücresel immün sistemde bozukluklar meydana gelir. Bu hastalar genellikle immunsupresedirler ve enfeksiyonlara hassastırlar.
Böbrek fonksiyonları azaldıkça, diyabetik hastaların çoğunda insülin gereksinimi azalır. Bu değişiklik kısmen sabit bir insülin tedavisi ile iyi kontrol edilen diyabetik bir hastada, sık hipoglisemi ataklarının gelişmesine neden olan, azalmış insülin klirensine ikincilolarak, ekzojen olarak verilen insülinin yarı ömrünün uzamasının birsonucudur. Aynı zamanda, üremili hastalarda periferik insülin direncinin arttığı da bilinmektedir. İnsülin direnci, insüline karşı doku duyarlılığının azalmasına, insülin salgılanmasını ve salınımını bozan metabolik asidoz ve hiperparatiroidizme ikincilolarak meydana gelir. Lipid anormallikleri, böbrek yetmezliğinin erken döneminde sık görülen bir bulgudur. En istikrarlısı plazma trigliserid düzeyinde belirgin bir artış ve total kolesterolde daha az bir artış ile karakterize olan tip IV hiperlipoproteinemidir. Lipoprotein lipaz aktivitesi üremide azalmıştır. Bundan dolayı çok düşük dansiteli lipoproteinin (VLDL), düşük dansiteli lipoproteine (LDL) dönüşümü azalır ve hipertrigliseridemi gelişir. Lipit metabolizmasındaki bu anormalliklerin hızlanmış ateroskleroza ve mezengial proliferasyona ve dolayısıyla böbrek yetmezliğinin ilerlemesine katkıda bulunduğu düşünülmektedir. Seçilecek tedavi ise inflamasyonda ve aterosklerozda güçlü etkileri nedeniyle bir hidroksimetil glutaril koenzim A (HMG-CoA) redüktaz inhibitörüdür.
Bir sarımtırak cilt rengi olan üremik renk, muhtemelen lipokromlar ve kamtenoidler gibi yağda eriyen pigmentlerin vücutta birikmesinin sonucudur. Kaşıntı, böbrek yetmezlikli hastaların sık rastlanan bir yakınmasıdır. Üremik renk sıklıkla diyalize, hiperparatirodizmin kontrolüne, kalsiyum ve fosfat dengesinin düzeltilmesine ve bazen gerekli olan ultraviyole ışın tedavisine yanıt verir. İyi tedavi edilen böbrek yetmezliğinde nadiren görülen kalsiflaksi, ciddi hiperparatiroidizmin varlığında, serum kalsiyum ve fosfat çarpımı 70 mgldL’yi aşan hastalarda ağrılı cilt kalsifikasyonundan kaynaklanır. Tırnak bulguları, distal tırnak yatağının kırmızı, pembe veya kahverengimsi renk alması, soluk tırnaklar ve splinter hemorajiler ile karakterizedir. Özellikle alt ekstremitelerde başlayan cildin kalınlaşması ve fibrozisi meydana gelebilir. Bu duruma “nefrojenik fibraze dermatopati” denir ve yüzün göreceli olarak az tutulması ile sklerodermadan ayrılır.
RRT seçeneğinin planlanması için böbrek yetmezliğinin erken dönemlerinde ve üremik semptomJarın ortaya çıkmasından önce hasta ile konuşulmalıdır. Günümüzde diyalize başlamak için kıstas, GFR’nin 15 mL/dk’ ye veya altına düşmesidir. Kreatininin tubüler sekresyonu nedeniyle, ilerlemiş böbrek yetmezliğinde kreatinin klirensi, mevcut GFR’ den daha yüksek olarak hesaplanır. GFR’nin daha doğru bir şekilde hesaplanması, kreatinin ve üre klirensinin ortalaması ile yapılabilir. Diüretiklere dirençli hipervolemisi, metabolik asidozu, perikarditi, dirençli hiperkalemisi, inatçı gastrointestinal belirtileri veya ensefalopatisi olan hastalarda kreatinin klirensi 15 mL/dk’den fazla olsa bile diyalize başlanmalıdır. RRT’nin seçimi büyük oranda hastanın fiziksel ve sosyodemografik özelliklerine bağlıdır. Hastaların çoğu hemodiyaliz veya periton diyalizi ile başlar. Daha iyi bir hayat kalitesi, daha yüksek sağ kalım oranları ve hastanın eski sağlıklı haline kavuşması için bir şansı olması nedeniyle böbrek nakli teşvik edilmektedir.
Seçilen RRT ülkeden ülkeye farklar gösterir. Hemodiyaliz, ABD’deki hastalar için en sık tercih edilen RRT olmaya devam etmektedir. Şekil 32-6’da gösterildiği gibi, kan geçici veya kalıcı bir damar ulaşım yolundan alınır, bir diyalizör içinde birbirine sarılmış çok sayıda ince borucuklardan oluşan tüp içine verilir. Bu ince borucuklar, biyouyumlu yarısentetik maddelerden yapılan yarı geçirgen membranlardır. Bu membranların difüzyon ile konsantrasyon gradyentine bağlı olarak küçük moleküllerin değişimine izin verme yetenekleri vardır. Diyaliz solüsyonu kan akışına karşı yönde hareket eder ve böylece ters akım ile değişim mümkün olur. Bu solüsyon, sodyum klorür, bikarbonat ve değişik konsantrasyonlarda potasyum içerir. Membranlar aracılığıyla gerçekleştirilen difüzyon ile konsantrasyon gradyentine göre hareket eden üre, potasyum, organik asitler gibi düşük molekül ağırlığı olan maddelerin vücuttan uzaklaştırılması sağlanır. Sıvı uzaklaştırılması, transmembran hidrostatik basıncın ayarlanması ile elde edilen ultrafiltrasyon ile yapılır.

SDBY’de, hemodiyaliz yapan ortalama bir hasta, toksinIerin yeterli bir şekilde uzaklaştırılması için hastada 3 kez 4 saat diyalize gereksinim duyar. Diyaliz tedavisi ile ilişkili tipik komplikasyonlar, hipotansiyon ve kas
kramplarıdır. İki diyaliz seansı arasında aşırı kilo alımından kaçınma ile bu komplikasyonlar en aza indirilebilir. Bu işleme aralıklı diyaliz denir. Bu tedavi, diyaliz makinesine damar ulaşım yolundan yaklaşık 400 mL/dk’ lik bir kan akımı gerektirir. İki seans arasında kazanılan tüm sıvı kısa bir sürede uzaklaştırılır. Ortalama 3-4 litre sıvı uzaklaştırılması 4 saatte yapılır. Bu da hastaları hipotansiyona eğilimli yapar. .
Akut böbrek yetmezliğinde, hasta yoğun bakım ünitesinde ise, sürekli venövenöz hemodiyaliz (SVVHD) de denilen sürekli hemodiyaliz seçeneği kullanılabilir. SVVHD’de 100 ml/dk gibi daha yavaş bir akım hızı ile geniş bir zaman diliminde sıvı uzaklaştırılması için 24 saat diyaliz yapılır. Bu seçenek hemodinamik olarak stabil olmayan kritik hastalarda iyi tolere edilir ama özel bir makine gerektirir. Düzenli aralıklı diyaliz makinelerin kullanıldığı, devamlı düşük etkinlikli diyaliz (DDED) denilen bir hibrid seçenek de kullanılabilir. Hipotansiyondan kaçınmak için, 200 rnL/dk’lık bir akım hızı ve yaklaşık olarak 8-12 saat süreyle diyaliz yapılır. DDED, SVVHD işlemi için yoğun bakım ünitesinde çalışan personel ve yeni bir makine satın alma zorunluluğunu giderir.
Diyaliz için kullanılan kateterler, yüksek enfeksiyon oranları ile ilişkilidir. Geçici kateterler santral venIere yerleştirilir ve kısa bir süreyle kullanılabilirler. Bu kateterler internal juguler, subklavyen veya femoral venIere yerleştirilebilirler. Kalıcı kateterler, tüp duvarının dışında bulunan bir keçeye sahiptirler ve internal juguler vene girmeden önce, göğüs duvarı cildinin altına bir tünel yapılarak yerleştirilirler. Keçe, cilt altı dokuda lokal fibrozise neden olur ve böylece kateter içine cilt florasının ulaşmasını engeller ve enfeksiyon olasılığını azaltır. Arteriyovenöz (AV) fistüller ve AV greftler gibi kalıcı damar ulaşım yolları, yüksek akım hızı sağlamaları ve daha düşük enfeksiyon riskleri nedeniyle tercih edilirler. AV fistüllerin damar ulaşım yolunda yetersizliğe neden olan pıhtı veya stenoz gelişme olasılığı daha düşük olduğu için, AV greftlere tercih edilir.
Periton d)yalizi, peritoneal kapillerin hemodiyaliz filtresine benzer bir yarı geçirgen membran gibi hareket ettiği bir RRT tipidir. Bu tekniğin, hemodiyalizdeki gibi diyaliz ünitesinde uzun bir süre geçirilmemesi, sıkı bir diyet gerektirmemesi ve hastaların çoğunun çalıştığı işlerine geri dönmesi ile hemodiyalizden daha iyi bir iyileştirme olanağı sağlaması gibi bazı avantajları vardır. Rezidü böbrek fonksiyonları daha uzun bir süre (örneğin 1-2 yıl Gibi) sürdürüldüğü için, mortalite ve morbiditeyi azaltır. Sürekli ayaktan periton diyalizinde, 2-3 litrelik diyalizat, değişik sürelerle peritoneal kavitede kalır ve günde4-6 defa değiştirilir. Sürekli siklik periton diyalizi, hastanın gece boyunca diyalizatın peritoneal kavitede daha kısa süre kaldığı ve daha düşük diyalizat volümleri ile diyalizin yapıldığı bir “cycler” denilen bir makineye bağlandığı bir periton diyalizi yöntemidir. Bu yöntem, hastaya gün boyunca aktif bir şekilde çalışma olanağı sağlar. Bu yöntemde yeterli klirense ulaşmak için spesifik hastalara uyarlamak için birkaç değişiklik yapılabilir. Çeşitli solütlerin uzaklaştırılma oranları, konsantrasyon gradyentine, yüzey alanına ve o solüte periton membranının geçirgenliğine bağımlıdır. Daha küçük moleküller kolaylıkla peritoneal membrandan geçerler ve ultrafiltrasyon oranlarından etkilenirler. Ultrafiltrasyona diyalizattaki dekstroz konsantrasyonu artırılarak ulaşılır. Periton diyalizinin iki temel dezavantajı, peritonit ve vücut kitlesi fazla olan hastalarda yeterli klirense ulaşmada zorluktur. Peritonit en sıklıkla ayaktan intraperitoneal antibiyotiklerle tedavi edilir. Bazı peritonitli hastalarda kateterin çıkarılması endike olur (örneğin antibiyotiklere yanıt vermeyen bakteriyel peritonit ve mantar peritoniti gibi). Ek olarak, yetersiz diyalize neden olan membran geçirgenliğinde zamanla bir bozulma da meydana gelir. Bu gibi hastalarda hemodiyalize geçmek gerekir.
Böbrek nakli tercih edilen bir RRT seçeneğidir. 1983’de siklosporin bulununca, kadavra vericilerden böbrek nakli için başarı oranları belirgin bir şekilde yükselmiştir. Azatiyoprin ve steroid ile %65 olan bir yıllık greft sağ kalımı %85-90’lara çıkmıştır. Rapamisin, mikofenolatmofetil, takılimus ve antiinterlökin 2-reseptör antikorIarını (daklizumab ve basiliksimab) içeren daha yeni immunsupresif ilaçların kullanıma girmesine ikincilolarak akut rejeksiyon sıklığında bir azalma olmuştur. Bu gelişmeler uzun dönem allogreft sağkalımında bazı iyileşmelere olanak sağlamıştır.
Kadavra vericiye karşı akrabadan veya akraba dışı canlı vericiden böbrek naklinin avantajları ve dezavantajları anlatılmıştır. Kadavradan organ temini talebi karşılamadığı için, canlı vericiye ihtiyaç artmıştır. Herhangi bir hastalığı olmayan ve eş gibi alıcı ile yakın duygusal bağı olan akraba dışı vericiler böbrek vericisi olarak uygundur. Bu akraba dışı vericilerden alınan greftlerin sağkalımı, daha düşük insan lökosit antijen (HLA) uyumuna rağmen, kadavra vericiden alınan greftlerin sağ kalımından daha iyidir. Canlı veya kadavra vericiden böbrek nakli sadece ABO kan grubu uyumu olduğu zaman yapılmalıdır. Akraba vericiden yapılan böbrek naklinin temel avantajları, daha az iskemik hasar ve doku uyumunun fazla olmasıdır.
Greft rejeksiyonuna karşı proftaksi ve greft rejeksiyonunun tedavisi, başarılı böbrek naklinin kalbidir. 1960’lı yıllardan beri, böbrek nakli için immunsupresif ilaçlar dikkate değer bir gelişme göstermiştir. İmmunsupresyon için tüm protokollerde amaç, lenfosit hücre döngüsünün engellenmesidir. Antilenfosit ilaçlar ile verilen veya bu ilaçlar olmaksızın uygulanan azatiyoprin ve steroidler, 1960’lı ve 1970’li yıllarda klinik supresyonun temeli olmuştur. 1980’li yılların başlarında siklosporinin kullanıma girmesinden beri, immun sistemi baskılayan ilaç sayısı gittikçe artmıştır. Bu ilaçlar spesifik etkileri vasıtasıyla, ciddi toksik etkileri olmadan erken ve geriye dönüşümsüz greft rejeksiyonlarından hastaların çoğunu korumada başarılı olmaktadırlar. En sıklıkla kullanılan immunsupresif ilaçların bazılarının etki mekanizmaları gösterilmektedir. Karaciğerde sitokrom p-450 sistemi, siklosporin, takrolimus ve rapamisin metabolizması için esansiyeldir. Bu sistemi indükleyebilen veya inhibe edebilen herhangi bir ilacın alınması veya alınırken kesilmesi durumunda, bu ilaçların düzeylerinde belirgin değişikler görülebilir. Siklosporin, hücre siklusunun GO ve Gi fazında lenfositleri inhibe ederek spesifik bir immunsupresif aktivite gösterir. Siklosporinin en önemli yan etkilerinden bazıları listelenmiştir ve bu yan etkiler dozun uygun olarak azaltılmasına çok iyi yanıt verirler. Bu etkilerin en önemlisi, sıklıkla azalnuş glomerüler kan alumına ikincil gelişen nefrotoksisitedir. Takrolimus, siklosporininkilere benzer etki ve yan etkilere sahiptir ama hiperglisemi ve artmış nefrotoksisite eğilimi gibi ek problemlere sahiptir.
T lenfositler, insan vücudunda yaşarlar ve yabancı antijenler, özellikle klas 2 histokompatibilite antijenleri başta olmak üzere, HLA antijenleri ile birlikte sunuldukları zaman, bu yabancı antijenleri tanıma yeteneğine sahiptir. Alıcının T helper lenfositleri, nakledilen böbrekte dendritik hücreler veya diğer antijen sunan hücreler tarafından sunulan yabancı HLA klas II antijenleri tanırlarsa, lenfosit aktivasyonu na neden olurlar. Aktive sitotoksik lenfositler, nakledilen böbreğin tubülointerstisyel bölgesine saldırıya geçerler ve sonuçta tubülit gelişir. Klinik olarak akut rejeksiyon, nakledilen böbrekte duyarlılık, serum kreatininde yükselme, oligüri ve bazı olgularda ateş ile kendini gösterir. Böbrek fonksiyonlarının yakın izlemi, herhangi bir klinik semptom ve bulgu ortaya çıkmadan önce, serum kreatininde yükselmenin saptanıp, akut rejeksiyonun erken dönemde saptanmasına olanak sağlar. Akut rejeksiyon ataklarının uzun dönem greft sağkalımı üzerine negatif yönde katkısı vardır. Akut hümoral rejeksiyon, böbrek içi arterleri tutar ve kötü bir prognoza sahip olan vaskülite neden olur. Rejeksiyonun bu tipi sıklıkla steroidlere dirençlidir, bundan dolayı tedavide antilenfosit tedavi verilmesi gerekir
Enfeksiyonlar, böbrek nakli alıcılarında kardiyovasküler hastalıktan sonra, ikinci sıklıkta ölüm nedenidir. Böbrek nakli alıcıları, sık görülen toplumdan kazanılmış bakteriyel ve viral enfeksiyonlara ek olarak, immun sistemi normal kişilerde normalde ciddi bir hastalığa neden olmayan çeşitli viral, fungal ve diğer fırsatçı enfeksiyonlara da hassastırlar. Neyse ki bu enfeksiyonların görülme zamanı önceden bilinmektedir. Nakilden sonra enfeksiyonların görülme zamanı ve her bir enfeksiyonun spesifik bulgularının bilinmesi erken tanıya ve doğrulama testlerinin sonucu çıkana kadar acil ampirik tedaviye yardımcı olur. Cilt kanserleri (en sıklıkla skuamöz hücreli), böbrek nakli alıcılarında en sık görülen malignite tipidir. Güneş ışığı en belirgin risk faktörüdür ve cilt koruması mükemmel bir koruma sağlar. Sürekli tarama ve agresif tedavi ile metastaz oldukça nadirdir.Böbrek nakli alıcılarında aynı zamanda non-Hodgkin lenfoma ve immun sistemi normal kişilerde nadiren görülen Kaposi sarkomu görülme riski yüksektir. Kanser taraması, nakil sonrası izlemin zorunlu bir parçasıdır. Ayrıca böbreknakli alıcılan, barsak alışkanlığında değişiklik, solunumsal semptomlar, hemalliri, kas-iskelet sistemi semptomlan, cilt değişiklikleri veya kilo değişiklikleri konusunda eğitilmelidirler.