Normal derinin immün savunma mekanizmaları enfeksiyonlara karşı önemli ölçüde direnç sağlar. Derinin sık görülen enfeksiyonları epitel hasarı ile başlatılır. Patojenlerin kan yoluyla deriye yerleşmeleri daha nadirdir. Follikülit ve fronkül gibi bazı yüzeyel enfeksiyonlar lokal olarak tedavi edilebilir. Diğer önemli enfeksiyonlarda (örn. impetigo, sellülit) sistemik antibiyotikler kullanılmalıdır. Fasiit ve miyonekroz gibi derin yumuşak doku enfeksiyonları aynı zamanda cerrahi debritman gerektirir. İntrakraniyal yayılım veya organ fonksiyon kaybı ve sonuç olarak kapalı bölge enfeksiyonlarına yol açabilme riski nedeniyle yüz ve el bölgelerindeki enfeksiyonlarda özellikle agresif tedavi yapılmalıdır.
Derinin yüzeyel yami epidermisten kaynaklanan lezyonları vardır. Veziküller, papüller, püstüller, nodüller ve ülserasyonlar bu kategorideki lezyonlardır Follikülit kıl foliküllerinin yüzeyel enfeksiyonudur. Lezyonlar genelde kaşıntılı olup kırmızı papüller veya püstüller şeklindedir ve dikkatli fizik muayene ile çoğu papülün merkezi görülebilir. Stafilokoklar, mayalar ve nadiren Psödomonas türleri en sık görülen patojenlerdir. Yara bakımı ve sıcak uygulama gibi lokal tedaviler genellikle yeterlidir. Topikal antibiyotik veya antifungal ajanlar da yararlı olabilir. Nötropenik hastalarda görülen dissemine kandidiyazisin deri lezyonları follikülite benzeyebilir. Ayırıcı tanıda deri biyopsisi yardımcı olur; dissemine hastalıkta maya sadece kıl folikülü çevresinde değil kan·damarlarında da bulunur. Fronkül ve karbonküller Staphylococcus aureus’un
neden olduğu subkutanöz abselerdir. Lezyonlar daha çok yüz ve enseyi tutar ve çevresinde seJlüliti olan kırmızı ve hassas nodüJler şeklindedir. Genellikle spontan drene olurlar.
Fronküller nemli ve sıcak kompreslerle tedavi edilebilirler. Fluktuasyon veren daha büyük karbonküller insizyon ve drenaj gerektirir. Eğer hasta ateş ve halsizlik gibi sistemik semptomlara sahipse, birlikte sellülit varsa veya lezyonlar saçlı deride ise oral antistafilokokkal antibiyotikler verilebilir. İmpetigo A grubu streptokokların neden olduğu yüzeyel deri enfeksiyonudur, ancak S.aureus bu bakteriyle birlikte lezyonlarda bulunabilir. İmpetigo primer olarak çocuklarda görülür ve başlangıçta deri yüzeyinde bir vezikül gelişir. Bu vezikül hızla püstüler forma dönüşür ve patlar. İmpetigo için karakteristik olan altın rengi sert bir kabuk oluşur. Bu kaşıntılı lezyonlar çok bulaşıcıdır ve ellerle vücudun diğer bölgelerine yada diğer çocuklara yayılır.
Lezyonlardan yapılan Gram boyamada gram pozitif zincirli koklar (streptokoklar) veya nadiren gram pozitif kümeli koklar görülebilir. Bazı streptokok suşlarının neden olduğu impetigo daha sonra gelişen post streptokoksik glomerulonefritle ilişkili bulunmuştur. İmpetigo herpes simpleks enfeksiyonu ve varisella ile karışabilir. Bu viral lezyonlar da püstüler forma dönüşebilir. Rüptüre olmamış viral vezikül veya püstülün Gram boyamasında genellikle bakteri görülmez. Eğer ayırıcı tanı yapılamamışsa Tzanck testi (veya viral antijenlerin aranması) herpes simpleks veya varisella tanısı koydurabilir. Penisilin genellikle impetigo tedavisinde yeterlidir. Ancak penisilinaz üreten stafilokokların genellikle streptokoklara eşlik etmeleri nedeniyle dikloksasilin gibi penisilinaza dirençli penisilinler de önerilmektedir. Özellikle çocuklarda görülen geniş büllöz lezyonlar S. aureus’un neden olduğu büllöz impetigoyu akla getirmelidir. Bu hastalar penisilinaz dirençli penisilinlerle veya penisilin allerjisi söz konusuysa yeni makrolidlerle tedavi edilmelidir.
Antibiyotik tedavisi enfeksiyonun yayılmasını engeller, ancak poststreptokoksik glomerulonefrit oluşmasını önlemez. Eritema gangrenosum, genellikle nötropenik hastalarda görülen ve P. aeruginosa’nın neden olduğu dissemine gram negatif basil enfeksiyonunun deri bulgusudur. Başlangıç lezyonu etrafında eritematöz bir halo bulunan vezikül veya papüldür. Genellikle 2 cm’ den küçük olmasına rağmen başlangıç lezyonunun çapı 20 cm’yi aşabilir. Kısa süre içinde vezikül açılır ve etrafı eritematöz veya menekşe rengi bir halkayla çevrili nekrotik bir ülsere dönüşür. Aspiratın Gram boyamasında gram negatif basiller görülebilir ve kültürleri genellikle pozitiftir. Lezyon biyopsisinde venöz tromboz görülür ve sıklıkla damar duvannda bakteriler gösterilebilir. çünkü bu lezyonlar gram negatif basil bakteriyemisinin göstergesidir. Tedavi kültür antibiyogram sonuçları çıkana kadar bir arninoglikozidin veya siprofloksasinin üçüncü kuşak sefalosporin, piperasilin veya bir karbapenem ile kombinasyonuyla düzenlenmelidir. Bu ilaç kombinasyonları P. aeruginosa’ya karşı etkilidirler.
Herpes Simpleks Virüs
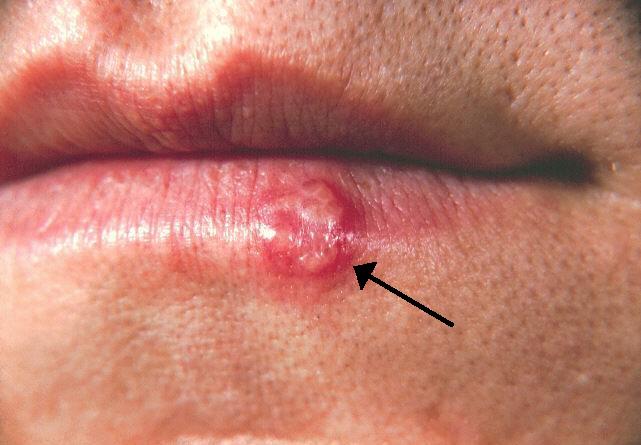
Bu virüsle oluşan enfeksiyonlar ekstraoral ve ekstragenital bölgeler dışında genellikle ellerde görülür. Bu durum sıklıkla sağlık çalışanlarında görülmesine rağmen cinsel temas veya otoinokulasyonun sonucunda da olabilir. Virüs deride ve genellikle tırnak yatağı bileşkesinde ağrılı eritem oluşturabilir (dolarna). Eritem vezikülopüstüler bir lezyona dönüşebilir. Enfeksiyonun her iki aşamasında herpetik dolama bir bakteriyel enfeksiyon la karışabilir (bakteriyel dolama- paronişi). Herpetik ve bakteriyel enfeksiyon ayrımı önemlidir. çünkü herpetik dolarnada insizyon ve drenaj kontrendikedir. Bir parmaktan fazla tutulum varsa yüksek olasılıkla herpetik dolamadır. Paronişinin pürülan merkezine yapılan ponksiyonla elde edilen eksudanın gram boyaması hızlı ve kesin tanı yöntemidir. Herpetik dolama olan olgularda lezyon drene olmadıkça ve süperenfekte olmadıkça bakteri görülemez. Bakteriyel paronişi olgularında halihazırda bakteri görülür. Herpetik dolama atakları görülebilir fakat genellikle primer enfeksiyondan az sıklıktadır. Oral asiklovir, famsiklovir veya valasiklovir tedavisi semptomların süresini kısaltabilir.
Varisella-Zoster Virüs
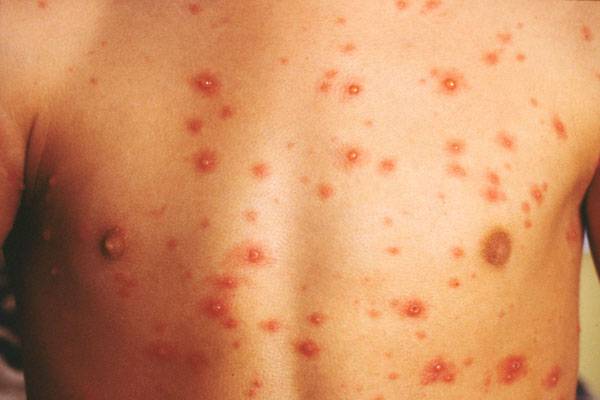
VZV primer enfeksiyonu (su çiçeği) genellikle solunum yoluyla bulaşmasına rağmen enfekte deri lezyonlarına temas yoluyla da bulaşabilir. Viremi sonucu oluşan papül önce vezikül ve püstüle dönüşür, takiben kabuklanma görülür. Lezyonlar gövdede daha belirgindir. VZV enfeksiyonu hemen daima çocukluk dönemi hastalığıdır. Sistemik semptomlar karakteristik lezyonlar gelişmeden 1-2 gün önce görülür, ancak immün sistemi baskılanmış hastalar ve yetişkinlerdeki primer enfeksiyonlar hariç genellikle hafiftir. immün sistemi baskılanmış hastalarda suçiçeği ölümcül sistemik hastalığa neden olabilir. Benzer şekilde sağlıklı yetişkinlerde su çiçeği yaşamı tehdit eden pnömoni gibi ciddi hastalık tablosu oluşturabilir. Klinik tanı döküntülerin tipik görünümüyle konur. impetigo ve follikülitten ayırıcı tanısı püstül içeriğinin Gram boyaması veya Tzanck testi ile yapılır. Yaygın herpes simplex virüs enfeksiyonu immün sistemi baskılanmış konakta veya ekzemalı hastalarda görülür. Viral kültür veya viral antijen taraması herpes zosterle herpes simpleksin ayırıcı tanısında kullanılabilir.
Riketsiyal çiçeği olan çoğu hastada 3-7 gün öncesinde generalize bir döküntü ortaya çıkar ve hastalığı taşıyan enfekte farenin ısırdığı bölgede ülser ya da skar gösterilebilir, ancak yine de bazı olgular suçiçeği ile karıştırılabilir. Resmi olarak eradike edilmiş olmasına rağmen biyoterörizm söz konusu olduğunda çiçek hastalığı, su çiçeğinin ayırıcı tanısında akla gelmelidir. Çiçek hastalığı lezyonları karakteristik olarak su çiçeğinden daha büyük, bazen göbekli ve daha periferal yerleşimlidir. Döküntüler su çiçeğinin aksine hepsi aynı evrededir. immün sistemi baskılanmış çocuklar varicellaya maruz kalırsa zoster immünoglobulini ile proflaksi verilmelidir. Suçiçeği olan immün sistemi baskılanmış kişiler ve ciddi hastalığı olan hastalar asiklovir ile tedavi edilmelidir. Proflaktik olarak komplikasyon gelişme riski olan yetişkinlere (immün yetmezlik, malignite, gebelik) maruziyet sonrası 96 saat içinde varicella zoster 19 verilmesi önerilmektedir. VZV enfeksiyonuna karşı aktif immünizasyon Amerika Birleşik Devletlerinde tüm çocuklara ve duyarlı yetişkinlere tavsiye edilmektedir.
Primer enfeksiyondan sonra VZV dorsal kök gangliyonlarının duyu nöronlarında latent evrede kalır. Enfeksiyon reaktive olarak zoster sendromuna yol açabilir.( herpes zoster) Döküntüden birkaç gün önce etkilenen sinir köküne yayılan ağrı olur. Ağrı tutulan dermatoma bağlı olarak plörezi, myokard enfarktüsü veya safra kesesi hastalığını taklit edebilir. Fizik muayene sırasında hafif dokunma ile nahoş bir his şeklinde ortaya çıkan duyu kaybı erken zoster enfeksiyonunun bir işareti olabilir. Tek taraflı dermatomal yayılımdaki papül ve veziküllerin varlığı tanıyı doğrular. Belirli bazı dermatomların herpes zoster enfeksiyonu özel bir öneme sahiptir; Ramsey-Hunt Sendromu sıklıkla tek taraflı yedinci kranial sinir (fasiyal sinir) paralizisi ile ilişkili olup genikülat gangliyonu tutulması sonucu kulak kanalı ve timpanik membranın ağrılı erüpsiyonuyla ortaya çıkan bir enfeksiyondur. VZV sıklıkla korneada lezyonlara neden olan beşinci kraniyal sinirin (trigeminal sinir) ikinci dalını da tutabilir. Bu enfeksiyon duyma kaybına yol açtığı için mutlaka sistemik asiklovir ile erken tedaviye başlanmalıdır. Burun ucunda veziküller görülmesi olası oftalmik tutulum için bir ipucudur. Dermatomal zoster genellikle sağlıklı yetişkinlerin hastalığıdır. Yine de immün sistemi baskılanrmş hastalar (örn. HIVenfeksiyonu olan hastalar) bu virüsün reaktivasyonu için yüksek risk altındadırlar.
Zoster hastalarından enfeksiyona özgü anlamlı bulguların veya tekrarlayan epizodların olmadığı durumlarda dikkatli bir anamnez alınmalı ve fizik muayene yapılmalıdır. Bu hastalarda malignite veya immün yetmezlik açısından ileri araştırmaya gerek yoktur. Yaşlılarda, immünkompetan kişilerde postherpetik nevralji (şiddetli, uzamış, yanık tarzında ağrı, tutulan dermatomda nadiren bıçak saplanır gibi geçici ağrılar) 1-2 yıl devam edebilir ve fonksiyon kaybına yol açabilir. Akut dönemde kısa süreli kortikosteroid (prednisolon, 40-60 mg, 3-4 haftadan fazla) tedavisi akut nörotik ağrı süresini kısaltır, ancak postherpetik nevralji gelişimini engellemez. İlk 72 saatte valasiklovir, famsiklovir gibi antiviral ilaçlarla tedaviye başlanması lezyonların gerilemesini hızlandırır ve postherpetik nevralji gelişmesini azaltabilir.
Kutanöz Mikobakteriyal ve Fungal Hastalıklar
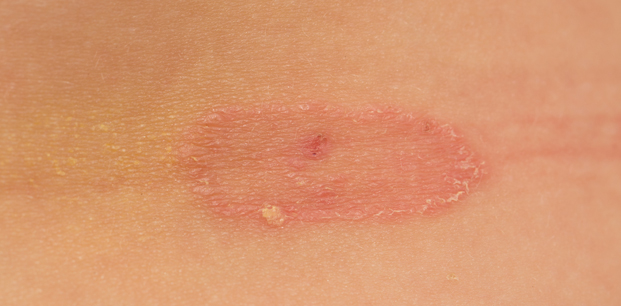
Mikobakteriler ve mantarlar genellikle papüler, nodüler, ülsere, kurutlu lezyonlar veya bunların kombinasyonu şeklinde kutanöz enfeksiyonlara yol açabilir. Mycobacterium marinum balık tutan yada balıkla teması olan kişilerin kollarında asendan lenfatik kanallar boyunca enflamatuvar nodüllere neden olabilir. Benzer lezyonlar bahçıvanlarda Sporothrix schenckii enfeksiyonlarında da görülebilir. Blastomyces dermatitidis ve Coccidioides immitis deri nodülleri veya ülserasyonlara neden olan diğer mantar türleridir. Genel bir kuralolarak, kronik enfamatuvar nodül, kurutlu lezyon veya bası yarası dışında iyileşmeyen ülserasyon, vasküler yetmezlik veya venöz stazda biyopsi yapılmalıdır. Mikobakteriler ve mantarlar asit-fast, gümüş boyama ve uygun kültürlerle dikkatli bir şekilde araştırılmalıdır. Özelleşmiş laboratuvarda polimeraz zincir reaksiyonu ile gen amplifikasyonu etken mikroorganizmayı hızlı bir şekilde göstermek için kullanılabilir.
Derinin ÜIseratif Lezyonları
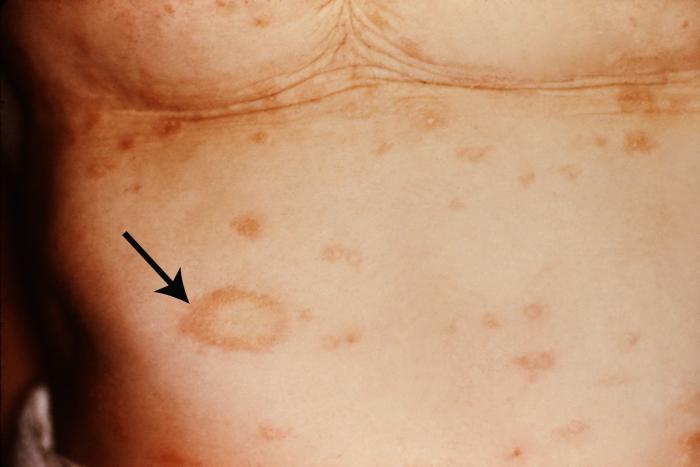
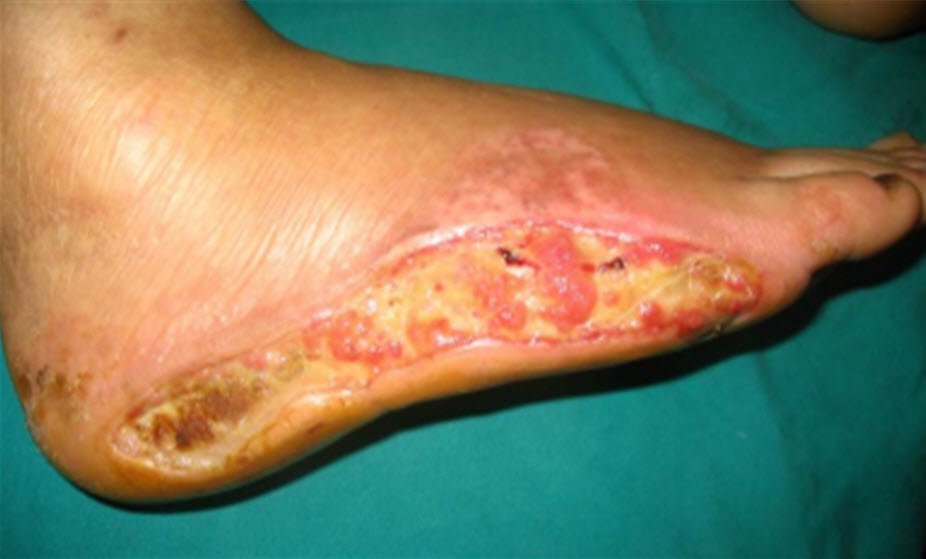
Çoğu deri ülserlerinin patogenezindeki temel faktör vasküler yetmezliğin varlığıdır. Bu lezyonların mikrobiyal enfeksiyonları sekonderdir, ancak sıklıkla yumuşak doku ve kemiğe yayılır. Bası yaraları hareket kısıtlığıolan kişilerin ağırlık taşıyan noktalarda ortaya çıkar. Felçli, kuadriplejik, paraplejik veya sırtüstü yatan komadaki hastalarda sakrumda, sırtta ve topuklarda hızlı bir şekilde deri nekrozu gelişir. Çünkü ağırlık taşıyan bölgelerdeki basınç lokal perfüzyon basıncını aşabilir. İmmobil hastalarda femurun büyük torakanteri üzerinde ülserasyon oluşur. Deri soyulmaya başladığında bakteriler nekrotik dokulara yerleşerek basınca bağlı gelişen nekrozun artmasına neden olur ve enfeksiyon derin dokulara ilerler. Enfekte bası yaraları sıklıkla ateşe neden olur ve nadir de olsa debil hastalarda bakteriyemiye neden olur. Nekrotik membran bazı olgularda derin bir enfeksiyonu saklayabilir. Bu nedenle bası yarasının derecesi steril eldiven ile araştırmalı ve daha derin enfeksiyonlar için olası bölgelere steril iğne ile ponksiyonlar yapılmalıdır. Nekrotik materyal debride edilmeli, ülserasyonlara topikal antiseptikler uygulanmalı ve doku basıncı azaltılmalıdu. Bakteriyemi, oste- L omyelit veya yaygın sellülit varlığında sistemik antibiyotikler verilmelidir. Anaeroblar ve gram negatif basiller ( en sık izole edilen mikroorganizmalardır. Mobilize olabilecek geniş ülseri olan hastalarda deri grefti ile tamirat yapılabilir. Sık pozisyon değişimi ve immobilize hastalardaki basınç bölgelerinin araştırılması uzun dönemde tedaviden daha etkilidir. Basıncı yayan özel yatakların kullanımı immobilize hastalarda kısmen yararlı olabilir.
Staz ÜIserleri
Alt ekstremitelerde ödemi olan hastalar deri bütünlüğünün bozulması ve staz ülseri oluşması açısından risk taşırlar. Bu ülserler sekonder olarak enfekte olabilirler, ancak sellülit gelişmedikçe sistemik antibiyotikler gerekli değildir ve asıl tedavi ödemi azaltmaya yöneliktir.
Diyabetik ÜIserler
Diyabetik hastalarda genellikle ayak ülserleri gelişir. Periferal nöropati basıncın ayağın uygun olmayan bölgelerine dağılmasına neden olabilir ve his bozukluğu sonucunda yabancı cisimlere basma veya ayakkabı vurması ile sonuçlanabilir. Metabolik kontrolün kötü olması, gelişen mikro ve makro anjiyopati ülserlerin tam olarak iyileşmesine engelolur. Anaeroblar ve gram negatif basillerin neden olduğu sekonder enfeksiyonlar hızlı bir şekilde kemik ve yumuşak dokuya yerleşir. Bu olumsuz tablo çok titiz ayak bakımı, çıplak ayakla yürümekten kaçınma, uygun ayakkabı kullanırm ve ayakkabı giyilmeden önce içerisinin kontrol edilmesiyle önlenebilir. Diyabetik ülserler geliştiğinde hasta dikkatli bir şekilde muayene edilmeli, yatak istirahati ve topikal anti septikler uygulanmalıdır. Anaeroblara ve gram negatif basillere etkili sistemik
antibiyotikler yüzeyel ve temiz yaralar dışında tüm ülserler için kullanılabilir. Çoğu kez bu tedavilerin hastaneye yatırılarak uygulanması önermektedir. Agresif tedavi yaklaşırm yapılmalıdır çünkü eğer ülser tedavi edilmeden bırakılırsa veya tam olarak tedavi edilmezse zaman içerisinde ayağın proksimal kemiklerini ve diğer yumuşak dokuları da etkileyebilir. Tüm ayağın etkilendiği böyle durumda amputasyon yapılmaksızın enfeksiyonun eradike edilmesi zor olabilir.
DERiNiN DiFFÜZ LEZYONLARI
Erizipel
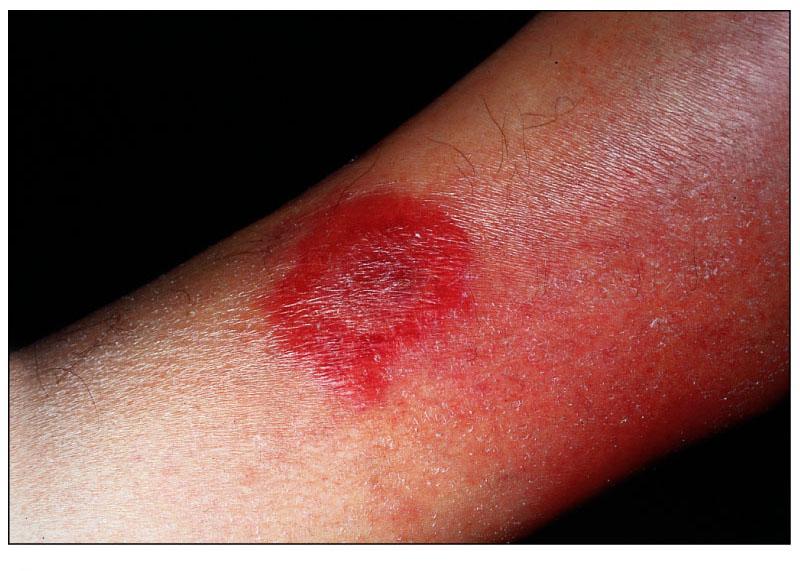
Erizipel derinin yüzeyel tabakalarının enfeksiyonu olup genellikle A grubu streptokoklarca oluşturulur. En sık yüz bölgesini tutan bu enfeksiyon primer olarak çocuk ve yaşlılarda görülür. Erizipel parlak kırmızıdan menekşe rengine doğru ilerleyen ve keskin demarkasyon hattına sahip bir lezyondur. Bu keskin demarkasyon hattı erizipeli sınırları tam olarak belirgin olmayan ve sağlam deriyle aynı hizada olan seııülitten ve diğer derin doku enfeksiyonlarından ayırır. Ateş genelde görülür, ancak bakteriyerlli nadirdir. Bazı olgularda patojen, eritem kenarından alınan biyopsi veya aspirasyon materyalinden izole edilebilir. Penisilin 2-6 MÜ/gün dozunda küratiftir, ancak lezyonun iyileşmesi zaman alır.
Sellülit
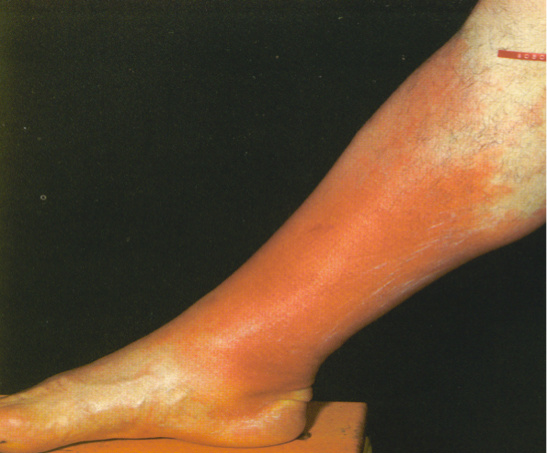
Sellülit derinin daha derin tabakalarının enfeksiyonudur. Enfeksiyon gelişimi için predispozan faktör olan venöz stazın bulunduğu alt ekstremitelere daha çok yerleşir ve lenfatik drenajı bozarak tekrarlayan enfeksiyonlara neden olur. Sellülit genellikle normal deri bariyerinin bozulmasını takiben ortaya çıkar. Laserasyonlar, küçük abseler, kene ısırığı (Borrelia burgdorferi’nin neden olduğu eritema kronikum migrans) veya yüzeyel fungal enfeksiyonların neden olduğu ayak parmakları arasındaki küçük çatlaklar ağrı, şişlik ve ısı artışının başlangıcından daha önce saptanabilir. Üşüme titreme olmasına rağmen bakteriyemi nadiren gösterilebilir. Eritemin lineer çizgilenmesi ve hassasiyet lenfatik yayılımı gösterir. Bölgesel lenf nodu büyümesi ve hassasiyet sıktır. Eritemli alanlar ve hassasiyet enfeksiyon hattının birkaç santim proksimalinde de görülebilir ve olası subkutanöz lenfatiklere yayılınıın bir bulgusudur. Baldırdaki sellüliti tromboflebitten ayırmak zordur. Baker kist rüptürü veya enflamatuvar artrit de baldır sellülitini taklit edebilir. Eklernlerin pasif hareketiyle ortaya çıkan ağrı artriti düşündürür, halbuki Baker kist rüptüründen sonra eklem muayenesi göreceli olarak daha ağrısızdır. Lenf nodu büyümesi ve lenfatik yayılım gerçekte sellülit tanısını doğrular. çoğu alt ekstremite sellülitinin etkeni A grubu beta hemolitik streptokoklardır (daha az sıklıkta B, C veya G grubu streptokoklar), ancak S. aureus ta etken olabilir. Gram negatif basiller nötropenik ve diğer immün yetmezlikli hastalarda sıklıkla seııülite neden olabilir. Yüz veya üst ekstremitelerdeki sellülit özellikle çocuklarda görülür ve Haemophilus injluenzae etken olabilir. Diyabetik hastalarda streptokoklar ve stafilokoklar sellülitin önde gelen etkenleridir. Bununla birlikte sellülit derinin enfekte ülserlerine bağlı olarak oluşmuşsa anaerobik bakteriler ve gram negatif basiller olasılıkla etkendir. Kedi ya da köpek ısırığından sonra Pasteurella multocida veya diğer fakültatif anaeroblara bağlı sellülit gelişebilir.
Mesleki maruziyet genellikle ellerde ağrılı sellülite neden olabilir. Erizipeloid seııülit (Erysipelotrix rhusiopathiae) en sık balık veya etle uğraşanlarda görülür ve yüksek doz penisiline (12-20 MÜ/gün) cevap verir. Tatlı su maruziyeti aeromonas türleriyle ve tuzlu su maruziyeti agressif seyirli vibrio türleriyle (özellikle V. Vulnificus) sellülite neden olur. Üçüncü kuşak sefalosporinler genellikle bu potansiyel ölümcül enfeksiyonların tedavisinde etkilidir. Sellülitte erizipelde olduğu gibi enfeksiyon hattından iğne aspirasyon kültürü ve kan kültüründe patojen nadiren gösterilir. Toksik görünümlü veya immün yanıtı bozan bir altta yatan hastalığı olanlar hastaneye yatırılmalıdır. Sellülit nafsilin gibi S. aureus’a etkili semisentetik penisilinlerle veya metisilin direncinin yüksek olduğu bölgelerde vankomisinle tedavi edilmelidir. Eğer hemofilus enfeksiyonu düşünülürse ampisilin sulbaktam genellikle etkilidir. Ayak ülseri komplikasyonu olarak sellülit olan diyabetik hastalar anaerob ve enterik gram negatif basillere etkili ampisilin-sulbaktam gibi ilaçlarla tedavi edilmeli ve diyabetleri kontrol altına alınmalıdır. Ülseri olan hastalarda osteomiyeliti dışlamak için radyolojik çalışmalar yapılmalıdır. Venöz drenajı artırmak için etkilenen ekstremite elevasyona alınmalıdır. Sellülitten korunma venöz stazın ve ödemin azaltılması hedeflenerek sağlanabilir. Tekrarlayan sellüliti olan hastalar antibiyotik proflaksisinden ve eğer varsa venöz stazın çözülmesinden yarar görebilir.
Yumuşak Dokunun Gaz içeren Enfeksiyonları
Deride palpasyonla krepitasyon olması içinde gaz olduğunu gösterir. Bu durum genelde anaerobik bakteriyel metabolizmayı göstermesine rağmen, subkutanöz gaz ventilatör ilişkili barotravma veya açık yaralara hidrojen peroksit uygulamasından sonra bulunabilir. Yumuşak doku enfeksiyonlarının seyrinde krepitasyonun varlığı klostridiyalar gibi gaz üreten anaerop bakteriler veya streptokoklar ve gram negatif basiller gibi fakültatif bakterilerin etken olduğunu gösterir. Krepitasyon saptanmadan önce radyografiyle gaz nadiren gösterilir. Manyetik rezonans görüntüleme yumuşak dokudaki gazı göstermede diğer tekniklerden daha duyarlıdır. Dokuda gazın varlığı nekrozun büyüklüğünü ve debritman gereksinimini belirleyebilmek için acil cerrahiyi gerektirir. Kas tutulumu miyonekroz tanısını koydurur (daha sonra tartışılacak). Bu olgularda geniş debritman yapılması zorunludur. Klostiridyal sellülitte yaygın krepitasyon görülmesine rağmen cerrahi eksplorasyon kasların tutulmadığını gösterir. En uygun tedavi yaklaşımı nekrotik dokunun debritmanı, açık drenaj ve antibiyotiklerdir. Özetle nekrotizan doku enfeksiyonlarında tedavi prensipleri (1) nekrotik dokunun uzaklaştırılması (2) drenaj (3) uygun antibiyotik tedavisidir. Bu önlemler yüzeyel nekrotik enfeksiyonlar (klostridyal sellülit), derin anaerobik enfeksiyonlar (nekrotizan fasiit) (daha sonra tartışılacak) ve daha derin enfeksiyonlar (nekrotizan miyonekroz) (daha sonra tartışılacak) içinde uygulanabilir.
NEKROTİZAN FASİİT
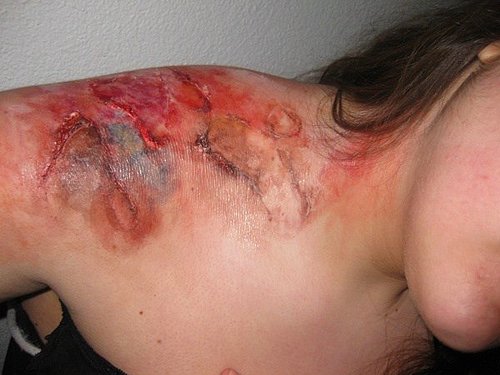
Nekrotizan fasiit genellikle travma veya cerrahiden sonra fakat sağlıklı insanlarda spontan olarak da ortaya çıkabilen subkutan dokunun derin enfeksiyonudur. Stafilokoklarla birlikte veya tek başına beta-hemolitik streptokoklar nekrotizan fasiit olgularının çoğunda etkendir. Bazı hastalarda, özeııikle diyabetiklerde anaerobik organizmalar ve gram negatif basiller birlikte bu hastalığa neden olabilir. Nekrotizan fasiit subkutanöz dokuyu tuttuğu için üstte kalan deri normal veya kırmızı ya da koyu renge sahip olabilir. Ağrı ve subkutanöz şişliğin varlığı özellikle üzerinde seııülitin olmadığı olgularda fasiit tanısı için önemli bulgulardır. Bazı olgularda krepitasyon saptanabilir. Zamanla deri nekrozu ve koyu büller gelişebilir. Hasta derinin yüzeyel görünümüne göre beklenenden daha toksik görünümdedir. Radyografi dokulardaki gazı gösterebilir, ancak gazın olmayışı tanıyı dışlamaz. Diyabetik erkeklerde üretral travma veya obstrüksiyon, Fournier gangreni olarak adlandırılan perinenin agresif fasiitinin gelişmesine neden olabilir. Perineal ağrı ve şişlik, skrotum ve perinenin karakteristik renk değişikliğinden önce görülebilir. Nekrotik dokuların acil debritmanı bu enfeksiyonların tedavisinde kritik öneme sahiptir. Tanı konur konmaz hasta derhal ameliyathaneye alınmalıdır. İnsizyon ve cerrahi eksplorasyon fasiitin olup olmadığını gösterecektir. Nekrotik materyalin Gram boyaması antibiyotik seçimine rehberlik edecektir. Enfekte dokuların çıkarılmasına yönelik geniş ve tekrarlayan diseksiyon tedavi için gereklidir.
Piyomiyozit
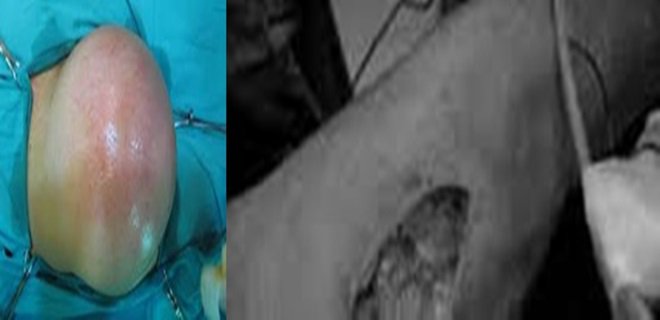
Piyomiyozit, genellikle S. aureus ve nadiren A grubu beta hemolitik streptokoklar veya enterik basiller tarafından meydana gelen, kasların derin enfeksiyonudur. çoğu olgu sıcak veya tropikal bölgelerde görülür ve en sık çocuklar etkilenir. Semptomların başlamasından önce penetran olmayan bir travma olabilir. Oluşan küçük bir hematom ve insidental bakteriyemi enfeksiyona yol açabilir. Hastanın ateşi yükselir ve etkilenen kasta hassasiyet ve şişlik saptanır, ancak deri sağlam veya minimal etkilenmiştir. Daha yaşlı hastalarda miyozit flebiti taklit edebilir. Miyozitten kuşkulanılırsa tanı iğne aspirasyon, ultrason veya bilgisayarlı tomografiyle kolayca konulabilir. Erken agresif debritman ve uygun antibiyotik tedavisi genellikle küratiftir.
Myonekroz
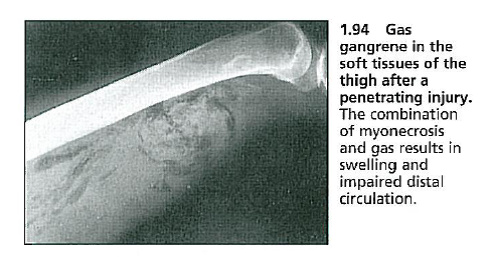
Myonekroz geneııikle kasın kontamine yaralanmasından sonra görülür. Yaralanmanın birinci veya ikinci gününde tutulan ekstremite ağrı veya şişme başlar. Hasta toksik görünümlüdür ve sıklıkla deliryumdadır. Cilt başlangıçta tutulmamış görülebilir fakat daha sonra kahverengi mavi bir renk değişikliği gelişebilir. Krepitasyon olabilir ancak nekrotizan sellülit (daha az agresiflezyon) bulgularındaki kadar belirgin değildir. Bu enfeksiyonların çoğu klostridyum türleri (gaz lı gangren) tarafından meydana getirilir. Bununla birlikte streptokoklar, mikst anaeroblar veya gram negatif basiller de etken olabilir. Nadiren myonekroz travma olmaksızın spontan olarakta meydana gelebilir ve bu olguların çoğunda altta yatan bir malignite (genellikle barsaklarla ilgili) mevcuttur. Etken ne olursa olsun hastalık hızla ilerler ve geniş kas nekrozuna neden olur. Klostridyal lesitinaz enzimi etkisiyle hipotansiyon, hemolitik anemi meydana gelir ve komplikasyon olarak böbrek yetmezliği gelişebilir. Akıntılı lezyonların gram boyamasında büyük gram pozitif basiller ve çok az enflamatuvar hücre görülür. Acil cerrahi ve geniş debritman gereklidir. Yüksek doz penisilin (10-20 MÜ/gün) ve klindamisin (900 mg, her 8 saatte bir) basilin daha fazla yayılmasını engeller. Penisilin alerjisi olan hastalarda kloramfenikol kullanılabilir. Eğer eksüdada gram negatif basil görülürse tedavide piperasilin-tazobaktam gibi anaerobik aktiviteye sahip geniş spekturumlu penisilinlerin kullanılması gereklidir. Hiperbarik oksijen uygulamasının tedavideki yeri net değildir.
BACAĞINDA KIZARIKLIK OLAN HASTAYA YAKLAŞIM
Bacaklarda görülen sellülit en sık karşılaşılan enfeksiyondur ve genellikle antibiyotik tedavisiyle geriler. Yeterince değerlendirme yapmadan bacağında kızarıklık olan her hastaya sellülit tanısı koymak bazıları yaşamı tehdit eden diğer tedavi edilebilir hastalıkların tanısının atlanmasıyla sonuçlanabilir. İlk aşama mevcut tablonun enfeksiyöz olup olmadığının belirlenmesidir. Ateşin varlığı bacakta kızarıklıkla ortaya çıkan sellülit benzeri enflamatuvar hastalıkları dışlayamaz. Bakterilerin girişini sağlayan ülser veya diğer yaraların varlığı enfeksiyonu düşündürür. Lenfanjite ait çizgilenmeler, duyarlı lenf nodları, yama tarzı deri enflamasyonu sellülit için anlamlıdır. Trombofilebit duyarlı, enflamasyonlu ve tromboze venin palpasyonuyla nadir de olsa ayırt edilebilir. Plazmadaki fibrin yıkım ürünlerinin artışının gösterilmesiyle tromboflebit tanısı desteklenir ve ultrasonografi ile doğrulanır. Septik artrit veya gut artriti, etkilenen eklemin çevresinde daha baskın bulgulara sahiptir ve minimal pasif eklem hareketi bile ağrılıdır. Eklem sıvısının aspirasyonu tanısaldır. Sellülit tanısı düşünülen her hastaya mutlaka sorulması gereken sorular: Hastada aynı zamanda nekrotizan fasiit gibi derin enfeksiyon olabilir mi? Nekrotizan fasiitin nadir bir hastalık olmasına rağmen yaşamı tehdit edecek şekilde hızlı ilerleme gösterebilir ve genellikle hastalığın belirtileri hafiftir. Tanının birkaç saat gecikmesi bile hastanın ekstremitesini veya hayatını kaybetmesine neden olabilir. Bu tanı için önemli ipuçları, enflamasyonun derecesiyle orantısız şişlik ve ağrının varlığı, özellikle enfeksiyon bölgesinde eritemin olmaması, bazı hastalarda deri nekrozunun bir işareti olan bölgesel anestezinin saptanması, hemorajik veziküller veya büllerin gelişmesi ile derinin kirli veya mavimsi görünümü, ateş ile orantısız klinik toksisite ve hızlı klinik ilerleme hikayesidir. MR doku içindeki gazı göstermede en duyarlı yöntemdir. Hastada nekrotizan fasiit veya miyonekroz tanıları düşünülüyorsa nekrotik dokuları temizlemek için acil cerrahi eksplorasyon ve tekrarlayan geniş diseksiyonlar yapılmalıdır. Antibiyotik tedavisi cerrahi girişime destek rolü oynar.