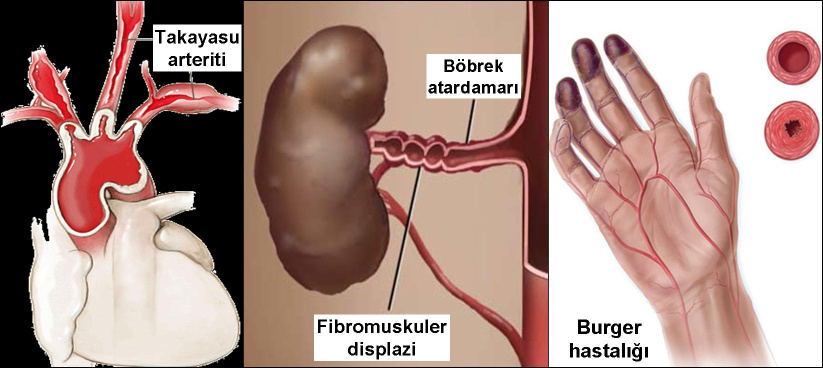
Böbreğin vaskülarizasyonunu etkileyen çok geniş bir hastalık grubu incelenmiştir. Bu hastalıklar, büyük damarları etkileyebildiği gibi (renal arter oklüzyonu gibi), daha küçük damarlarla ilgili olan iskemik nefropati ve hatta ateroemboli olabilir. Malign hipertansiyon ve skleroderma gibi hastalıklar da tartışılmıştır, bu hastalıklar sık görülen histopatolojik konulardır ve trombotik mikroanjiopatiye neden olabilirler.
Renal arter oklüzyonu, böbrek yetmezliğinin önemli ve geriye dönüşü olan bir nedenidir. Pek çok hastalık renal arter oklüzyonuna neden olabilir. Erken tanı ve uygun tedavi ile böbrek fonksiyonlannın kaybı önlenebilir. Renal arterin primer veya sekonder daııarının akut oklüzyonu ile ilişkili klinik semptomlar kollateral dolaşıma bağlıdır. Akut renal enfarktüs lomber veya yan ağrısı, bulantı, kusma ve ateşle ilişkilidir. Laboratuar testleri lökositoz ve artmış serum aspartat aminotransferaz, laktat dehidrojenaz ve alkalen fosfataz seviyelerini göstermektedir. Ayrıca mikroskopik hematüri de görülebilir. Böbreğin anlamlı işlev bozukluğu bilateral renal enfarktüs veya böbreklerin soliter işlevinin enfarktüsüyle ilişkilidir. Genellikle renin anjiotensin sisteminin aktivasyonunun neden olduğu hipertansiyonun akut başlangıcıyla ilişkilidir. Radyolojik değerlendirme, renal vasküler oklüziv hastalığın tanısında gereklidir. Teknesyum-kaplanmış
dietilnetriamin pentaasetikasit veya dimerkaptosüksinikasitle radyonüklid görüntüleme yaparak, etkilenen böbrekte kan akımı olmadığı tespit edilebilir.
Gelişmiş BT, MR anjiografı ve dupleks dopler çalışmaları tanısal ba-Renal arter oklüzyonu, böbrek yetmezliğinin önemli ve geriye dönüşü olan bir nedenidir. Pek çok hastalık renal arter oklüzyonuna neden olabilir. Erken tanı ve uygun tedavi ile böbrek fonksiyonlannın kaybı önlenebilir. Renal arterin primer veya sekonder daııarının akut oklüzyonu ile ilişkili klinik semptomlar kollateral dolaşıma bağlıdır. Akut renal enfarktüs lomber veya yan ağrısı, bulantı, kusma ve ateşle ilişkilidir. Laboratuar testleri lökositoz ve artmış serum aspartat aminotransferaz, laktat dehidrojenaz ve alkalen fosfataz seviyelerini göstermektedir. Ayrıca mikroskopik hematüri de görülebilir. Böbreğin anlamlı işlev bozukluğu bilateral renal enfarktüs veya böbreklerin soliter işlevinin enfarktüsüyle ilişkilidir. Geneııikle renin anjiotensin sisteminin aktivasyonunun neden olduğu hipertansiyonun akut başlangıcıyla ilişkilidir.
Radyolojik değerlendirme, renal vasküler oklüziv hastalığın tanısında gereklidir. Teknesyum-kaplanmış dietilnetriamin pentaasetikasit veya dimerkaptosüksinikasitle radyonüklid görüntüleme yaparak, etkilenen böbrekte kan akımı olmadığı tespit edilebilir. Gelişmiş BT, MR anjiografı ve dupleks dopler çalışmaları tanısal başarıyı artırmaktadır. Ancak renal arteriyografi ile yapılan tanı daha güvenilirdir. Geri dönüşümsüz böbrek hasarını engellemek için, trombüsün yeri ve iskemik böbrekteki kan akımının restorasyonu kritiktir. Travmatik renal arter trombozu geri dönüşümsüz böbrek hasarına neden olabilir, bu nedenle 4-6 saat içinde cerrahi trombektomi yapılmalıdır. Akut ateroembolik hastalıkta erken tanı ve saatler içinde yapılan revaskülarizasyon, renal fonksiyonların düzeltilmesinde oldukça başarılıdır. Diğer taraftan kronik iskemik renal hastalıkta ve kollateral dolaşımın olduğu durumlarda renal fonksiyonlar tanı ve tedavi geciktirilse bile geri dönebilir. Trombozdan 6 hafta sonra yapılan cerrahi Ierde bile böbrek işlevleri geri döndürülebilir. Tedavi seçenekleri antikoagülasyon, intravenöz veya intraarteriyal trombolitik tedavi, perkütan anjiyoplasti, perkütan kateterle pıhtı çıkarılması ve cerrahi trombektomidir. Aort disseksiyonu söz konusuysa cerrahi girişim gerekebilir.
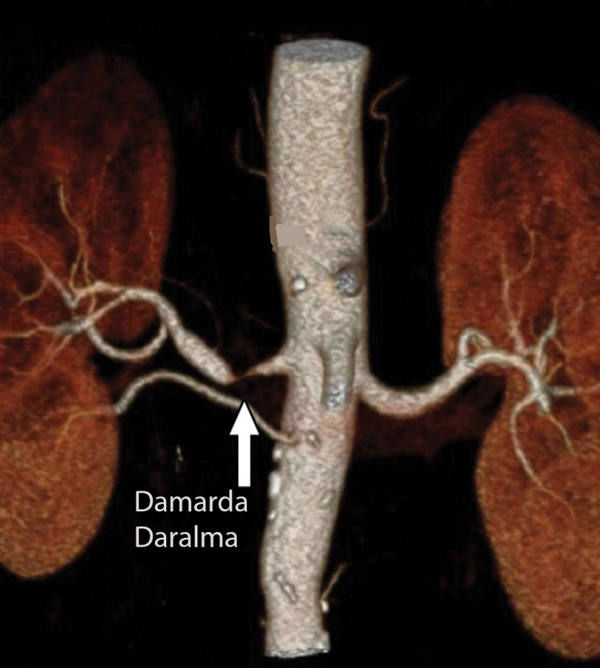
İskemik nefropati, hemodinamik olarak anlamlı renal arter stenozu, renal yetmezlik ve son dönem böbrek hastalığına (SDBH) sekonder gelişen kronik renal bozukluk olarak tanımlanır. 50 yaş üstü SDBH olanların %15’ i iskemik renal hastalığa sahiptir. Koroner, serebral veya periferik damar hastalığı olanlarda renal hastalık prevalansı daha yüksektir ve %30-40’tır. Ateriyosklerotik iskemik nefropatinin tanısı, anlamlı risk faktörü olan hastalarda dikkate alınmalıdır. İdrar analizi genellikle çok az hücre için anlamlıdır ve ılımlı proteinüriyi gösterebilir. Nefrotik düzeyde proteinüri sık görülmez. Renal vasküler hastalık genellikle ilerleyicidir. Renal arter stenoz;unun anjiyografikilerlemesi 2-5 yıllık süreçte hastaların yaklaşık %40-50’ sinde gösterilmiştir. İlerlemeyle birlikte, ateriyosklerotik renal vasküler hastalık, SDBH’ya dönüşebilir. İskemik nefropatinin tanısı anlamlı renal arter stenozunun bulgularına ve bu lezyonların renal hasara neden olduğunun kanıtlanmasına bağlıdır. Tanısal testlerin seçimi klinik şüpheye bağlıdır. USG’deki renal boyutların uyumsuzluğu tanı için önemli bir ölçüttür. Dupleks doppler USG tanı için değerlidir, ancak zaman alıcı ve teknik olarak zor olan bu işlemin güvenilirliği operatörün başarısına bağlıdır. Anjiotensin dönüştürücü enzim inhibitör renografi iyi bir görüntülerne testidir ancakböbreğin işlev bozukluğunun yüksek olduğu hastalarda güvenilir değildir. BT anjiografi ve MR anjiografi renal damarların stenozunun gösterilmesi için invaziv olmayan ve etkili yöntemlerdir.
Arteriyografinin riski kontrast maddeye bağlı akut böbrek yetmezliği, ateroembolik böbrek hastalığı ve renal fonksiyonların geri dönüşümsüz kaybına neden olmasıdır. Bu hastalarda genellikle altta yatan bir böbrek hasarı vardır ve kontrast madde riski hidratasyon, kontrast hacmini azaltma veya karbondioksit anjiyografisi ile önlenebilir. İskemik nefropati için çok sayıda risk faktörüne sahip hastalara renal arteriyografi uygulanması önerilmektedir. Ancak, risk faktörleri belirsiz hastalarda dubleks doppler USG veya MR gibi invaziv olmayan yöntemler uygulanmalıdır. Bu hastalarda tedavi seçenekleri tıbbi tedavi, perkütan anjiyoplasti ve cerrahi revaskülarizasyondur. Tıbbi tedavi hastalığın ilerlemesini önlemede güvenilir değildir. Ancak, antihipertansif ajanlarla yapılan medikal tedavi invaziv tedaviyi tolere edemeyeceği düşünülen hastalar için uygun olabilir. Cerrahi revaskülarizasyon veya perkütan anjiyoplastinin ana hedefi renal fonksiyonları korumaktır. Her iki yöntemde renal arter stenozu sonucunda ortaya çıkan böbrek fonksiyonlarının kaybını geri çevirmeye yöneliktir. Hastalar bireysel olarak değerlendirilerek hangi yöntemin tercih edileceğine karar verilir. Yüksek cerrahi risk grubundaki hastalarda endovasküler stent kullanarak veya kullanmayarak perkütan anjiyoplasti yapılmalıdır. Ancak cerrahi revaskülarizasyon, bilateral yüksek dereceli osteal renal arter stenozu olan hastalar için en iyi yöntemdir.
Fibromüsküler displazi, inflamatuar olmayan, nonateromatöz vasküler bir hastalıktır ve genellikle renal arterleri etkiler. Fibromüsküler displazi damann intima, media ya da adventisya tabakalarını etkileyebilir, ancak en sık media tabakasını tutan lezyonlara neden olur. Genellikle 15-50 yaş arasındaki kadınları etkiler. Hastalık genellikle asemptomatiktir ve tesadüfen fark edilir. Bu hastalarda hipertansiyon sık görülürken, ilerleyici böbrek yetmezliği nadir görülür. Dupleks USG, kaptopril renografi, BT arteriyografi ve MR anjiografi tanı için sıklıkla kullanılan görüntülerne yöntemleridir. Belirleyici tanı genellikle renal anjiografi ile koyulur. Hipertansiyon tedavisi veya böbrek fonksiyonlarının korunması için incelemeler yapmak gerekir. Gerekirse endovasküler veya cerrahi revaskülarizasyon yapılmalıdır. Perkütan anjiyoplasti tedavinin ana basamağıdır, ancak cerrahi revaskülarizasyona karşı üstünlüğü kanıtIanamamıştır.
Böbreğin küçük damarlarıyla ilgili girişimler genellikle difüzdür ve her iki böbreği de içerir. Renal arteriollerin pek çok hastalığı diğer organlarla sistemik ilişki içindedir. Klinik olarak, arterioler hastalıklar genellikle renin anjiotensin sisteminin aktivasyonu sonucu gelişen hipertansiyonla ilişkilidir. Böbrek yetmezliği akut gelişebilir ancak geneııikle haftalarca süren bir progresyon gösterir.
Ateroembolik renal hastalık ilerleyici bir hastalıktır ve böbreğin küçük ve orta çaplı damarlarının emboli ile tıkanmasına bağlı olarak ortaya çıkan ve giderek kötüleşen böbrek yetmezliğine neden olur. Geneııikle yaygın ateromatöz hastalığı olan hastalarda görülür, spontan olarak veya geneııikle cerrahi sonrasında ortaya çıkar. Ayrıca antikoagülan veya trombolitik tedavi sonrasında da ateroembolik hastalık ortaya çıkabilir. En sık görülen klinik problem akut, subakut veya kronik böbrek fonksiyon bozukluğudur. Renal iskemi ve renin anjiotensin sisteminin aktivasyonu sonucu labil hipertansiyon ortaya çıkabilir. Böbrek yetmezliği nonoIigürik olabilir ve genellikle ilerleyicidir. Retina, kaslar veya ciltte kolesterol embolizasyonu olduğuna dair kanıtlar mevcuttur ve bu durum tanı koyulmasında yardımcıdır. Ateroembolik hastalık diğer organları etkileyerek, serebrovasküler hastalık, akut pankreatit, iskemik barsak veya periferal gangrene neden olabilir. İdrar analizinde genellikle az sayıda hücre bulunur ve proteinüri ılımlıdır. Hastalığın aktif fazında eozinofili, eozinofilüri, lökositoz ve hipokomplementemi olabilir. Bu bulgular ateroemboliye maruz kalan yüzeydeki immünolojik aktivasyonu n bulgularıdır. Böbreklerin histopatolojik değerlendirmesinde; küçük ve orta çaplı renal arterlerde doku reaksiyonuyla çevrelenmiş kolesterol klefderi görülür. Bu hastalık için etkin bir tedavi yoktur. Diffüz aterosklerozu olan hastalarda anjiyografik ve cerrahi prosedürler ile bu hastalık engellenebilir. Antikoagülanlar ve trombolitik ajanlar hastalığı kötüleştirebilir, kaçınılmalıdır. Steroidlerin ve yağ azaltıcı ajanların kanıtlanmış bir faydası yoktur. SDBH olanlarda heparin kullanımından kaçmak için periton diyalizi tercih edilmelidir. Prognoz genellikle kötüdür ve etkilenen organ dokusunun büyüklüğüne ve ayrıca embolizasyon derecesine bağlıdır.
Hipertansiyon, kronik böbrek hastalığının başlıca nedenlerindendir ve diyabetten sonra SDBY’nin ikinci en sık nedenidir. Kronik hipertansif nefroskleroz, intrarenal vasküler skleroz ve kronik hipertansiyona bağlı iskemik değişikliklerin yavaş gelişimi olarak tanımlanır. Bu değişiklikler SDBY’ne neden olabilir. Bu hastalık için risk faktörleri ırk (Afrikan Amerikan), kan basıncında aşırı yükselme ve altta yatan kronik böbrek hastalığıdır. Hastalarda genellikle uzun süredir (>10 yıl) var olan hipertansiyon ve serum kreatinin düzeyinde yavaş artış söz konusudur. Kronik hipertansif nefrosklerozun tanısı klinik görünümüne bağlıdır. Tipik olarak, idrar sedimentleri normaldir, nonnefrotik düzeyde proteinüri vardır ve USG’de küçük böbrekler tespit edilir. Böbrek biyopsisi, tanı için nadiren gerekir. Böbrek yetmezliğinin ilerlemesi kan basıncının kontrolüyle alakalıdır. Artmış hipertansiyon ilerlemeyi kötüleştirir. Tedavinin primer amacı kan basıncını kontrol altına almaktır. Anjiotensin dönüştürücü enzim inhibitörleri kullanılır. Bu hastaların gidişatı kan basıncı kontrolüne, ilaç tedavisine uyum ve düzenli takiplere bağlı olarak değişir. Bazı hastalarda kan basıncı kontrol altına alınsa bile böbrek fonksiyonları bozulabilir. Bu hastaların bazılarında genetik faktörlerin rol oynayabileceği unutulmamalıdır. Doğumda hiperperfüzyona maruz kalan nefronların glomerüler skleroza neden olduğu yönünde kanıtlar mevcuttur.
Aşırı yüksek hipertansiyona bağlı renal vasküler değişiklikleri ifade eder. Arterioler ve kapiller basıncın artması vasküler endotele zarar vererek karakteristik fibrinoid nekroza neden olur. Plazma renin anjiyotensin sistemi aktive olur ve fibrinoid nekroz gelişimine neden olabilir. Hastaların diyastolik kan basınçları genellikle aşırı artar (>120mmHg). Bunu takiben hipertansif ensefalopati oluşur. Akut böbrek yetmezliğine bağlı olarak proteinüri ve hematüri oluşur. Renal biyopside HÜS’de görülene benzer mikroanjiyopati tablosu görülür ve arteriollerde fibrinoid nekroz görülür. Karakteristik olarak soğan zarı nekrozu oluşur. Tedavide diyastolik kan basıncını 6 saat içinde 100-110 mmHg’ya düşürmek esastır. Ortalama arteryel basıncı %25’ten fazla düşürmek önerilmemektedir. Daha agresif kan basıncı kontrolü sonrasında azalmış perfüzyona bağlı olarak iskemik sonuçlar oluşabilir. Haftalar sonra diyastolik basıncı 80 mmHg ve sistolik basıncı 130 mmHg’ya düşürmek mümkün olabilir. Böbrek fonksiyonu genellikle kan basıncının kontroledildiği fazda kötüleşir ama vasküler lezyon iyileştikçe düzelir. Ciddi hipertansiyonu olan pek çok hasta şiddetli kronik ve akut vasküler hasara maruz kalabilir ve ayrıca koroner, serebrovasküler ve renal hastalıklar açısından artmış riske sahiptir. Böbrek yetmezliği gelişen hastalarda sağ kalım oranı düşüktür. Hipertansiyonun sekonder nedenlerine yönelik çalışmalar malign hipertansiyonlu hastalar için önemlidir.
İlerleyici bağ dokusu hastalığıdır ve bağ dokusunun çoğalması, vasküler duvar kalınlaşması ayrıca vasküler lümenin daralmasıyla ilişkilidir. Hastaların yaklaşık %50’sinde ılımlı proteinüri, anormal serum kreatinin seviyeleri ve sistemik hipertansiyon gibi bulgular vardır. Hastaların %10-15’inde skleroderma renal krizi olur ve bu durum akut böbrek yetmezliğiyle karakterizedir. Hastaların çok azında skleroderma renal krizi, normal kan basıncında görülmektedir. Sklerodermanın neden olduğu böbrek hastalığıyla ilişkili risk etkenleri; hızlı ilerlemesi olan diffüz cilt, soğuk aylar ve ırktır. Böbrekle ilgili tipik bulgular; intimal proliferasyon, medial kalınlaşma, artmış kollajen depozitleri ve küçük renal arterlerde soğan zan hipertrofisidir. Diğer bulgular mikroanjiyopati, aşırı volüm yüklenmesi ve hipertansif ensefalopatidir. Renin anjiotensin sistemi aktive olur ve renal krizlerin kötüleşmesine neden olur. Skleroderma renal krizlerinin tanısında sklerodermanın diğer bulguları aranır. ANA, ASA, SCI-70 antikorları ve anti-RNP polimeraz antikorları pozitif olabilir. Geri dönüşümsüz değişimler olmadan önce tedavi yapılmalıdır. Böbrek yetmezliğinin ilerlemesini yavaşlatmak için primer tedavi kan basıncını kontrol altına almaya yöneliktir. Anjiotensin dönüştürücü enzim inhibitörleri pek çok hastada başarılı sonuçlar vermektedir. Uygun kan basıncı kontrolü ve anjiotensin dönüştürücü enzim inhibitörlerinin kullanılmasıyla bazı hastaların böbrek fonksiyonları düzelebilir.
HÜS ve TTP trombotik mikroanjiyopati ve trombositopeni ile karakterizedir. Bu hastalıklar için klinik bulgular ve tedaviler benzerdir, ancak bazı farklılıklar da mevcuttur. HÜS’de renal tutulum vardır ve glomerüler kapiller loopta fibrin trombüsü ile karakterizedir. Arteriollerde de fibrinoid nekrozla birlikte trombüs olabilir. Çocuklarda, nonspesifik diyareli hastalık sonrasında HÜS çok görülür. Verotoksin üreten E. eoli (O 157:H7) hemorajik kolit ve HÜS ile ilişkilidir. HÜS böbrek yetmezliğiyle, trombositopeni ve mikroanjiyopatik hemolitik anemi ile ilişkili olabilir. TTP’de de benzer bulgularvardır. Ancak TTP’de nörolojik semptomlar da sıklıkla gözlenir. Her iki hastalık da maligniteler, oral kontraseptifler, antineoplastik ajanlar, enfeksiyonlar ve otoimmün hastalıklarla ilişkili olabilir. Böbrek yetmezliği akut veya hızlı ilerleyici olabilir. Çocuklarda HÜS’nin spontan iyileşmesi sık görülür ve genellikle sadece destek tedavisi gerekir. Yetişkinlerde prognoz daha kötüdür ve tedavi daha kapsamlıdır. En etkin yöntem plazma değişimidir
ve vakaların %90’ ında fayda sağlamaktadır; taze dondurulmuş plazma infüzyonuna göre daha faydalıdır. Bu nedenle, tanı konduktan hemen sonra plazma değişimi yapılmalıdır. TTP hastalarında i hafta her gün plazma değişimi yapılmalı, daha sonrada belirli günlerde tedavi yapılarak remisyon sağlanmalıdır. Plazma değişimine cevap vermeyen hastalarda vinkristin tercih edilmelidir. Kortikosteroidler genellikle ek olarak verilir ve faydalarını değerlendirmek zordur. Tedaviye dirençli TTP hastalarında splenektomi yapılmalıdır.
Bu hastalarda venöz veya arteryel tromboz, trombositopeni ve tekrarlayan düşükler olabilir. Bu hastalık
SLE gibi sistemik hastalıklarla ilişkili olabilir veya diğer otoimmün hastalıklar, bazı enfeksiyonlar veya ilaçlarla ilişkili olabilir ya da primer hastalık olarak gelişebilir. Bu sendrom, lupus antikoagülanlan, antikardiyolipin antikorları veya Venereal Disease Research Laboratory (VDRL) testinin yanlış pozitif sonuçlarıyla ilişkili olabilir. Böbrek tutulumu vasküler oklüziv hastalıkla ilişkili olabilir ve glomerüler kapillerden ana renal artere kadar tutulum söz konusu olabilir. HÜS’de de görülen mikrotrombüsler en karakteristik bulgudur. Bazı hastalarda normal renal fonksiyon ve ılıml. proteinüri varken, diğerlerinde akut veya hızlı ilerleyici böbrek yetmezliği gelişebilir. Renal enfarktüs ve geniş arter trombozu yan ağrısı, hematüri ve böbrek fonksiyonlarının bozulmasına neden olabilir. Renal ven trombozu asemptomatik olabilir veya yan ağrısı ve böbreğin akut işlev bozukluğuna neden olabilir. Bu hastalarda böbrek nakli sırasında komplikasyonlar gelişebilir. Antikoagülan tedavisi rekürrensi engelleyebilir. Bu sendromun tedavisi, renal tutulumun var olup olmamasından bağımsızdır ve aynıdır. Trombotik mikroanjiyopatisi olan veya arteryel trombozu olan bir hastaya vasküler hasarı önlemek için antikoagülasyon yapılmalıdır. Warfarin ile yüksek duyarlıklı antikoagülasyonun yapılması (INR>3), bu hastalarda yeni trombotik olayların meydana gelmesini büyük ölçüde engelIemektedir.
Belirli bir hasta grubunda çok görülen bir hastalıktır. Nefrotik sendromu olan, özellikle membranöz nefropatisi olanlarda insidans %30 gibi yüksek bir orandadır. Ancak, renal ven trombozu diğer hiperkoagülasyon durumlarında, volüm deplesyonunda ve hemokonsantrasyonda, dıştan basılarda, renal cell karsinomda, orak hücreli hastalıkta, papiller nekrozda ve sepsiste de ortaya çıkabilir. Nefrotik sendromda antithrombin III seviyeleri azalmıştır ve protein C ve S seviyeleri artmıştır. Semptomlar oklüzyonun akut veya kronik olmasına bağlı olarak değişir. Akut renal ven trombozu olan hastalarda bulantı, kusma, yan ağrısı, testis ağrısı, mikroskopik veya makroskopik hematüri ve plazma laktat dehidrojenaz seviyesinde belirgin artma söz konusudur. Ayrıca artmış serum kreatinin seviyesi ve büyük böbrekler olabilir. Kronik renal ven trombozu olan hastalarda ise proteinüri gibi özgülolmayan bulgular vardır. Transplante renal vendeki tromboz genellikle anüri ve akut böbrek hasarına neden olur. Tanı için altın standart, seçici renal venografidir. BT, MR anjiografi ve USG noninvaziv görüntüleme teknikleridir ancak renal venografiye göre güvenilirlikleri azdır. Tedavide heparinle antikoagülasyon ve sonra warfarinle uzun dönem antikoagülasyon yer alır. Tedavi genellikle 1 yıl sürer ancak rekürrens veya persistan risk faktörlerinin olması durumunda daha uzun sürebilir. Akut böbrek hasarına neden olabilen akut renal ven trombozu olan hastalara trombolitik tedavi verilebilir. Nadiren hastalar antikoagülan tedaviye cevap vermezler ve bu durumda cerrahi trombektomi gerekebilir.